ПИЩЕВОД
-20.png)
Рисунок 1. ,>Рисунок 2.
Рис: 1. Передняя поверхность глотки (сзади): 1— uvula; 2—tonsilla palatlna; 3—t'onsilla lingua-lis; i—vallecula epiglottica sinistra; 5—plica ary-epiglottica; в—tuberculum cuneiforme (WriPbergi); 7—rcccssus piriformis; S—incisura interarytaenoi-dea; 9—condylus occipilaiis dext.; 10—recessus pharyngeus; 11 — plica salpingo-pharyngea; 12—velum palatinum; 13—papillae vallatae; 14— foramen caecum linguae; IS—plica pharyngo-epiglottica; 16—aditus laryngis; 17—plica nervi laryngei; 18— tuberculum corniculatum (Santorini); 19—tunica mucosa oesophagi. Рисунок 2. Пищевод сзади и сверху: 1—m. constrictor pharyngis; 2—согни superi'us cartilaginis thy-reoideae; 3—m. stylo-pharyngeus; 4— m. pharyn-gopalatinus; 5—cornu inferius cartilaginis thy-. reoideae. жены; у новорожденного длина его in situ около 10 см, к 2 годам около 20 см, у взрослена в среднем около 25 см на трупе; у живого же" длина колеблется в зависимости от фнкц. состояния и постановки гортани и диафрагмы, а также положения cardiae, могущей смещаться сантиметров на 6 и более. П. представляет собой трубку, сплющенную дорсо-вентралыю, с характерным звездообразным просветом: Граница шейной его части от hypopharynx (pars . laryngea pharyngis) при среднем положении головы соответствует телу Cvi, его tubercula са-rotica, и нижнему краю перстневидного хряща (у пожилых людей вследствие расслабления 1 мышц и поддерживающего аппарата гортань расположена ниже). Этот верхний конец П. называют «пищеводным ртом» (Oesophagus-muiid) в виду его' способности смыкаться при сокращениях нижних кольцевидных пучков m. constrietoris pharyngis inf. (рис. 1 и 2). По аналогии нижний конец пищевода называют «желудочным ртом» (Magenmund). Место от-хождения П. от глотки, находящееся на расстоянии приблизительно 5 см от края резцов, расположено в медианной плоскости; П. в этом месте плотно связан с задней стенкой гортани и рыхло—с предпозвоночной фасцией,- одевающей mm. longi capitis et со Hi. У живого при запрокинутой назад голове П. несколько поднимается и ущемляется между трахеей и позвоночником, у лежащего—отодвигается дор-сально; возможны смещения и в- стороны. П. в сатитальной плоскости следует изгибу позвоночника, к которому прилежит до бифуркации трахеи, находящейся у взрослого на уровне D]n; ниже, на уровне Буш—гх, П. оттесняется^от позвоночника вентрально аортой, которую "он обвивает в виде очень вытянутой спирали; у лживого под влиянием тонуса мышц П. ■выпрямляется и доступен эзофа-ч о скопи ров а7 н и ю на всем про--21.png)
-22.png)
Рисунок 3. Рис.
Рисунок 3. Пищевод с окружающими частями спереди: 2—a., subclavia sin.; 2 — a. carotis communis sin.; 3, 34 и IS— пищевод; 4—трахея; 5 — cupula pleurae; 6—costa I; 7—a. anonyma; S, la и 21 — аорта; 9—v. azygos; 10—bifurcatio tracheae; 11 — j'amus bronchialis; 12— vv. pulmonales dcxt.; 13—rarai bronchiales; 16—columna vertebralis; 17—диафрагма; 19—hiatus oesophageus; 20—pars lumbalis diaphragmatis; 22—hiatus aorticus. Рисунок 4. Пищевод спереди с расширениями и сужениями: ЛВ—срединная линия; 1—верхнее су- . жение (14 мм); 2—верхнее расширение (19 мм); 3—среднее сужение (14 мм); 4—нижнее расширение (20 .tut); J—нижнее сужение. тяжении. Т. о. срединное положение П. занимает только в начальном своем отделе и на уровне Div—v. Hiatus oesophageus diaphragmatis расположен вентрально от hiatus aorticus, в 2—3 см от cardia ventriculi;' при вступлении в желудок пищевод прилегает к левому краю DXI. Место это находится сантиметра на 3 ниже .hiatus oesophageus diaphr., на уровне прикрепления к грудине VІI реберного хряща (рисунки 3 и 5).-23.png)
В П. отличают 3 отдела: шейный, грудной и брюшной, границы между к-рыми определяются 1) горизонтальной плоскостью, проведенной тотчас над яремной вырезкой рукоятки грудины (incisura jugularis sterni) и соответствующей промежутку между Dn и Dm, и 2)'местом прохождения сквозь диафрагму. ДлинаП., по Иосселю (Jossel), у живого с запрокинутой назад головой определяется приблизительно измерением зондом расстояния от промежутка между остистыми отростками Dxi и Суп и отсюда через плечо ко рту. Pars cervicalis oesophagi, имеющая в длину около 5 см, слегка смещается из медианного положения налево
за левый край тра- Рис 5_ пищевод с окружаю-хеи; здесь П. ДО- щими органами сзади: 1-я6—п. ступен оперативно- vagus; 2-cornu major ossis mv TiMenraTPHKCTRV byoidei; ЗиЯ-gl. parathyreo-му Вмешательству, ideae. 4—trun0us thyreo-cervi-прйчем следует при- calis; S—n. recurrens dext.; нимать ВО ВНИМа- '-trachea; 9-верхняя часть ттае ттпчпжение я пищевода; 10-v. jiigulansmt.; ние положение a. 7i_a carotis communis. carotis commums sin. Pars thoracalis петюрачивает направо, а от bifurcatio tracheae—опять налево; так. обр. в медианной плоскости П. расположен только в начальном своем отделе и по середине своего протяжения, приблизительно до Буш. Просвет его представляет ряд сужений (angu-stiae oesophagi), и расширений (постоянными являются три сужения); первое сужение находится у начала шейной части (рис. 4); здесь ,от задней .стенки hypopharyngis вдается венозное сплетение, образующее «губу» упомянутого «пищеводного рта»; слизистая оболочка образует здесь складки, как в перетянутом табачном кисете. Благодаря расхождению продольной мускулатуры П. в 2 боковых тяжа задняя его "стенка между ними представляется истонченной и склонной к выпячиванию (Цен-керовский дивертикул). Второе сужение, среднее или аортальное, находится приблизительно на середине протяжения пищевода там, где он сдавлен аортой, лежащей слева и сзади, и левым бронхом, расположенным впереди; при хрон. воспалении расположенных здесь лимф. бронхиальных узлов и последующем спаянии П. с аортой и бронхом возникают т. н. «трак-ционные» дивертикулы П.; здесь же—излюбленное место возникновения опухолей. Третье сужение, нижнее, находится в месте прохождения П. сквозь диафрагму; в образовании его принимают участие и ее ножки. Плоскость узкого hiatus oesophagei diaphr. расположена несколько косо по отношению его оси; cardia ventriculi представляется открытой. При сокращенном желудке явственно выступает брюшная часть П., имеющая длину около 1,5 см, при растянутом желудке она представляется расширенной и укороченной до полного исчезновения. Между сужениями П. значительно расширен и может быть растянутым до 35 мм. Ширина его в трупе взрослого, инъицирован-ном формалином и налитом гипсом, колеблется от 7 до' 22 мм. У живого продольно расположенных складок не видно. При зондировании П. у детей моложе двух месяцев, по Шкарину, зонд должен быть в поперечнике 7—8 мм,-24.png)
у 6—9-месячных—9 мм, до 2 лет—10 мм, у 6— 12-летних—12 мм (Гундобин),
Строение П. В направлении снутри кнаружи в П. выделяют tunicae mucosa, submu-cosa, muscularis и adventitia (рис. 6); seros^ .покрывают его на незначительном протяжении. Эпителий слизистой П. плоский многослойный; у человека невдалеке от перехода П. в желудок и в верхней части его шейного отдела обычно встречаются небольшие разбросанные островки цилиндрического желудочного эпителия со специфическими для него ямками и железами: между беловатой гладкой поверхностью слизистой П. и розоватой и неровной желудка имеется резкая зубчатая граница. Под-слизистая довольно толста и очень рыхла, содержит тонкий слой гладких, продольно расположенных мышечных волокон, тонус к-рых падает в месте соприкосновения слизистой с острыми предметами, чем уменьшается опасность поранения ими П., стенка которого уступает их давлению. Многочисленные, по преимуществу слизистые железы располагаются гл. обр. и в подслизистой и обычно видны невооруженным глазом по отпрепаровке мышечного слоя; упомянутые остдэовки с железами типа желудочных лежат глубже, кнутри от muscularis mucosae. Мышечная оболочка (tunica muscularis propria,) состоит из наружного продольного слоя и внутреннего циркулярного, местами даже, более мощного; первый внизу переходит в продольные тяжи, мышц желудка, наверху, расщепившись на 2 пучка, прикрепляется к перстневидному хрящу,не соединяясь с m. constrictor pharyngis inf.; их называют mm. cri-co-oesophagei; они играют рис. 6. Продольный роль levator oesophagi; как разрез пищевода на sphincter oesophagi функ-уровне niatus oeso- ЦИОНИруЮТ НИЖНИе Пучки Ргашежща-'' l-Tmro m- constrictoris pharyngis вая мускулатура; з- inf. и циркулярный слой продольная мускула- 'мышц П. в области верх-тура; ^-соединитель- нег0 сужения; циркулярная ткань между ли- „ J « > "* г. i r щеводом и диафраг- ныи слои продолжается в май; 5 — диафрагма; глоточную мускулатуру, х 6~cardia. поперечнополосатые волок- на ее заходят за среднюю тр'еть П. и в циркуляр-но и косо идущие пучки мышц желудка. Оба слоя совместно выполняют последнюю, третью фазу глотания. Поперечнополосатая мускулатура П. функционирует автоматически и с большей быстротой, чем гладкая. В верхней 1/5 П. находится поперечнополосатая мускулатура, в следующей %—смешанная, в нижних 3/6—гладкая, впрочем в циркулярном слое смешанная начинается почти от самого «пищеводного рта». У собак, овец и крупного рогатого скота вся мускулатура П. поперечнополосата. Тяжи гладких мышечных волокон П. продолжаются на большинство соседних с ним органов: в продольную мускулатуру левого бронха (иногда и трахеи)—m. broncho-oesophageus,. к левому плевральному мешку—пи pleuro-oesophageus, к сердечной сорочке, аорте; они б. ч. перемешаны с эластическими волокнами и нередко ими замещаются. Мышечные ножки диафрагмы с боков примыкают к П., но не переходят в его стенки; П. связан с диафрагмой плотной соединительной тканью, что однако не препятствует тг ему при отрезании его от желудка перемещаться в cavum mediastini post,—Наружная оболочка (tun. externa, в шейной части П. называемая также adventitia)—рыхлая соединительная ткань, окутывающая tun. muscularis и переходящая без 'резких границ в медиастиналь-ную клетчатку и в membrana elastica pharyngis (Luschka).—В грудной части П. на неболь--25.png)
Рисунок 7. Лимфатические сосуды и железы пищевода: 1— a. carotis communis; 2— т. jugularis Int.; ,3—lgl. cervicales prof.; 4 и 11—lgl. supraclavieu-lares; 5—n. recurrens; 6—lgl. tracheales; 1—lgl. tracheo-bronchiales dex.; S—пищевод; 9—lgl. car-diacae; 10—аорта.
шом протяжении одет плеврой, вдвигающейся позади его (recessus mediastino-vertebralis); в брюшной части он, покрыт брюшиной, кроме задней поверхности. У новорожденных и в раннем детстве, изредка и у взрослых, несколько выше прохождения П. сквозь диафрагму справа от него находится небольшая полость, отщепившаяся во время развития его от bursa omenta-'lis; у животных она может быть более объемистой (bursa infracardiaca). Кровоснабжение. Многочисленные тонкие артериальные ветви (аа. oesophageae.) для шейной части П. происходят из a. thyreo-idea inf., для грудной—из аорты и бронхиальных артерий, для брюшной—от a. gastrica sin. и аа. phrenicae inf. Они образуют многочисленные анастомозы и сети во всех слоях П. до сосочков слизистой его оболочки. Вены соответствуют по ходу артериям, впадают в vv. azy-gos et hemiazygos и vv. gastricae, через к-рые находятся в соединении с воротной веной. Это соединение имеет особое клинико - анатомическое значение, т. к. при затруднении для тока крови в воротной вене кровь из последней, идя через вены П., может растягивать их, давая типичные varices пищевода.—Лимф, регионарные железы расположены на различных высотах,частью непосредственно прилегают к стенке П'. (lgl. bronchiales, mediastinales post.) частью находятся на некотором расстоянии от него, у anguhis venosus (место слияния vv. jugula-res int. et externa и subclaviae)—lgl. cervicales prof. inf. В железы эти изливается лимфа из шейного и грудного отделов П.; от последнего также—в lgl. tracheo-bronchiales и bronchiales (в углу между П. и трахеей) я lgl. mediastina-les post, inf.; от нижней части грудного отдела и от брюшного—в lgl. carfliacae (рис. 7). В слизистой оболочке П. расположены лимф, фо-ликулы и отдельные лимфоциты: • Иннервация. Кнаружи от tunica mus-cularis расположены более крупные стволы, в виде сплетения охватывающие П.,—ветви,. блуждающего нерва (chordae oesophageae старых авторов) и его возвратной ветви, причем левый блуждающий нерв вследствие поворота желудка в эмбриональном периоде постепенно перемещается на переднюю поверхность П., а правый—на заднюю (по мере нисхождения). К этим стволам примешиваются симпат. волокна от gangl. stellatum, из аортального и гортанно-глоточного сплетения и группы клеток, заложенных между продольным и кольцевидным слоем мышц (интрамурально) (см. Вегетативная нервная система). Чувствительность всех родов незначительна, чувствительные волокна принадлежат V грудному сегменту. Следует отметить: 1) что на высоте нижнего края перстневидного хряща, медиально от боковых долей щитовидной железы, к верхнему отделу ■ П. прилежит обычно верхняя пара околощито- . видных желез; 2) либерально, в близком соседстве с ним, расположен пограничный ствол симпат. нерва4 а на расстоянии 1—2 см—сосудисто-нервный пучок (сонная артерия, яремная вена и блуждающий нерв); 3) аорта может (особенно у пожилых) смещаться влево от позвоночника, располагаясь пара-, а не преверте-брально; 4) слева от lobus caudatus hepatis,Ha ее задней поверхности, находится impressio oesopliagea. п. карузин. Методы исследования П. Исследование б-ных с заболеваниями П. должно всегда начинаться с тщательно собранного анамнеза—время начала затруднения глотания, появление болей, характер дисфагических явлений,- какую пищу б-ной может еще глотать, есть ли рвота и каков характер ее, не выделяется ли слизь в промежутках между приемами пищи, какое положение кажется б-ному наиболее' удобным при глотании, похудел ли он, ослабел ли, справляется ли со своей трудовой нагрузкой и пр. После ознакомления с общим состоянием боль-» - ного переходят к'исследованию П., начиная с более доступных методов.—Осмотр. Расширенные вены на шее и груди дают повод думать о расстройстве циркуляции в грудной клетке; изменение контуров шеи заставляет подозревать наличие опухоли, дивертикула в шейной части П. Отек и покраснение указывают на флегмонозный процесс, распространяющийся возможно из глубины, со стенок П.— Перкуссия применима в очень ограниченных размерах и только на шейной части П. Дивертикулы, переполняясь пищей, дают при перкуссии тупой звук, и, наоборот,—тимпаниче-ский, когда они пусты. Аускультация. Выслушивая ухом или стетоскопом 'слева от позвоночника на уровне Dviii (Hamburger), можно различить при глотании воды клокочущий звук—вода проходит вместе с воздухом. При стриктурах П. подобный звук слышен над местом сужения и может отсутствовать ниже этого места.—Пальпация возможна только в шейной части П., где удается прощупать плотную опухоль, плотные железы, сжимаемую опухоль на месте дивертикула в шейной части, отечность, зыбление, эмфизему при вос- палительных процессах. Пальцем удается иногда дойти через рот до начальной части П., особенно у детей, и ощупать, а иногда и захватить застрявшее там инородное тело. При зондировании зондом или каким-либо другим инструментом удается определить место сужения в П. Для зондирования лучше всето подходят так наз. английские резиновые упругие зонды с цилиндрическими или конусообразными концами, легко гнущиеся и легче всего стерилизуемые после каждого употребления в растворе сулемы (1:1 000,0) в течение Va часа. Зондирование производится обыкновенно в сидячем положении больного, которому предлагают оставаться спокойным и делать только один-два глотка в момент ощущения конца зонда на задней стенке глотки. Продвинутый в это же время глубже зонд проходит в П. Таким путем.удастся в громадном большинстве случаев провести зонд в П. Нередко б-ные не могут сделать глотка или категорически отказываются от этого; в таких случаях приходится ввести левый указательный палеи в рот, прижать язык и концом того же пальца направить зонд в глотку, продвигая его вперед правой рукой. Б-ной должен сидеть, выдвинувшись немного вперед и опустив подбородок к груди; такое положение головы увеличивает просвет глотки. Чувствительным б-ным смазывают зев и заднюю стенку глотки кокаином или новокаином. Детям вставляют роторасширитель. При введении зонда нервным, волнующимся больным и детям рекомендуется "на введенный в рот указательный палец одевать металлический напальчник. Б. ч. удается легко провести зонд в П., но встречаются б-ные, которым зондирование причиняет большие мучения. Если зонд идет по ложному пути и вместо П. попадает в гортань, появляется сильный приступ кашля, б-ной синеет, мечется и вскакивает со стула или постели. Необходимо тут же прекратить зондирование, дать больному успбкоиться, а спустя некоторое время можно снова сделать попытку цровести зонд. Ни в коем случае не следует зондировать без тщательного общего исследования, особенно сердечно-сосудистого аппарата. Известны случаи, когДа стенки пищевода истонченные от давления аневризмы аорты, разрывались вместе с аортой в момент приведения зонда. При дисфагических явлениях, вызывающих подозрение на инородное тело или распадающуюся опухоль, введенный зонд может легко прорвать стенку П. и попасть в.соседние ткани. Воспалительные процессы вокруг П.—медиастициты, плевриты и проч.—отражаются на стенке П., к-рая легко рвется при зондировании. При Появлении крови в момент зондирования, последнее должно быть тут лее прекращено. Зондирование позволяет определить местоположение сужения в П. На проведенном до стриктуры зонде отмечают линию передних резцов, извлекают его и измеряют длину от конца зонда до отмеченной линии, что указывает, на какой высоте находится препятствие. Степень сужения определяется проведением более тонких бужей или зондов, к-рые могут быть доведены до самых тонких номеров. Задержка зонда где-либо в П. и невозможность продвинуть его глубже по направлению к желудку указывает на имеющееся препятствие в виде рубцового сужения, инородного тела, спазма, дивертикула, опухоли П. или какой-нибудь опухоли, сдавливающей стенки П. сна- ружи. Если опухоль быстро распадается, дивертикул оказывается пустым и т, д., то зонд, встречавший до того препятствие на своем пути, проходит легко без затруднений.—Зондирование несмотря на свою простоту требует от врача максимума внимания и осторожности и только при таких условиях этот метод исследования не теряет своей ценности, к-рую в последнее время склонны отрицать лярингологи (Schlommer и др.). Более точные данные получаются при исследовании П. эзофагоскопом (см. Эзофагоскопия) и рентгеновскими лучами. Рентгеноскопическое или рентгенографическое исследование пищевода возможно в момент проведения зонда или проглатывания контрастной массы; последнее дает более наглядную картину прохождения бариевого комочка или жидкой каши через пищевод, позволяет видеть перистальтические движения его, место сужения,_ присутствие инородного тела и характер последнего. Наблюдение за прохождением контрастной массы лучше всего производить в т. н. первом.косом дорсо-вентральном направлении (Holzknecht), т. е. ири повороте больного правым плечом вперед. В этом положении видно между сердцем и позвоночником свободное пространство, где находится ГГ., дающий тень только при прохождении контрастной массы. Рентгеноскопия противопоказана в*тех случаях, когда имеется свищ между П. и дыхательными путями, так как контрастная масса может попасть в бронхи н вызвать аспирационную пневмонию. (Об исследовании рентген, лучами пат. изменений см. ниже.) Пороки развития П. не имеют большого практического значения, т. к.~дети с такими врожденными дефектами нежизнеспособны и быстро погибают. Чаще всего наблюдается деление П. на два не соединенных между собой отрезка: верхний доходит приблизительно до jugulum и оканчивается слепым мешком, откуда по направлению к слепому гастральному отрезку тянется соединительнотканно-мышечный тяж. Известны случаи, когда верхний или нижний отрезок пищевода имел сообщение с дыхательным горлом, расположенное на 1-—2 см выше бифуркации.Подобное недоразвитие, объясняемое эмбриологически, отмечается уже к концу 3-й недели, моменту отделения П. от трахеи. Остальные формы стенозов и атрезий встречаются реже, появляются в более позднем эмбриональном периоде. Симптомы. При первой же попытке сделать-глоток ребенок синеет, начинает кашлять и задыхается; эти симптомы, а также непроходимость П. для зонда позволяют диагносцировать врожденный дефект П. Эти дети обычно погибают от аспирационнбй пневмонии. Лечение. Речь может итти на нер-вое время" только о желудочном пищеприем-ном свище (см. Гастростожия), помощью которого можно было бы кормить ребенка. До сих пор ни один из таких оперированных детей не выжил после операции (Lotheissen).—Вр ож-денные сужения П. в связи с наличием перепонок встречаются редко. Лотейсеном собрано 45 случаев. Клинич. картина такая же, как и .при приобретенных Рубцовых стриктурах П. Исследование зондом, эзофагоскопия или рентгеноскопия дают возможность поставить диагноз. После внутренней перерезки перепонки или циркулярного электролиза начинают бужировать пищевод. -Результаты хорошие.—Dysphagia lusoria вызывается тем, что правая сонная артерия, а также и подключичная артерия отходят в очень ред- , ких случаях слева от дуги аорты или нисходящей ее части и могут сдавливать пищевод на месте перекреста.' Повреждения П. бывают наружными и внутренними. Изолированные наружные повреждения П. ^наблюдаются крайне редко, и то только при колотых и огнестрельных ранениях. Б. ч. оказываются бдновременно поврежденными крупные 'сосуды, дыхательное горло, позвоночник, сердце, легкие, плевра и прочие органы, расположенные по соседству с П. Резаные раны встречаются, чаще у самоубийц. Одновременно с пищеводом оказывается перерезанным и дыхательное горло, причем обе трубки, сократившись, уходят вглубь и инфицируют клетчатку средостения. Описаны также случаи, когда перерезанными оказывались горло и передняя стенка П., задняя же оставалась не задетой и превращалась как бы в,мостик, соединяющий оба отрезка. Крупные сосуды не всегда, оказываются задетыми. Все зависит от остроты инструмента, размаха и пр.;—При изолированных огнестрельных ранениях П. пуля может опуститься в него и выделиться через рот или натуральным путем. Иногда же пуля, задев П., застревает по соседству, со временем разрушает стенки П. и ведет к тяжелым, подчас смертельным осложнениям. По материалу последней войны видно, что резаные раны несмотря на то, ч¥о первоначально они протекали очень тяжело и производили тяжелое впечатление, давали лучший исход, чем колотые и огнестрельные ранения, особенно задней стенки П. При резаных ранах сток раневого секрета свободен, и заживление проходит в общем без особых осложнений, в то время как колотые, а нередко и огнестрельные ранения быстро склеиваются снаружи, отверстие же в П. в глубине зияет и служит источником тяжелой инфекции. Симптомы сводятся к выделению через рану пищи или жидкости,,принимаемой через рот. При узких раневых ходах появляются на шее отечность, краснота, подкожная эмфизема; больные жалуются на сильную, стреляющую боль при глотании. Юдновременное повреждение трахеи сопровождается хрипотой, афонией, приступами удушья и т. д. Из^яющей раны П. инфекция опускается в средостение, что сопровождается грозным ухудшением общей клин. картины б-ни.—Лечение должно быть направлено в первую очередь против угрожающих жизни моментов: сильное кровотечение должно быть остановлено; при затрудненном дыхании показана трахеотомия. По отношению же к П. необходимо прежде всего при- • пять меры против распространения инфекции из раны. В свежих случаях делают разрез,. обнажают П. и, если возможно, зашивают рану его. Согласно материалам войны попытка первично зашивать П. дает худшие результаты, чем тампонада (Guleke). В тех случаях, когда П. ■ оказывается перерезанным, а нижний отрезок ушедшим вглубь, первичный шов не достигает цели. Лучше вшить оба отрезка в кожную рану, широко тампонировать кругом, а для кормления б-ного наложить желудочный свищ. Если б-ной поступает с явлениями распространяющегося воспаления, следует широким разрезом обнажить место ранения на П.—коляр-ная медиастинотомия (Hacker)—и плотно за-тампонировать нижний угол раны. Больнему в течение 3—4 дней ничего не позволяют при^ нимать через рот и ежедневно вводят подкожно или интраректально до 2—3 'л физиол. раствора или 5%-ной глюкозы. Осложнением является образование пищеводных свищей, наблюдающихся в связи с периэзофагеальными флегмонами. Свищи могут быть таких размеров, что пищевые массы постоянно выделяются через них наружу, что отражается на питании и силах б-ного. При наличии свища между П. и трахеей б-ные при приеме пищи кашляют и задыхаются. Лечение может быть только хирургическим и состоит в обнажении пищевода выше и ниже свища, освежении краев и наложении швов. Повреждение П. изнутри возможно при проведении зонда, эзофагоскопа, при внедрении инородного тела, при пробной эксци-зии кусочка слизистой и т. д., а также в виде самопроизвольного разрыва измененной стенки его. Описаны также разрывы• нормального П., связанные с ушибами при попадании под автомобиль, между буферами вагонов, падении с моста, с аэроплана и т. д. Патогенез самопроизвольных разрывов П. еще мало изучен, но имеются литературные указания, что подобные разрывы наблюдаются в момент сильных рвотных движений, когда верхний отдел П. сужен рубцом или сдавлен зобом или опухолью. Спазм верхнего отдела П. (Beneke, Mohr), хрон. эзо-фагит (Ach,i Mackenzie) могут также явиться причиной самопроизвольного разрывапри сильном приступе рвоты. Если при неудачном зондировании, эзофагоскчшш и т. д. оказывается повреждённой одна слизистая (эрозия), то больные жалуются на боли при глотании, отдаю^ щие иногда в спину; боли эти вскоре исчезают. Подобные поверхностные повреждения заканчиваются б. ч. выздоровлением и в редких случаях образованием рубцовой стриктуры.. При более глубоких повреждениях, проникающих иногда .через стенку П. в соседние ткани, течение б-нй та^же, как и при самопроизвольных разрывах, бывает 64 ч. тяжелым. Момент прободения или разрыва сопровождается внезапными болями в П., лишающими возможности глотать' жидкость хотя бы маленькими количествами. Иногда появляется > кровотечение через рот в зависимости от калибра раненого сосуда. Вскоре развивается подкожная эмфизема, распространяющаяся из заднего средостения вверх по направлению к надключичной области, а оттуда по всему телу. Нередко наблюдается одновременно и пневмоторакс. Пульс становится малым, еле ощутимым, общее со-, стояние резко ухудшается, больные синеют, задыхаются, теряют сознание и погибают. При перфорации брюшного отдела П. развивается тяжелый перитонит. Известны однако случаи, когда прободение протекало почти без всяких ■ симптомов и обнаруживалось только на вскрытии. В хрон. случаях, когда прободение является вторичным явлением на измененной до того стенке П., картина б-ни выражена значительно слабее. Так напр.. при прорыве в трахею рак П. ведет к образованию трахео-эзофа-геального свища. При воспалительном процессе в стенке П. момент прободения приносит даже как бы временное облегчение. Лечение может быть только хирургическим (Венглов-ский) и должно быть направлено к возможно раннему обнажению места разрыва транспле-врально или через заднее средостение (колляр-ная, дорсальная медиастинотомия), к широкой тампонаде и наложению пищеприемного свища на желудок. При прободениях злокачественных новообразований вряд ли может итти речь о каком-либо вмешательстве. .Термические и химические повреждения П. Ожоги горячими веществами не проникают в более глубокие слои, а ограничиваются гл. обр. одной слизистой, поверхностный эпителий которой вскоре после этого гиперемируетея, а затем превращается в белую тонкую пленку с мелкими морщинистыми складками. При постельном режиме и приеме внутрь холодной жидкой пищи б-ные через несколько дней поправляются. Профилактика: избегать слишком горячей пищи, пе есть.торопливо.—Химические повреждения П. к-тами или едкими щелочами, выпитыми с целью отравления или по ошибке, встречаются часто [см. отд. таблицу (ст. 223—224), рис. 3 и 4]. Количество и концентрация выпитого раствора имеет значение для дальнейшего течения и исхода отравления. Поверхностный слой слизистой, обожженный кислотой или щелочью, тут же пекротизируется, и в зависимости от концентрации раствора действие последнего распространяется и на более глубокие слои стенок пищевода. Изменения в стенках П. при проглатывании едких веществ заключаются в следующем. Серная кислота: слизистая равномерно серовато-белого цвета, в длинных складках; мало подвижна, ломка и тверда. Подслизистая инфильтрирована, сосуды переполнены распавшимися кровяными шариками. В дальнейшем развиваются язвы с дифтеритическим налетом и образуется рубец. Соляная кислота: те же изменения, что и при серной, но при непродолжительном воздействии более поверхностные, а в верхних отделах неравномерное образование струпьев, между к-рыми ткань отечна, кровянисто инфильтрирована. Азотнаякислота: желтые или желтовато-бурые струпья: при более концентрир. раст^ воре более глубокие разрушения. Хромовая кисло-т а: буро-красные с переходом в зеленый цвет струпья. Стенки П. сухи и плотны. Микроскопически характерны (по Rossle) полулунные осадки в подслизистой. Щавелевая кислота: верхние слои слизистой беловато-серые, внизу буровато-черные. Слизистая плотна, но не ломка, как бы сложена в длинные складки. Внизу частс-трупное самопереваривание, т. к. щавелевая к-та вместе с пепсином желудка переваривает белки. При более продолжительном воздействии находят в П. кристаллы щавелевокислого кальция. Карболовая кислота: П. внутри серовато-белого цвета, как будто бы Покрыт слоем извести: стенки темного цвета, сухи и ломки. Л и-з о л ь: набухшая слизистая скользка, как бы намылена, буровато-краевого до серовато-белого цвета. Лимонная кислота (виннокаменная и уксусная к-ты): слизистая беловато-серого цвета; задеты более поверхностные слои.—Щ е л о ч и: тяжелые изменения, колликва-циониый некроз. Струпья первоначально белые, мягкие, в дальнейшем плотные, сухие.—Сулема, хлористый цинк, медный купорос, азотнокислое серебро дают коагуляци-о.нный некроз, более поверхностный, чем при упомянутых к-тах; при медном купоросе струпья сипевато-зе-леного цвета в то время, как при азотнокислом серебре-серовато-белого, а иногда и черного цвета. П.менее тв"ерд, чем при кислотах. ( Проглатывание слабых растворов, часто употребляемых в общежитии, разрушает только поверхностные слои эпителия, который вскоре регенерируется. При более глубоких повреждениях омертвевшая -слизистая отходит частями в виде трубки, и к 7-»—9 дню под ней видна кровоточащая грануляционная поверхность. Последняя в дальнейшем постепенно рубцуется, что ведет иногда к образованию клапанов или складок вследствие натяжения неизмененной части слизистой, но чаще всего развиваются на этом месте рубцовые стриктуры. Процесс рубцевания может в зависимости от глубины повреждения захватить и околопищеводную клетчатку и повести к образованию плотных мозолистых рубцов то более коротких (в 2— 3 см длины),, т. н. кольцеобразных, то более длинных (в 10—15'см), т. н. трубчатых сужений. В редких случаях на месте обожженного П. может оказаться только один сплошной продольный рубец. Рубцово измененные стенки П. густо пронизаны плотной фиброзной тканью и на всем своем протяжении утолщены. При ожоге Л. в нескольких местах образуются множественные рубцы (Гаккер), но чаще всего более глубокие повреждения стенок П. и образование рубцов отмечаются в местах фи-зиол. сужения—у жома П., бифуркации и у кардии, откуда процесс рубцевания может распространяться вверх и вниз. Разрушения от выпитого яда могут быть в ряде случаев настолько глубокими, что до рубцевания дело не доходит. Воспалительный процесс, распространяясь глубже в стенки П., ведет к образованию флегмон в околопищеводной клетчатке, от чего больные погибают. Симптомы. Первоначальные симптомы при ожогах П. сводятся к сильным болям во рту, глотке, П. и желудке. Если одновременно оказывается обожженной начальная часть гортани, б-ные начинают задыхаться. Появляется рвота с кровавой слизью, с обрывками обож-женной слизистой оболочки. В легких случаях все эти симптомы не так ярко выражены, постепенно ослабевают, и б-ные начинают чувствовать себя несколько лучше. Недели через 3—4 появляются признаки дисфагии в связи с про-i цессом рубцевания. В.тяжелых случаях чувство жжения и боли не исчезает, нередко появляется кровотечение, из пищевода, мучительная жажда, темп, повышается и при тяжелых септических явлениях в связи с периэзофагеальной флегмоной или перитонитом б-ные погибают. Смертность при отравлениях кислотами равна 50%, а в остальных 50% остаются сужения П. различной степени. При проглатывании щелочей смертность равна 25%, в 25% развиваются незначительные сужения и в 50 % — тяжелые стриктуры (Гаккер). Лечение. При доставке больного тотчас после отравления рекомендуется сделать попытку и тут же промыть желудок нейтрализующим раствором. Против болей назначают морфий, против жажды—подкожные вливания физиологического раствора, 5%-ный раствор глюкозы или капельные клизмы. При упадке сердечной деятельности назначают под кожу камфору, кофеин, дигален и пр. В более поздних стадиях, когда набухшая слизистая закрывает просвет П. или когда в связи с глубокими пат .-анат. изменениями (изъязвление слизистой, сообщение П. с периэзофагеальным абсцесом) б-ной лишен возможности глотать, следует, не откладывая, наложить желудочный свищ, а в тех случаях,, когда одновременно оказывается обожженным 'привратник (см. Желудок), делают еюностомию. Профилактические меры против образования суживающих рубцов. П. после ожогов состоят в раннем бужировании таких больных (Roux, Salzer). В более легких случаях можно ввести буж уже на следующий день, в более тяжелых—через несколько дней, как только б-ной немного оправится'. По данным Зальцера из 34 б-ных, леченных ранним бужированием, погиб только один, и то от случайного заболевания. Кровотечение из П. наблюдается, по Питерцу (Schmerz), чаще всего из сосудов П. Далее кровотечение возможно при ранениях через П. лежащих рядом с ним сосудов, при прорыве сосуда в просвет П.. и. при прорастании опухоли П. в нисходящую часть аорты, легочную, подключичную, нижнюю щитовидную артерии, v. azygos или другой крупный сосуд. При отсутствии перфорации или разрыва П. возможно кровотечение из варикозно расширенных вен в стенках П. врожденного (Маг-chand, Friedrich и др.) или приобретенного характера; расширения приобретенные встречаются значительно чаще, чем врожденные, и достигают иногда значительной величины. При- - . чиной варикозного расширения вен в нижнем отделе П. являются застойные явления в портальной системе, наблюдающиеся при цирозе, сифилисе печени и тромбозе воротной вены. В верхнем отделе расширенные вены наблюдаются при злокачественном зобе. Кровотечения могут повторяться, появляться без всяких симптомов, и какое-нибудь из них может стать таким обильным, что поведет к, смерти. Чаще всего появляется небольшое щекотание в горле, своеобразный вкус во рту,' а затем и рвота алой или пенящейся, а иногда и темной кровью, если она раньше затекала в желудок. При значительных кровотечениях появляется головокружение, бледность, беспокойство, чувство страха, жажда и пр. признаки нарастающего малокровия. Крайне важно точно определить, что является источником кровотечения П.,Цироз печени, злокачественный зоб и пр. укажут возможный источник кровотечения. В запутанных случаях вводят больному зонд в желудок, дав до этого выпить несколько глот-*ков воды. ,Кровавое пятно на зонде укажет /местоположение источника кровотечения в П. Диагностические ошибки давали поввд к ла-паратомиям.—Л е ч е н и е. При сильных кровотечениях вводят зондообразный резиновый инструмент, который можно надуть воздухом на манер кол^пейринтера и прижать таким пу- . тем кровоточащий сосуд. Через зонд, проведенный несколько ниже бифуркации, можно промыть П. горячей водой, чем удается иногда остановить кровотечение. Повторяющееся кровотечение требует применения всех тех мер, которыми; пользуются при всяком длящемся кровотечении,—введение под кожу желатины, сыворотки, переливание крови и т. д. (см. Кровотечение). При повреждениях очень крупных сосудов б-ные сразу же погибают. Воспалительные заболевания П. бывают острыми и хроническими. К острым относят-ся*катар а л ьны е воспаления П., встречающиеся чаще, чем принято думать. При скарлатине, дифтерии, дизентерии и др. инфекционных заболеваниях, при термических и хим. повреждениях катар слизистой П. и даже диф-теритическое воспаление ее наблюдается нередко. У таких больных жалобы сводятся к болям при глотании, к-рые дня через 3 проходят. В более тяжелых случаях боль при глотании интенсивнее, ощупывание П. на шее, поворот и запрокидывание головы также болезненны. Мучительны рвотные движения и выделение слизи. При эзофагЪскопии видна покрасневшая, припухшая слизистая ^местами отмечаются эрозии.—Лечен.ие сводится прежде-всего к полному воздержанию от глотания даже Жидкости, но т. к. больные страдают от жажды, то им разрешают глотать кусочки льда или холодное молоко маленькими глотками. При тяжелых инфекционных заболеваниях, при уремии и тяжелых энтеритах -у детей появляются на слизистой П. фибринозные пленки (oeso- i phagitis fibrinosa, pseudomembranosa или crou- posa), которые в дальнейшем отпадают, оставляя i кровоточащие язвы (oesophagitis necroticans). При дифтерии процесс редко (только в 1,1%) распространяется ниже глотки (Reiche). При скарлатине, наоборот, чуть; ли не в 89% воспалительный процесс переходит из глотки в П. (Oppikofer). При оспе вся катарально измененная слизистая усеяна оспенными пустулками, особенно в верхних отделах П. Молочница (soor), наблюдающаяся при тяжелых заболеваниях у детей и взрослых, распространяется изо рта вниз в П., что указывает на резкое ослабление организма. Подобные пленки могут закупорить просвет П. (Praenkel) или прорасти в более ^глубокие слои его стенок. Если молочница локализуется только в П., то диагноз ее может представить большие затруднения, и только микроскоп, исследование извлеченной пленки позволит точно диагносцировать заболевание. 'Пленки отходят? иногда самопроизвольно при рвоте, а также после механической очистки тупферами, смоченными в 3—:5%-ном растворе буры. Из других форм острых воспалений П. известны: 1) Oesophagitis follicularis, или cystica,—нагноение железок в верхнем отделе слизистой П., к-рые затем изъязвляются и превращаются в фоликулярные язвочки, часть железок может кистозио растягиваться. 2) Oesophagitis dissecans superfi-cialis, или exfoliativa,—отхождение при повышенной!0 слизистой трубки, длиной в 15—20см; наблюдается редко; выделившаяся трубка состоит из нежноволокнистой ткани, инфильтрированной круглоклеточными элементами и покровным эпителием П.; симптомы б-ни затихают по отхождении пленчатой трубочки. 3) Oesophagitis dissecans profunda—отторжение некротизованной слизистой, напр. после ожогов к-тами, лизолом и т. п. 4) Oesophagitis phlegmonosa.—Гнойное воспаление подслизистой П. относится к очень" тяжелым заболеваниям w.} встречаясь' редко, наблюдается при наличии инфекционных заболеваний—:angina, лимфаденит и др., а также в виде осложнения после ссадин и повреждений слизистой. Иногда причина воспаления остается невыясненной. При флегмонозных эзофагитах воспалительный процесс распространяется только в подслизистой. Флегмонозные эзофагиты делят, по Ценкеру (Zenker), на общие разлитые и местные.- Последние наблюдаются чаще, нередко прорываются в П., после чего наступает выздоровление. Более опасные и грозные по своему течению разлитые флегмоны П. встречаются значительно реже. Воспалительный процесс переходит чуть ли не на все слои стенок П., так что на вскрытиях последний представляет собой как бы шнур, пропитанный гноем. Течение б-ни крайне тяжелое. Сильные боли при попытке сделать даже маленький глоток воды. Озноб, повышение t°, боли в области грудины при поворотах головы изнуряют б-ного, к-рый через 2—3 дня погибает при тяжелых септических явлениях. Анамнестические данные, наличие гнойной ^инфекции по соседству, опорожнение гноя через рот являются поводом для эзофагоскопии, помощью к-рой удается видеть непрорвавшийся еще гнойник, выступающий в просвет П. в виде подушечки; на месте прорвавшегося гнойника видно отверстие, из которого иногда сочится еще гной; — Лечение симптоматическое и направлено к устранению болей. Имеющийся | гнойник может быть вскрыт через эзофагоскоп. Застрявшее инородное тело; послужившее причиной воспаления, должно быть обязательно удалено (Гаккер).—X ронические воспа-л.ения П. наблюдаются в виде хрон. катаров в связи с раздражением слизистой спиртными напитками, постоянно задерживающимися пищевыми массами над стриктурой, опухолью и пр. Декомпенсированные пороки сердца с застойными явлениями сопровождаются хронич. катаром П. Слизистая представляется при эзофагоскопии мутной, отечной, с извитыми венами и покрыта слизью. Помимо устранения первичных причин заболевания можно применить местное лечение (только в запущенных случаях): слизистую смазывают 1— .3 %-ным раствором танина или 1—3 %-ным раствором ляписа, обезболивая 3—10%-ным раствором кокаина или 2—3 %-ным раствором эй-каина, новокаина и т. п. Туберкулез П. встречается в виде осложнения при tbc легких или вследствие перехода инфекции с перибронхиальных или^ тра-хеальных желез и наблюдается в общем крайне редко. Анат. строение слизистой П. и быстрое прохождение 'туб. мокроты мало располагают к этому заболеванию. Ссадины, ожоги едкой щелочью слизистой П., раковое сужение, молочница способствуют фиксации туберк. инфекции на этих местах. Чаще всего tbc П. встречается в области бифуркации (до 50%), несколько реже в верхней и реже всего в нижней трети и описывается в виде двух форм: 1) поверхностные или более глубокие язвы незначительной величины, овальной формы, стойкими, неровными краями и дном, покрытым бледными грануляциями; 2) склерозирующие инфильтраты отграниченного или диффузного характера, уплотняющие стенку П. и суживающие его просвет (иногда симулируют раковую опухоль).—С и м п то й ы зависят от формы процесса—наличие язв сопровождается чувством жжения при проглатывании пищи и болями, исчезающими .нередко в промежутках между актами глотания. При склеротической форме "преобладают явления дисфагии. Общее состояние б-ных тяжелое, т. к. первичный процесс (в легких, железах) начинает протекать острее, вследствие невозможности глотать и вызванного этим быстрого упадка общего питания. Распознавание представляет иногда значительные трудности, особенно при диференциро-вании с сифилисом» и раком, что удается помощью биопсии.—Л е ч е н и е. Сужения расширяют бужированием, язвы прижигают Arg. nitric, или молочной к-той; при сильных болях назначают кокаин, новокаин, анестезин и др. Предсказание в общем плохое и зависит от основного страдания. С,и ф и л и с П. встречается редко, по преимуществу в третичном периоде и б. ч. в верхнем отделе, куда процесс переходит из глотки. Гуммозные узелки, появляющиеся первоначально в подслизистой, распадаясь, изъязвляются, а затем рубцуются, суживая впоследствии просвет П. При наличии язв жалобы сводятся к болям, а при рубцевании—к дисфаги-ческим явлениям. Эзофагоскопия позволяет рассмотреть гуммозные участки, язвы или звездообразные рубцы. При диференциальном диагнозе с tbc и раком П. следует иметь в виду, что рак и tbc могут встретиться и у сифилитиков . — Лечение — специфическое. Рубцо-вые сужения бужируются.—А ктиномикоз &1 л^Шёш $ ■*-27.jpg)
Рнс. 1. ЦеккероэскнА дивертикул пищевода. Рнс. 2. Тракцнинкин дивертикул пищевода. Рисунок Э. Стриктура пищевода после ожога уксусной эссенцией. Рисунок 4. Ожог пищевода к желудка едкой щелочью, РнСг 5 и 6. Раковое сужение лнщеэода. Ркс. 7. Раковое сужение rim не иода в нижней части. Рисунок 8. Пнеямоконийз у шахтера Донбасса с 25-летним стажем.
К сг. Пищмод, Пнеамоконимгл П. встречается крайне редко. Наличие актино-микоэа в одном из соседних органов и появление болей при глотании дает основание думать о переходе этого заболевания на П., что может быть подтверждено или отвергнуто биопсией. При актиномикозе П. больные быстро погибают. — Л е ч е н и е—см. Актиномикоз.— Пептическая язва П. бывает кругловатой формь! с плотными мозолистыми (краями и наблюдается чаще всего в нижнем отделе его. Связана она до некоторой степени с недостаточностью кардии, угтенозом привратника и прочими моментами, способствующими постоянному затеканию желудочного сока в П. Б-ные жалуются на боли, отдающие в спину, кровотечение, срыгивание и дисфагию; из страха переД ■болями они голодают, худеют и слабеют. Известны вместе с тем случаи, когда язвы при жизни не давали себя знать и обнаруживались случайно на вскрытии. При исследований рентген. лучами удается обнаружить нишу. Зондирование, эзофагоскопия небезопасны.—Л е -чение пептической язвы П. терапевтическое, ■«ait и при язве желудка (см. Желудок,,лечение язвы желудка); в случаях, не поддающихся ■терап. лечению, пробуют прижигать язву Arg. nitric., хлористым цинком, накладывая временный пищеприемный свищ на желудок или тощую кишку. Наблюдаются также и острые ге-морагические эрозии П. наподобие таковых в экелудке.—Р а з м я г ч е н,и е (oesophagomala-cia)*n. наблюдается при жизни редко и зависит от затекания в нижний отдел его желудочного сока, который действует переваривающим образом. Стенка П. оказывается при этом настолько игшоненной, что пропускает жидкость га воздух в окружающие ткани и полости. Сужения П. Сужения П. наблюдаются при -застревании; инородных тел, при сдавлении П. •опухолью'или образованием, находящимся вне •стенок П. (аневризмой, дивертикулом и пр.), три спастических сокращениях стенок П., нередко при рубцовых стриктурах после ожогов .хим. веществами [см. отд. таблицу (ст. 223—■ "2?4), рисунок 3], но чаще всего при раковых опухолях (до 80—90% всех стенозов П.) (см. ниже).—Р убцовые стриктуры П., считающиеся б. или м. доброкачественными сужениями, развиваются обыкновенно после ожогов хим. веществами, б. ч. в местах физиол. сужения. Заслуживает внимания гипертрофия стенок П. над стриктурой в связи с постоян-шым стремлением протолкнуть пищевую массу ■через суженное место. Постепенно мышечная -оболочка стенок П. растягивается, делается «слабой и дряблой, проглоченные массы задерживаются, застаиваются, раздражают слизистую, что нередко ведет к воспалению и образованию язв, способных прорваться в соседние ткани, —Си м птом ы сужения П. начинают проявляться вскоре после ожога и развиваются параллельно процессу рубцевания. Первым наиболее частым признаком считается затруднение глотания, вследствие чего больные начинают есть медленно, тщательно разжевы->вая пищу и^запивая ее водой, питаться мягкой, ■ а то и жидкой пищей, делая всевозможные :движения головой, как бы пытаясь этим протолкнуть проглоченный комок через суженное место. Присоединяющийся нередко спазм совершенно закрывает то маленькое отверстие на ■месте сужения, через которое проходила еще часть жидкой пищи. Больные указывают место •'сужения и жалуются да боль, не всегда совпа- дающую с местом фактического сужения. При сужении в верхнем отделе П. наблюдается срыгивание сразу же после первого глотка, а при глубже расположенных стриктурах—после 5 — 6 глотков. Более значительные количества пищи проглатываются больным в тех случаях, когда стенки П. над местом сужения значительно растянуты. Через нек-рое время появляется отрыжка, рвота с выделением проглоченной пищи. Чувство тошноты при этом отсутствует, отмечается только выделение значительного' количества слизи. В связи со всем этим больные постепенно, теряют в весе, худеют, слабеют и лишаются трудоспособности. При диагностике стриктуры П. имеет большое значение анамнез. Зондирование, исследование рентгеновскими лучами, а в нек-рых случаях, и эзофагоскопия, дают возможность распознать место и характер сужения. Зондом средней толщины можцо определить место стриктуры. Для ориентировки в степени и ходе сужения пользуются тонкими английскими бужами, к-рые проводятся очень медленно и осторожно во.избежание создания ложных ходов. Менее подходящим для этой цели является тонкий металлический зонд, который следует проводить перед экраном в рентгеноскопической комнате. При исследювании рентген, лучами видно, как расширенная несколько над местом сужения тень с ровными правильными краями суживается конусообразно или в виде воронки по направлению к стриктуре. Полная задержка контрастной массы над стриктурой не всегда указывает на полную непроходимость пищевода (Seiffert)'. Только после исчезновения .сопровождающего спазма удается точно определить степень сужения пищевода. При исследовании эзофагоскопом удается видеть над местом сужения белые полосы и рубцы на воспаленной слизистой. Респираторные и пульсатор-ные движения сохраняются цри поверхностных рубцах и отсутствуют при белее глубоких (см. Эзофагоскопия). Большей частью удается рентгенологически определить местоположение и степень стриктуры. При диференцирова-нияс раком П. считаются характерными неровные, неправильные' и как бы изъеденные края при раках, и, наоборот, ровные, гладкие края при доброкачественных сужениях. Сомнительные, запутанные случаи могут быть разрешены биопсией через эзофагоскоп. При фнкц. спастических сужениях П. рентген, картина может мало отличаться от картины при рубцовой стриктуре. Противоепастические средства (атропин, папаверин) часто устраняют спазм и позволяют ставить точный диагноз. Редко встречающиеся рубцовые сужения туберкулезного, сифилитического (И. И. Греков, Соловьев и др.), дифтс-ритичеекого характера, рубцы после пептиче-ских язв П., сужение П. от сдавления его опухолью, аневризмой и, пр. также можно отличить от рубцового сужения П. после хим. ожогов. Анамнез,анатомич.положение сужения,характер его, изменения в соседних органах и наконец все клинич. течение болезни позволяют поставить верный диагноз. Предсказание при стриктурах зависит от характера анат. изменений и времени вмешательства. У детей стенки П. податливее, и в процессе роста удается легче и лучше растянуть их. Лечение рубцовых стриктур П. сводится к расширению места сужения, а в случае, когда это не удается,'к образованию новой пище-проводной трубки. При расширении образовав- шегося рубцового сужения' пользуются бужами, наполненными свинцом или ртутью, зондами по Труссо и др. Вполне подходящи плотные английские бужи или зонды, через к-рые можно одновременно питать больных. При проведении зондов с закругленными или конусообразными заостренными концами следует иметь в виду, что растянутые над местом сужения стенки П. создают благоприятные условия для . перфорации. Первоначальные попытки проведения зонда должны быть немучительньши и непродолжительными. Несколько капель адреналина (1:1000,0) или 10—12 кап. 1%-ного морфия устраняют спазм и облегчают бужирование. Обезболивание кокаином и др. Таслин-гер (Haslinger) считает противопоказанным, так как при этом легче перфорировать стенку П. Если зонд провести удается, то через 5—10, минут осторожно извлекают его обратно. Сеансы оставления зонда постепенно удлиняются до ги—1/2:—3U часа и больше. При гладком течении можно зондировать больных два раза • в день. При повышении темп., появлении болей в боку приостанавливают бужирование до тех пор, пока общее состояние не улучшится. Если не удается провести даже самый тонкий зонд, пытаются 'зондировать струнной нитью или подведенным к стриктуре полым бужом, через к-рый пробуют продвинуть в суженное место одну или несколько струнных нитей (Гак-кер). Проведенные'струнные нити через 10— 15 минут разбухают и расширяют несколько просвет'стриктуры, после чего удается уже провести тонкий зонд. Проведение тонких зондов помощью эзофагоскопа является сложным приемом.—Лрижнгания пленок или перемычек на месте стриктуры химич. веществами или гальванокаутером выполнимо под контролем' эзофагоскопа. Рубцовые сужения пищевода пробовали также лечить электролизом (Гаккер, Лотейсен. Слетов, Зельдович и др.). По данным Френкеля, Михаелиса (Fraenkel, Michaelis)", Стратиевскрго, Брамсона и др. руб-цовый участок П. удается легче бужировать после впрыскивания фибролизина. Общее состояние больного (исхудание, истощение и пр.) требует большого внимания. Против болевых ощущений на месте стриктуры назначают бром, белладонну и обычные наркотические вещества. Подобными мероприятиями далеко не всегда удается расширить рубцовые сужения П., которые постепенно становятся все уже и могут дойти до такой степени, что б-ному может в дальнейшем грозить смерть от голйда. В подобных случаях показано то или иное хир. вмешательство, направленное к подъему сил и питания б-ного, а также к восстановлению проходимости П. Внутреннее или наружное сечение П., иссечение рубца как метод лечения стриктуры П.. применяется в наст, время крайне редко. Наружное сечение П. выполнимо еще при сужении в шейной части пищевода или несколько глубже. Иссечение рубца, допустимое в шейной части, произведено 6 раз (5 случаев Шмерна и ■ 1-случай В. Л. Покотило) с одним летальным исходом. Если сужение расположено в самом нижнем отделе П., можно наложить со-устие между желудком и расширенной частью П. над стриктурой (Heyrovsky) или анастомоз между подведенной тонкой кишкой и той же частью П. (Э.'Р. Гессе). Более безопасным является наложение желудочного свища, через -который начинают кормить больного, чем подымают его силы, а затем делают попытку про- вести тонкий зонд (мочеточниковый катетер) или нитку, помощью которой постепенно продвигают затем через стриктуру бужи, начиная с самых тонких номеров. К нитке, выведенной с одной стороны через желудочный свищ, а с Другой—через рот, привязывается проводимый зонд, а к одному из концов зонда—снова нитка, к-рая по извлечении зонда остается снова вхП. Таким путем бужируют б-ных без конца, «ohne Ende» (по Гаккеру). Самое трудное при этой манипуляции—это проведение нитки или тонкого бужа и вылавливание его из желудка. Глотание мелких дробинок на нитке (Socin), проведение тонкого мочеточникового катетера при просвечивании рентген, лучами и разные другие приемы дают возможность при известной настойчивости и терпении со стороны как врача, так и б-ного добиться в конце-концов проведения шгйси через стриктуру. Биру (Bier) только в одном случае не удалось провести нитки и то только потому, что больная преждевременно ^прервала лечение. У Лотейсена на. 257 сужений П. только в одном случае оказалась полная непроходимость стриктуры. Если не удается провести нитки или мочеточникового катетера сверху, то пробуют помощью ретроградной эзофагоскопии (Rovsing) провести катетер снизу через желудочный свищ и кардию кверху в полость рта. При длинных трубчатых сужениях П., совершенно не пропускающих даже жидкости, возникает вопрос о полном выключении П. и сконструировании новой пищеводной трубки путем антеторакальной эзофагопла-стики. Операция эта—образование предгру-динного пищевода,—предложенная' Бирхером: (Н. Bircher, 1894), разработана в наст, время во всех- своих технических ЛЙруетСЯ ТаКИМ Путем, ЧТО- Рисунок 8. Пластика пи- бы питание ее не было щевода и? ионшоя нарушено, т. е. брыжейка трубки. должна быть перевязана и перерезана так. обр.„ чтобы сохранилось нек-рое количество ветвей из а. и v. jejunales; такой отрезок тонкой кишки выводится под кожу на переднюю стенку грудной клетки и в дальнейшем соединяется верхним концом с выведенным П. и нижним— с желудком (Roux-Герцен) (рис. 9а,II); 3) пище-водная трубка конструируется отчасти из тонкой (Lexer, "Wullstein) или толстой кишки (Kel-ling, Vulliet), отчасти из кожи (рис.9а, I; рис. 96, III, .ГГиУв, V); образованная кожно-кишечна» трубка соединяется концами с П. и желудком; 4) материалом для образования П. слу-, жит стенка желудка (Hirsch, Jianu-Гальперн) или весь желудок—последний перерезается у кардии и проводится под кожу (Kirschner); желудок перерезается у привратника и, повернутый, проводится под кожу (рис. 9в,. VІ). Все эти методы многомоментны и. требуют боль- деталях и нередко применяется с успехом. Основ--ными методами антеторакальной эзофагопластики являются способы образования П.: 1) из кожи— сконструированная кожная трубка соединяется нижним своим концом с желудком, а верхним с выведенным наружу перерезанным П. (Bircher, Esser, Брайцев) (рисунок 8); 2) из кишки—тонкая кишкаизо- шого терпения и выдержки со стороны б-ного и врача, но при удачных исходах возвращают больному его работоспособность. В литературе известен ряд случаев, когда больные жили после подобных операций 17 лет (Stieda), 13 лет (Hintz), 9 лет (Voelckei), 3 года (В. Р. Брай-цев) и т. д. Все же операции эти не могут счи--29.png)
Рие. 9а. Пластика пищевода.
I—1-й способ: 1— кожная трубка; 2—петля тонкой кишки; 3—шов конец в конец тонкой кишки. //—2-й способ: 1—кожная трубка; г—анастомоз тонкой кишки конец в бок; з—выделенная петля тонкой кишки.-30.png)
Рисунок 96. Пластика пищевода.
III—S-й способ: 1—сшитая кожная трубка с пищеводом; 2—вшитый нижний конец вновь образованного пищевода из тонкой кишки в желудок; 3—анастомоз бок в бок тонкой кишки. IV—4-й способ: 1^кожная трубка; 2—образование пищевода из поперечной кишки; 3— colon descen- dens.-31.png)
Рисунок 9в. Пластика пищевода.
V—из поперечной кишки (JQ с сохранением а. со-г Пса raed. (3); 2—анастомоз поперечной кишки конец в конец-. VІ—пластина пищевода из желудка: 1— выведенный антеторакально желудок; 2—наглухо зашитая культя [желудка; з—анастомоз культи желудка с тонкой кишкой. таться еще безопасными, но самое тяжелое это то, что в ряде случаев довести их до конца по тем или иным причинам так и не удается. В 1931 г. В. Г. Векснером собрано из мировой литературы 214 случаев антеторакальной эзо-фагоплаетики, произведенной при доброкачественных сужениях П. по.различным^методам, со смертностью в 18,7%; до конца доведено только 115 случ. (53%), в 49 случ. операция осталась незаконченной. Из вышеприведенного материала антеторакальных эзофагопластик падает на русских хирургов 74 случая с 16 смертями и 24 с незаконченными операциями. Дивертикулы П. Дивертикулом П. принято считать ограниченное мешковидное слепое выпячивание стенок его, выстланное нормальной слизистой оболочкой. Выпячивание пищевода, связанное с воспалительным или Рубцовым процессом и не выстланное слизистой, считают ложным дивертикулом. Дивертикулы бывают пульсионные и тракционные (см. Дивертикул). Дивертикулы чаще встречаются в начальной части П., т. н. Ценкеровские дивертикулы 1см. отд. таблицу (ст. 223—224), рисунок 1]; они называются также глоточно-пище-водными, пограничными (Grenzdrvertikel) и бывают б. ч. пульсионные. В остальной—части П. пульсионные дивертикулы встречаются редко, а чаще наблюдаются тракционные, которые могут в дальнейшем, по мере своего развития, стать пульсионными, вернее тракционно-пуль-сионными. Тракционные дивертикулы [см. отд. таблицу (223—224), рисунок 2] встречаются чаще пульсионных. Из 472 дивертикулов оказалось пульсионных 188, а тракционных 284 (А. В. Судакевич).—Ц еякеровские дивертикулы П. Местом развития подобных дивертикулов является граница перехода нижнего отдела глотки в П., непосредственно над жомом П. В этом месте имеется так наз. Лаймеровское (Laimer) треугольное пространство, где стенки П. слабее развиты и более поддаются давлению изнутри, особенно при травматических повреждениях этого отдела, а также при других заболеваниях (застревание инородного тела, спазм, опухоли, зоб и пр.), препятствующих прохождению пищи. Ценкеровские дивертикулы расположены по задней стенке П. несколько вбок влево. Величина дивертикулов колеблется от горошины до кулака взрослого человека и даже до детской головки. С П. они сообщаются то более узким то более широким щелевидным круглым ходом в зависимости от величины дивертикула. По мере своего роста дивертикул как бы выдвигается из своего первоначального положения между позвоночником и П. и появляется сбоку на шее, увеличиваясь в те моменты, когда^ он переполняется пищей или жидкостью. В связи с задержкой и застоем пищевых масс в дивертикуле наблюдается хрон. воспаление его слизистой, к-рая местами изъязвляется. Воспалительный процесс распространяется в более глубокие ткани, вследствие чего вокруг стенок дивертикула образуются сращения на шее и в верхнем отделе грудной полости. Ценкеровские дивертикулы П. встречаются чаще у мужчин (77,5%),и по преимуществу в более старшем возрасте, за 50 лет. Си-мптомы. Первоначальные признаки появления дивертикула настолько незначительны, что б-ные не могут точно указать, с каких именно пор они стали замечать затруднение при глотании. Значительная часть б-ных вспоминает, что уже давно, иногда лет 20—30 тому назад, они стали замечать более обильное выделение слюны, чувство раздражения в горле, отхаркивание значительного количества мокроты, несмотря на сухость и постоянный кашель. заканчивающийся нередко рвотой. Ощущение в глотке как бы инрродного^тела в первые пе--32.png)
Рисунок 10. Вид шеи при большом дивертикуле пищевода.
риоды б-ни сменяется в более поздние ощущением препятствия, заставляющим б-ного медленно и осторожно глотать хорошо прожеванную пищу. Все эти ощущения вызваны тем, что в начальных стадиях б-ни дивертикул еще незначительной величины, наполняется при одном из первых глотков, остается переполненным во все время приема! пищи и долго после этого, не расстраивая акта глотания. В. более поздних стадиях, когда дивертикул достигает уже значительной величины, он быстро переполняется во время еды и после этого сдавливает П., препятствуя т. о. дальнейшему глотанию пищи. Многие из таких больных начинают давиться, делать рвотные движения и срыгивать задержавшиеся в дивертикуле пищевые массы. Дивертикул при этом опорожняется, и б-ной получает возможность снова свободно глотать. Однако не всегда появляется тошнота, рвота или срыгивание. Иногда сдавленный наполненным дивертикулом П. не пропускает больше ни одного глотка. Больные мечутся, принимают'раз-ные позы, поворачивают и нагибают голову в разные стороны, сдавливают шею, стремясь таким путем опорожнить дивертикул. При надавливании на место дивертикула также удается опорожнить последний. Часть застрявшей в дивертикуле пищи опорожняется, а остающаяся застаивается, разлагается, вследствие чего у больных появляется зловонный запах изо рта и ряд диспептических явлений, связанных с проглатыванием разложившихся масс. При исследовании подобных больных можно видеть опухоль, заполняющую надключичную ямку на одной стороне шеи (рис. 10). При наличии в дивертикуле воздуха с жидкостью отмечаются больным и окружающими его своеобразные звуки и переливы еще до того, как развиваются приступы дисфагии. Воспалительный процесс стенок дивертикула, распространяясь на соседние ткани, сопровождается болями, иррадиирующими в П., шею, затылок, грудь, загрудинную область, лопатку и т. д. Соседние органы—трахея, шейное, плечевое сплетение, возвратный нерв, шейные сосуды— могут подвергаться постоянному давлению. Б-ные жалуются на постоянную жажду, голод, худеют, постепенно слабеют и погибают при явлениях упадка сил. По Людину, 16—17% б-ных погибает от пневмонии, гангрены легких и т. п. заболеваний, связанных с тяжелыми септическими процессами,распространившимися из перфорированного дивертикула. Диагноз. Периодическое появление опухоли на шее во время приема пищи, исчезновение ее в момент прижимания и вышеописанные своеобразные шумы переливов дают повод заподозрить наличие дивертикула. При перкуссии пустого, наполненного воздухом дивертикула слышен тимпанический звук, и наоборот, переполненный дивертикул дает тупой звук. В случаях опускания дивертикула в верхний отдел грудной клетки может при постукивании получиться высокий тимпанит, наводящий на мысль о каверне (Loi'fler). Определить зондированием небольшие дивертикулы трудно, почти невозможно, но зато при больших выпячи- ваниях П, зонд почти всегда поцадает первоначально в дивертикул, останавливается приблизительно на высоте 20 см и дальше не идет. В этот момент удается прощупать через кожу конец зонда на соответствующей стороне шеи. Зонд, застрявший.первоначально в дивертикут ле; может,быть все же проведен в желудок при повторных движениях.' Точно так же удается иногда рядом с зондом, находящимся в дивертикуле, провести еще один зонд в желудок, что является ценным диагностическим признаком при наличии дивертикула. Легче всего попасть в дивертикул, зондируя специальными зондами Штарка, искривленными на конце по образцу катетеров Мерсье. При эзофагоскопии видна поперечная щель, открывающаяся при глубоком вдохе и 'представляющаяся в, виде розетки или воронки, куда проходит трубка инструмента. Видимая в пустом дивертикуле слизистая бледна, покрыта густой вязкой слизью, местами натянута, местами в складках, с отдельными воспаленными и даже изъязвленными участками. При просвечивании рентген. лучами можно видеть; как контрастная масса попадает прямо в мешок, заполняет его и представляется в виде круглой овальной тени с ровными краями [см. отд. таблицу (ст.\ 2:23—2:24), рисунок 1]. Отмечающиеся вадкоторых случаях неровные края указывают на сращения стенок дивертикула с окружающими тканями. Лечение. Профилактические .мероприятия должны быть направлены к устранению сужения, способствующего выпячиванию стенок вышележащего отдела П. Не всегда б-ные могут указать момент травмы, явившейся причиной сужения, тем более, что первоначальные симптомы б-ни очень мало выра^ жепы. Б-ные обращаются за по- -л »-мощью б. ч. с явлениями дисфа--33.png)
-34.png)
Рисунок Н. Рисунок 12.
Рисунок 11. Иссечение дивертикула пищевода: 1— дивертикул; 2—линия сечения дивертикула; 3.— зонд; 4—пищевод; 5—щитовидн. железа; 6 -трахея. Рисунок 12. Схема шва пищевода при операции дивертикула: 1~ мышечная оболочка; 2—слизистая оболочка; з—зонд; 4—просвет пищевода. гии, т. е. уже тогда, когда дивертикул достигает значительных размеров. Удаление застоявшихся масс возможно путем периодического промывания дивертикула, что значительно облегчает состояние больного, но при каждом приеме пищи меток дивертикула снова переполняется, сдавливает П. и снова затрудняет глотание. Тем временем дивертикул еще'больше растягивается, еще легче заполняется проглатываемой пищей, еще сильнее сжимает П. Консервативные мероприятия не могут разорвать этот своеобразный circulus vitiosus, а потому не следует терять много времени на все эти терап. приемы и лучше подвергнуть б-ного оперативному лечению. При упадке питания и выраженной слабости б-ного рекомендуется наложить желудочный свищ, через к-рый следует кормить б-ного и этим поднять несколько его силы, и только потом удалять дивертикул оперативным путем. Иссечение всего диверти-" ' ' ' ' ' \' кула предложено было Клюге (Kluge) еще в начале 19 в., и с тех пор способ этот является самым радикальным и ведущим к полному из- . лечению. В дальнейшем был предложен ряд других способов, направленных к той же цели. Оперативное лечение дивертикулов производится в наст, время по нескольким способам. 1. Способ Жирара (Girard) направлен к тому, чтобы не вскрывать просвета П. Выделенный дивертикул инвагинируется в П., наружные стенки к-рого сшиваются при этом 2—3 швами. Способ применим при небольших дивертикулах, т. к. инвагинированные большие выпя- ' чивания могут закрыть просвет П. 2. Способ перемещения (Verlagerung)—выделенный мешок перемещается под кожу и фиксируется к мышцам глотки (Schmidt). Таков же приблизительно способ Либля и Богораза, которые вшивали выделенный мешок подкожно, переместив его кверху. Гольдман (Goldmann) отделяет выделенный и перемещенный мешок через 9 дней термокаутером. 3. Иссечение мешка у самой шейки и тщательное наложение двухэтажного шва на рану пищевода—наиболее верный способ (рис. 11 и 12). На 241 случай оперативного лечения дивертикула погибло 10% больных, а за-период 1912—1924 гг. из 156 оперированных погибло 14 человек, т. е. 8,9% (Гаккер, Лотейсен). Глубоко расположенные дивертикулы П. Значительно реже встречаются дивертикулы в более глубоких отделах пищевода между жомом и кардией. Иногда сначала образуется тракционный дивертикул, превращающийся затем в тракционно-пульсионный. Во всяком случае патогенез этих дивертикулов повидимому не одинаков. Встречаются эти дивертикулы в более позднем возрасте, за 40 лет, чаще у мужчин, бывают разной величины—от горошины и до кулака взрослого мужчины и разной формы—круглой, грушевидной. Дивертикулы над диафрагмой' называют эпифре-нальными в отличие от эпибрбнхиальных, находящихся на месте перекреста с левым бронхом (Rosenthal). —-'Симптомы выявляются только тогда, когда дивертикул достигает уже значительных размеров; в этих случаях течение б-ни напоминает собой клин, картину пограничных (Ценкеровских) дивертикулов. Помимо всего вышесказанного больные при наличии больших дивертикулов в грудной полости жалуются еще на боли позади грудины, сердцебиение, недостаток воздуха, исчезающие тотчас после рвоты. Только крупные, мешкооб- , разные дивертикулы могут давить на П. и затруднять глотание. —; Д и а г н о з. Повторным зондированием определяют высоту местоположения дивертикула—25—30 см эпибронхиаль-ные и 40—42 см—эпифрёнальный. Зондом Штар-ка удается без особого труда попасть в дивертикул, определить его глубину и точнее ориентироваться, на какой стороне, справа или слева, расположен дивертикул. При эзофагоскопии бывает трудно найти отверстие, соединяющее П. с дивертикулом; значительные дивертикулы в нижнем отделе могут быть приняты за диффузное расширение П. Рентген. лучами почти всегда удается диагносцировать наличие дивертикула, определить его форму, величину и местоположение.—Л е ч е н и е показано только при больших дивертикулах и должно сводиться в промыванию слабыми антисептическими растворами, после чего можно кормить "б-ного через зонд. Хир. лечение глу- ■ боко расположенных дивертикулов представляет ёначительно бблыпую опасность, чем Ценкеровских. Лqтeйceн, Зауербрух и др. рекомендуют инвагинировать выделенный дивертикул в П. или при очень низком его расположении соединить соустием со стенкой желудка, протянутой через диафрагму. Тракционные дивертикулы связаны с воспалительными изменениями околопищеводных желез. Последние, сморщившись, постоянно тянут стенку П. кнаружи и служат основной причиной возникновения тракционных дивертикулов (Rokitansky, Ziegler и другие). Стенки таких дивертикулов имеют обыкновенно те же три слоя, что и стенки П., только в верхушке слизистая заменена рубцом. Рас-' положены дивертикулы на передней или боковой стенке, б. ч. на высоте бифуркации. Сооб^ щение с П. широкое, продолговато овальное, от 6 до 8 см в поперечнике. Наблюдаются тракционные дивертикулы большей частью в возра^ сте за ЗОлет. Из 200 тракционных дивертикулов 127 оказалось у лиц старше 30 лет, 8 у детей моложе 10 лет (Starck).—Симпт омы в громадном большинстве случаев отсутствуют (Оеко-nomides). Имеющиеся боли могут зависеть от воспалительного процесса в стенке дивертикула или в расположенной снаружи железке. Только в тех случаях, когда тракционные дивертикулы причиняют боли или мешают проглатыванию пищи, б-ные исследуются зондом, эзофагоскопом (Starck) или рентген, лучами (Helm и др.) [см. отд. таблицу (ст. 223—224), рисунок 2]. При зондировании следует быть осторожным, так как описаны случаи прорыва тракционного дивертикула при попытке провести зонд (Экономидес, Магх и др.).—Лечение. При застревании инородного тела или задержке пищевых масс в дивертикуле следует извлечь застрявший предмет или удалить струей жидкости задержавшуюся пищу. Повторным промыванием возможно устранить причину хрон. воспаления стенок дивертикула. При прорыве дивертикула в соседние органы— крайне опасное осложнение — может возникнуть вопрос об оперативном вмешательстве. Неврозы и атония П. Неврозы П. наблюдаются б. ч. у неврастеников и истеричных субъектов. По данным Крауса (F. Kraus) вся клин, картина—внезапное появление и исчезновение -симптомов, отсутствие органических изменений, связь со всевозможными псих, травмами и пр.—все это указывает на фнкц. характер заболевания, проявляющегося либо в виде спазма либо в виде расстройства чувствительности П.—Спазм П. (oesophagismus) наблюдается во всех его отделах, но чаще всего в начальной части, у жома, и в конце, у кар-дии. Спазм грудного отдела П. наблюдается крайне редко. Спазм жома (Oesophagusmund) П. встречается значительно реже, чем спазм кардии (см. Кардиоспазм) (Guisez), и может стать причиной развития глоточно-шейного дивертикула. Спазмы П. могут появиться внезапно—так наз. острые спазмы, наблюдающиеся б. ч. в верхнем отделе у жома; они могут повторяться с разными светлыми промежутками—т. н. хрон. спазмы (по преимуществу в нижнем отделе П.). Появление подобных спазмов П. имеет очевидно связь с инфекционно-токси-ческими процессами, с заболеваниями центральной нервной системы, с злоупотреблением алкоголем и никотином И с общим состоянием нерв- ( ной системы, с особым предрасположением* к спазмам. У некоторых б-ных отмечаются спазмы П. при заболеваниях желудка—при кал-лезной язве, раке на малой кривизне. Лечение должно быть направлено в первую очередь против основного страдания, кроме того оно должно быть также и симптоматическим (атропин, смазывание кокаином, а в тяжелых случаях и бужирование). О лечении спазма нижней части П.— см. Кардиоспазм. Расстройство чувствительности П. наблюдается часто в виде парестезии или гиперестезии, чувства давления, globus при общих неврозах, .„а также нередко в связи с повышенной кислотностью желудка. Атония П. (гипотония) наблюдается по мнению некоторых авторов (Holzknecht и другие) очень часто, хотя клинически очень мало себя проявляет. Палугией (Palugyay) также полагает, что такие изменения П. встречаются очень часто, в чем он мог убедиться при исследовании рентген. лучами в положении с приподнятым тазом. Другого мнения держится Людин (М. Ltidin), который на основании клин, материала базель-ской клиники утверждает, что б-ные с атонией П. встречаются редко. Жалобы сводятся к затруднению при глотании, давлению позади грудины и чувству застревания комка пищи в П., зонд же проходит беспрепятственно; часто и зонд и эзофагоскоп проводятся даже. удивительно легко вследствие расширения пищевода |>ем. отдельную таблицуч<ст. 239—240), рис. 6]. Диагносцируется это заболевание лучше всего при исследовании рентгеновскими лучами. Пищеводная фаза актаг глотания удлинена, тень самого П. значительно шире нормальной.—Л е -чение должно быть направлено к укреплению всего организма и к медикаментам, оказывающим тонизирующее влияние на стенки П.,—стрихнин, пилокарпин (Engels). , Опухоли П. Из доброкачественных встречаются фибромы, папилемы, липомы, миомы [см. "отд. таблицу (ст. 239—240), рисунок 5], ангиомы и кисты. Все эти опухоли малоподвижны, сидят обычно в подслизистом слое, реже на слизистой П. и мало суживают его просвет. Описаны вместе с тем случаи, когда фибромиомы располагались кольцом и суживали просвет (Аничков), а также случаи, когда опухоли висели на тонкой ножке в П. в виде полипа. Из всех перечисленных опухолей, наблюдающихся редко и не имеющих в общем клинического значения, чаще .других встречаются фибромы и фибромиомы, мягкой эластичной консистенции, величиной от горошины до волошского ореха. Разрастаясь, фибромы эти могут свисать в виде полипов. Описаны также чисто слизистые полипы, берущие свое начало с передней стенки на высоте перстневидного хряща, бифуркации или кардии. Достигая значительной величины, подобные полипы или фибромы закрывают просвет П. и в значительной мере препятствуют глотанию. Появляются приступы кашля, рвота, и в этот момент они могут при рвотном движении выпасть в рот и даже через рот наружу. При полипах в кардиальной области б-ные жалуются на боли в надчревьи. Рано дают знать о себе ангиомы, характеризующиеся выраженной кровоточивостью.—Диагноз всех этих опухолей не легок, тем более, что необходимо диференцировать с чаще встречающимся раком П. При помощи зондирования, эзофагоскопии и рентгена удается установить наличие и характер опухоли. В сом-/нительных случаях вопрос разрешается био- псией. Обнаруженные опухоли могут быть удалены гальванокаустической петлей через эзофагоскоп, при помощи фаринготомии, эзофаготомии. Полипообразные опухоли, выпадающие в рот, захватываются щипцами, натягиваются и после перевязки ножки перерезаются. Злокачественные опухоли. Саркома П. наблюдается очень редко, встречается в преклонном возрасте и б. ч. у мужчин. Саркомы П. бывают первичными и вторичными, прорастающими с соседних органов. Первичные саркомы дают вскоре метастазы в легкие, плевру, перикард и другие органы. Отграниченные полипообразные саркомы более доброкачественны, в то время как диффузные более злокачественны и быстро дают метастазы (Starck). Микроскопически саркомы П. бывают либо круглоклеточными либо веретено-образноклеточными, встречаются лимфосарко-мы.—Симптомы б-ни появляются рано. Б-ные жалуются на боли и препятствие при глотании; нередко w рвотных массах появляется KjfoBb, а,иногда кусочки опухоли, особенно при изъязвлении последней. Течение болезни более тяжелое, чем при раке П., и больные при быстром упадке питания и явлениях тяжёлой кахексии вскоре погибают.—Диагносцировать саркому П. в начальных стадиях б-ни очень трудно. Постоянные сверлящие боли, отдающие в спину, более быстрое течение и раннее появление метастазов говорят скорее за саркому, чем за рак, к-рый протекает значительно медленнее. Более точные данные получаются при эзофагоскопии, при к-рой можно осмотреть опухоль и взять кусочек для исследования.—Оперативное лечение возможно лишь в самых ранних стадиях б-ни, если опухоль расположена в шейной части П. Прогноз плохой. Б-ные с саркомой П. погибают в среднем через 5—6 месяцев после начала заболевания (Гаккер). Рак П. Из всех заболеваний П. вообще чаще других встречается рак (Гаккер, Гизе,' Венгловский и др.). Что же касается отношения рака П. ко всем раковым больным, то по данным Ашофа (Aschoff) на 4 574 раковых больных П. оказался пораженным в 226 случаях. На 17 794 вскрытий оказалось 1 694 раковых больных, из них рак П. в 294 случаях (Sauer-bruch). В Швейцарии рак П. занимает второе место среди органов, поражаемых раком. У нас в СССР рак П. встречается не редко. По сравнительно старым данным вскрытий в Ленинграде рак П. обнаружен в 15—20% (Крузенштерн-Альбрехт). По данным московских прозектур за 1923—1927 гг. рак П. занимает теперь место в раковой смертности после рака желудка и бронхов, составляя 12,3% всех раков. По данный Клермона (Clairmont) в Европе ежегодно умирает от рака И. до 25 000 человек. Рак П. встречается в более зрелом возрасте, за 40 лет, по преимуществу между 50—60 годами. Известны случаи раков П. у молодых—24 л. (Венгловский)'и 19 л. (Heymann). Мужчины заболевают раком П. чаще женщин— 88 % мужчин по Гейману, 91,5 % по Гизе, 85,8 % по Венгловскому и 78,3% по Нисневичу. Раковые новообразования пищевода чаще располагаются в более глубоких отделах. Из 2 829 случаев рака П. (сборная статистика Лотей-сена) опухоль обнаружена в верхней трети в 579, в средней — в 888 и в нижней — в 1-362 случаях. Раковая опухоль наблюдается в П. б. ч. как первичная; значительно реже она бывает вторичной, т. е. вызванной прорастанием с соседних пораженных органов—гкарди-альной части желудка, бронхов, глотки, щитовидной железы. Опухоль может быть локализованной в каком-нибудь участк' стенки П., но она может повидимому появиться и в нескольких местах сразу. По своей консистенции раки П. бывают плотными-—скиры и мягкими— мозговики. Скиры представляются в виде выступов во внутрь П.; покрывающая их слизистая бледносерого цвета, неподвижна и спаяна с подслизистой. Опухоль, прорастая в дальнейшем в более глубокие слои П., делает стенку «го плотной и ломакой. На месте опухоли просвет П. оказывается суженным, над местом сужения П. несколько растянут, и мышечный слой в этой части гипертрофирован. В дальнейшем опухоль изъязвляется, что увеличивает просвет П. на этом месте [см. отд. таблицу (ст. 23Э—2Ю), рисунок 4]. Мозговики поражают стенки П. на значительно большем рас-( стоянии, чем скиры, и рано изъязвляются, вследствие чего края оказываются как бы подрытыми, нередко отвисающими'в виде лоскутов. Ранним .изъязвлением опухоли объясняется то, что у этих б-ных сравнительно меньше жалоб на дисфагические явления.—Микроскопически раки П. бывают б. ч. плоскоклеточными со склонностью к ороговению (скиры). Встречаются также круглоклеточные и полиморфные раки П. Опухоль может оказаться одновременно аденокарциномой и плоскоклеточным paKOMv Старое положение Бильро-та(ВШгЫЬ) о малой склонности раков П.кмета-стазированию нуждается лишь в поправке, что отдаленные метастазы (за пределами средостения) действительно не часты. По Петри (Ре-tri), метастазы при раке П. встречаются в 59%, по Редлиху (Redlich)—в 75%, а по Старлин-геру (Starlinger), у 66%, умерших от рака П., мзтастазов не обнаружено. Чаще метастазы наблюдаются при раках нижней трети П. (Вен-гловский). Метастазы рака П., распространяясь по лимф, сосудам, появляются прежде всего в периэзофагеальных, трахеальных и бронхиальных железах, а при распространении по кровеносным сосудам—в легких и печени. Раковые новообразования П. могут прорасти стенки его, распространиться на соседние ткани и органы, образуя большие и плотные опухоли, давящие на дыхательное горло, симпатический, блуждающий или возвратный нервы, плевру, аорту, перикард, позвонки и т. д. Из 604 раков П., вскрытых за 1920—21 гг. в немецких пат.-анат. ин-тах, прорыв в легкие отмечен в 3,8%, далее следует прорыв в аорту, правую плевру, бронхи, сердечную сорочку. С пат.-анат. точки зрения раки П. классифи--цируются след. образом: 1) по локализации: раки верхнего отдела—до бифуркации, среднего—от бифуркации до hiatus и нижнего—от hiatus до кардии (можно также указывать высоту в сантиметрах от передних резцов); 2) по •форме: а) островные или узловые, б) циркулярные и в) множественные; 3) по характеру: &) раки в начальном стадии, б) бородавчатые, ворсинчатые и в) изъязвляющиеся, распадающиеся раки. Симптомы. Важным и ранним симптомом рака П. является дисфагия, к-рая, постепенно нарастая, может дойти до того, что больные не могут пропустить даже глотка жидкости. В зависимости от локализации и роста опухоли появляется срыгивание и рвота. При расположении опухоли в верхней трети б-ной сразу же через 1—2 глотка срыгивает. При более глубоком положении опухоли и дилята-ции стенок П. над этим местом б-ной может сделать значительно больше глотков, но через нек-рое время все это вырывает. Указание б-ных на место препятствия в П. не всегда соответствует действительному положению опухоли, т. к.'при раках П. отмечается спазм стенок значительно выше местоположения опухоли. Изо рта выделяется тягучая прозрачная слизь с примесью крови и гноя в более поздних стадиях. К этому времени появляется тяжелый запах изо рта. Появляющееся временами улучшение зависит от лучшей проходимости П. в связи с изъязвлением и распадом опухоли. Наблюдающиеся у части б-ных боли бывают не очень интенсивными. Только немногие из них жалуются на боли, появляющиеся вне зависимости от акта глотания, отдающие в спину, позвоночник,- грудину, надчревье и усиливающиеся по ночам. Прорастание опухоли через стенки П. и сдавленно- соседних органов сопровождаются рядом характерных, ценных в диагностическом отношении признаков. Прорастание в симпат. нерв выявляется симптомом Горнера (см. Горнер'л симптомоком-плекс), сдавление возвратного нерва сопровождается хрипотой и. потерей голоса, тяжелые приступы кашля всякий раз во время еды, вы-кашливание принятых до того пищевых масс указывают на сообщение, образовавшееся вследствие прорастания опухоли в трахею или бронх. Сообщение с бронхиальным деревом обычно приводит к гангрене легкого и ихорозному плевриту. Общее состояние б-ного раком П. становится тяжелым, питание падает, силы исчезают, присоединяются колебания темп., связанные с распадом и нагноением опухоли, что еще больше изнуряет больного и быстро ведет к летальному исходу. Больные раком П. живут от 1 до 2 лет и погибают при тяжелых явлениях резкого истощения от жажды, голода и раковой кахексии. Диагноз. В.озраст, пол, отсутствие других моментов, способных служить причиной дисфагических.явлений (инородные тела, руб-цовые стриктуры и пр.), заметное похудание, потеря в весе, бледность, упадок сил, нарастающее затруднение при глотании—все это дает повод думать о раке П. Наличие метастазов, прорастание опухоли в соседние органы не оставляют уже сомнения в правильности первоначального предположения. Часто больные являются уже поздно, когда распознавание не представляет особого труда. Из обращающихся в более ранний период далеко 'не все могут точно указать начало своего заболевания и описать все симптомы б-ни. В' подобных случаях необходимо проведением зондов различной толщины проверить проходимость П. и степень сужения. Зонд может проходить беспрепятственно в начальных стадиях б-ни и при распаде опухоли. В последнем случае на конце зонда и в отверстии его имеются следы крови, а иногда и кусочки опухоли. Обильное выделение кровянисто-гнойной жидкости из П., аневризма аорты являются противопоказанием к зондированию. При рентгеноскопии видно, как контрастная масса опускается по П., доходит до места опухоли и здесь проходит по стенке с неровными, как бы изрытыми краями. Картина, получаемая при рентгенографии рака П., весьма разнообразна и зависит от формы и Ха- рактера опухоли [см. отд. таблицу (ст. 223— 224), рисунки 5, 6 и .7]. Данные рентген, ис-следования/ являются решающими, но в самых начальных стадиях болезни, когда опухоль еще очень мала и картина болезни недостаточно ясна, определить рентгеном точный характер заболевания не удается. В этих случаях эзофагоскопия позволяет осмотреть подозрительное место, проверить респираторные движения этого участка П., рассмотреть слизистую,, ее цвет, наличие складок, инфильтрации, изъязвления; в сомнительных случаях можно под контролем глаза взять кусочек из подозрительного места для исследования. Несмотря на то, что рак П. встречается сравнительно очень часто, следует все же диференцировать с рядом других заболеваний—доброкачественные стриктуры, tbc, сифилис, актиномикоз. Лечение. Единственным способом лечения рака П. является пока, как и при раках других органов, своевременное удаление Ьпу-холи хир. путем. Техника операций,на П. в достаточной-мере разработана, но вместе с тем количество оперированных по сравнению с количеством б-ных ничтожно. Все это объясняется поздней обращаемостью больных за хир. помощью, что можно объяснить, с одной стороны, особенностью клинич. течения рака'П., а с другой—глубоко скептическим отношением широкого круга врачей к успешной выполнимости Подобных операций на П. Своевременный диагноз и ранняя операция дают возможность в некоторых случаях удалить раковую опухоль из П. Местоположение опухоли имеет большое значение 'при операциях на П. Раз--личают т. о. операции рака шейной, грудной и брюшной части П. Резекция шейной части разработана гл. образ. Гаккером (Hacker) и состоит в следующем: разрезом по внутреннему краю левой m. sterno-cleido-mastoi-dei, от угла нижней челюсти и до jugulum, доходят до П.; по пути перерезают m. omo-hyoi-deus и перевязывают a. thyreoid. inf. На обнаженном П. ощупывают опухоль, к-рую постепенно выделяют из окружающих тканей так, чтобы можно было резецировать П. в здоровой части. Если возвратный нерв не захвачен еще опухолью, то желательно сохранить его. При сращениях с гортанью рекомендуется одновременно удалить и ее. Операция осложняется, но заживление протекает лучше. На 13 случаев одновременного удаления П.. и пораженной гортани погиб только один больной, болевший уже до операции пневмонией (цит. по Гаккеру). Если дефект П. по удалении опухоли меньше 4 см, соединение концов еще возможно. Если же соединить оба конца П. непосредственным швом не удается, то следует сконструировать трубку из кожи по Гаккеру и ею заместить дефект в П. (см. выше). Из собранных Гаккером 81 ел. резекции шейной части П. по поводу рака погибло 23 больных— 23,39% смертности. Шмерц сообщает о 69 резекциях шейной части пищевода с 19 смертями (27,5%). Геселевичем собрано 45 резекций этой же части пищевода со смертностью в течение до 3 месяцев в 43,5%. К опухолям, расположенным в верхнем отделе грудной клетки, на 2—3 см ниже jugulum, удается подойти еще шейным путем (Sauerbrach). Ниже этого места и до hiatus подходят к П. либо ретро- либо трансплеврально. Ретроплевральны й подход к П. разработан Насиловым, который'считал, что при расположении опухоли в верхних отделах П.: лучше иссекать III—VІ ребра с левой стороны, а при глубже сидящих опухолях — более1 нижние ребра справа. По иссечении соответствующих ребер осторожными движениями отодвигают плевру и обнажают соответствующую» часть П. Дальнейшими исследованиями Руднева, Старкова, Саввина, Рена, "Гюфье (L. Relm, Tuffier) и мн. др; техника ретроплеврального» подхода к П. сзади разработана в достаточной мере, но в настоящее время страх перед ранением плевры исчез и многие хирурги (Реп,-Lexer), предпочитая иттиретроплеврально, имеют все же всегда наготове аппарат для операции при повышенном давлении. Из всех операций' на П., произведенных ретроплевраль-ным путем, выжил б-ной Лилиенталя (Lilien-thal) (раковая опухоль) и б-ные Ендерлена и Ыеркорна (EnderJen, Nehrkorn) (удаление инородного тела). Трансплевральная резекция П. выполнима во-первых в области бифуркации и во-вторых между последней и диафрагмой. При операции над бифуркацией образуют справа кожно-мышечный лоскут разрезом вдоль ключицы вниз по линии a. mammaria int. до нижнего края IV ребра. II и III ребра резецируются на протяжении их хрящевой части и 3 см костной. По разделении грудино-ключич-ного соединения ключица отводится кверху, после чего легко удается .резецировать первое ребро. Вскрывают грудную полость вертикальным разрезом _и отодвигают легкое вбок и книзу. В глубине'видна медиастинальная плевра,, к-рая осторожно разрезается между, двумя пинцетами и тупо отделяется вверх и вниз, после-чего в глубине нащупывают расположенный позади трахеи П. (Sauerbruch). Вендель, То-рек. (W'endel, Torek) и др. подходят к этой части П. трансплеврально, но сзади, что дает им значительно больше простора. В литера^ туре приводится ряд случа_ев операций рака грудного отдела П. с благополучным исходом (Торек) (больная жила 10 лет после операции) (Lilienthal, Heldblom, Zaaijer, Eggers). Все же-смертность при этих операциях очень велика и по данным Шмерца равна чуть ли не 98,75 %.— Трансплевральный путь к нижнему отделу П. проходит в VІ межреберном пространстве, которое по иссечении одного-двух ребер дает широкий доступ в грудную полость и к этой части П. Кютнер, Кюммель, Заайер, Мейер, Пайр и мн. др. внесли целый,ряд модификаций: шить специальными пуговками, оперировать двухмо-ментно и т. д., но основным препятствием в техническом выполнении операций по поводу рака П. является ненадежность швов, соединявших оба конца перерезанного П. В удачных случаях (Торек, Heldblom, Eggers и др.) швы не накладывались вовсе, а концы П. выводились наружу и соединялись резиновой трубкой. Еще в 1896 году Леви (W. Lewy) предложил совершенно удалять П. путем инвагинации и низведения его в желудок. Аш, Келлинг, Рен, Эндерлен и Гоц проверяли этот способ экспериментально и на операционном столе. Из больных никто не выжил. В 1927 г. Горбандт (Golir-bandt) сообщил об одном больном, у к-рого он удалил весь П. Б-ной жил после операции г/а года. Б-ной К. П. Сапожкова после удаления П. инвагинационным путем жил 53 дня и погиб от другого заболевания. Раки абдоминальной части П. оперируются торакальным и чрезбрюншнным путем.-35.jpg)
Pue. i. Плесневые грибки (а), прорастающие язву желудка; Ь—железы слизистой желудка; с—инфильтрация подслизистого слоя. Рисунок 2. Пневмокопиоз; узелок в легком: видны скопления угля и иглы кремнезема; а—плевра. Рисунок 3. Расширение вей пищевода (а); Ь и с—слизистая и мышечная оболочки пищевода. Рисунок 4, Рак пищевода с из"ьнаалеиием d центральных частях (а), видны бугристые края опухоли. Рисунок 5. Миома (Ь) пищевода; а—эиителиП (увеличение через лупу). Рисунок 6, Расширение пищевода: а—желудок; о—резко расширенный пищевод; с—к ар дня; /I—-привратник.
К брюшному отделу П. подходят,-вскрывая грудную полость в VІI межреберном пространстве и перерезая диафрагму до hiatus oesophage-us. Этим путем удается выделить нижний отдел П. и верхнюю часть желудка, к-рая.пере- . мещается в грудную полость и по иссечении опухоли соединяется с нижним концом П. За-айер разделил эту операцию на 3 момента и оперировал подобного б-ного торако-абдоминаль- • ным путем. Сравнительно лучшие: результаты получаются при резекции кардиального отдела абдоминальным путем. Брюшной отдел П. может быть тупым путем мобилизован и удлинен, что дает возможность после удаления опухоли сшить конец П. с желудком. К сожалению и при этих раках б-ные являются поздно, т. е. в таком стадии, когда опухоль зашла уже так далеко и достигла таких юазмеров, что по существу невозможно разобраться, имеется ли дело с раком брюшной части П. или с раком кардиальной части желудка. До сих пор оперировано 48 б-ных с раком кардии, из к-рых выжило 14 чел., причем необходимо иметь в виду, что среди этих кардиальных раков значительная часть относилась к желудку.—К хир. лечению должно быть отнесено образование на желудке пищеприемного свища, позволяющего питать подобных больных и этим облегчить их тяжелое состояние. Нередко после такой операции б-ные поправляются, даже полнеют и в связи с исчезновением спазма начинают нередко глотать. Если свищ накладывают не очень поздно, то больные живут в среднем от^ до 12 месяцев (Лотсйсен). ■ Консервативное лечение,- вернее паллиативное, имеет целью терап. мероприятиями восстановить до нек-рой степени проходимость П. Внутрь назначают противоспазмати-ческие средства (атропин, морфий, адреналин), т. к. расстройство глотания при раках П. ухудшается еще имеющимся при этом спазмом. Постельный режим, полный покой и питание per rectum в течение 1—2 дней также нередко устраняют спазм, и б-ные начинают свободнее глотать.. Суженный раковой опухолью участок П. бужируют соответствующими зондами, начиная с более тонких, и оставляют их каждый раз на нек-рое время в П. Предложение вводить ляминарии (Senator), пузырь, раздувающийся воздухом (Reichmann), интубаторы (Simmonds, Leyden) не находят себе в наст. время широкого применения, тем более что расширенные стенки П. над опухолью истончены и могут быть, легко прорваны. Перфорации при зондировании встречаются значительно чаще, чем принято думать (Краус).—К консервативным методам лечения раковых опухолей П. относится также лечение лучистой энергией, гл. обр. радием (Beck, Hotz и др.). Известны случаи излечения подобных больных длительностью до 2]/з лет. Больные начинали глотать и поправлялись настолько, что. начинали работать. Лечение опухолей пищевода радием не лишено ряда опасных моментов в виде быстрого распада опухоли, прободения пищевода, наконец [образования стриктуры на месте опухоли. Лит.: Б о г о р а з П., О пластическом образовании пищевода при Рубцовых сушениях, Нов. хир., 1930, №10; Б рай цеп В., Опыт пластического образования искусственного пищевода, ibid., т. VІI, №. 8, 1928; Векснер Б., Предгрудинный пищевод, дисс, Днепропетровск, 1931; В енгл о в с к ий Р..Повреждения и заболевания пищевода (Рус. хирургия, под ред. П. Дьяконова, Л. Левшина и др., т. III, отд. 21, П., 1915—16, лит.); Геселевич А., Оперативное лечение рака шей- ной части пищевода, Вестн. хир. ипогр. обл., кн. 4—6, 1923; Мельников А., Злокачественные опухоли пищевода, Харьков, 1930; Славшие В., Рак пищевода, дисс, MV, 1908; Федоров С, К вопросу о дивертикулах пищевода, Нов. хир. архив, т. IX, № 34, 1926; Assman H., Klinische Rontgendlagnostik der inneren Erkrankungen, Lpz., 1928.; Berard L. et S ar g n о n A., Cancer de l'oesophage, P., 1927; Berg II., Die Stenoseu der Speiserohre vom rontgenologischen „Standpunkt, Ztschr. f. Hals-, Nasen- und Ohrenheilkunde, H. XXVІI, Heft 1—2, 1930; С I a i г m о n t P., Zur Radikaloperation. des Oesophaguscarcinoms, Zntrbl. fur Cnir.,(B. LI, № 1—2, 1924; Нас ker.V. u. Lot heissea G., Chirurgie der Speiserohre, Stuttgart, 1926 (лит.); Kiipf-erle L., Die rOntgenoIogische Untersuchung der Speiserohre (Hndb. d; Hals-, Nasen-, Ohrenheilkunde, hrsg:. v. A.Denker u.O.Kahler, B. IX,BV 1929); Levy W.,Ver-suche iiber die Resektipn d. Speiserohre, Arch.. 1'. klin. Chir., B. LVІ, 1898; L о t ,h e i s s e n. G., Zur.Radikaloperation d. Speiserohrenkrebses, ibid., B. CXXXl, 1924,-L ii d i n M., Erkrankungen des Oesophagus (Hndb. d. inneren Medizin, hrsg. v. G. Bergmann u. R. Staehelin, B. Ill, T. 1, В., 1926, лит.); Pathologic der oberen Lult-u. Speisewege, hrsg. v. F. Blumenfeld1 u. R. Jaffe, Lpz., 1931; R e h u R., Oesophagus-Chlrurgie, Jena, 1914; Rohde C.., Verletzungen der SpeiserOhre (Hndb. der Hals-, Nasen-u. Ohrenheilkunde, herausgegeben v. A. Den-ker u. O. Kahler, B. IX, В., 1929); S a 1 z e r H., Friili-beiandlung. der SpeiserOhrenveratzungen, Arch, fur klin. Clnrurgie, B. CXXXIII, 1924; Schlemnier F., Son-dierung-d. Oesophagus (Hndb. d. Hals-, Nasen- u. Ohrenheilkunde, herausgegehen v. A. Denker u. O. Kahlery E. IX, В., 1929);' S chm erz H., Die'Chirurgie der Speiserohre (Die Chirurgie, .herausgegeben. v. M. Kirschner u. O. Nordmann, B. IV, T. 2, B.—W., 1926); Tiesen hau-sen K., Uber die Behandlung d. Speiserohrenverengerun-gen rait Sondicrung ohne Ende, Archiv liir klini3che Chirurgie, B. CXXXI, 1924; Z u с k s с h-yy e г d t L., Zur Operatio'nen behandlung der Oesophagusdivertikel, Deutsciie Zeitsehrift 1'iir Chirurgie, Band CCIV, 1930. В.-Левит.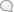 Смотрите также:
Смотрите также:
- ПИЩЕВОЕ ЗАКОНОДАТЕЛЬСТВО охватЫваст-совокупность норм и распоряжений, установленных центральной гос. властью и отдельными ведомствами, в рамках предоставленных им центральной властью прав и полномочий и направленных; К обеспечению доброкачественности и полноценности пищевкусовых продуктов. П ...
- ПИЩЕВЫЕ ИНФЕКЦИИ, ОТРАВЛЕНИЯ, заболевания, при к-рых как правило пища является главным способом передачи инфекции или отравляющего начала человеку или по крайней мере придает заболеванию особый харак- тер, связанный с передачей болезненного ...
- ПИЩЕВЫЕ ПРОДУКТЫ, или пищевые средства, представляют многочисленные объекты, которые человек употребляет в пищу. Они в подавляющем большинстве случаев слагаются из нескольких так. наз. пищевых веществ; к последним относятся белки, жиры, углеводы, ...
- ПИЭЛИТ, см. Пиелит.
- ПИЭЛОГРАФИЯ, см. Пиелография.