ПЕЧЕНЬ
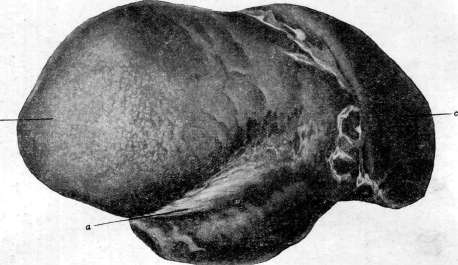
Рисунок 1.

:.<&;;«


>f ^.- • ,' ' -• к"
*~JV
Рисунок 3.
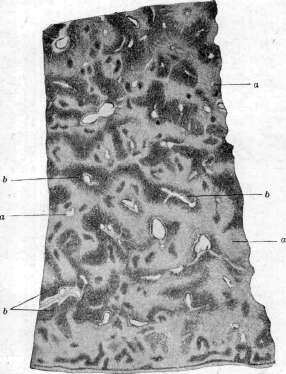
Рисунок 2. Рисунок 1. Глубокая борозда по верхне-переднему краю печени. Борозда возникла на участках вдавления ребер при резком искривлении грудной клетки при кифо-сколиозе. Склероэ капсулы в области борозды (а); Ь— правая доля; с—левая доля. Рисунок 2. Мускатная печень (увеличение черев лупу): а—резкая атрофия центральных частей дольки; Ь—участки сохранившейся паренхимы. Рисунок 3. Печень при врошденпом сифилисе: а—милиар-ные гуммы; Ъ—гигантоклеточный метаморфоз паренхимы.
Рисунок 1. Связочное укрепление печени: I—желчный пузырь; 2— lig. teres; 3—левая доля; 4—lig. triangulare sin.; 5 и 7—lig. coronarium hepatis; 6—lig. suspensorium hepatis; 8—диафрагма; 9— lig. triangulare dextr.; 10—правая доля. (По Tes-tut-Latarjet.)
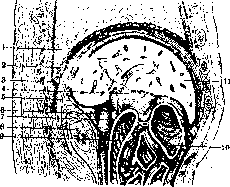
Рисунок З. Сагитальныи разрез печени в области ворот: 1—легкое; 2—lig. coronarium; 3—плевраль-ныйсинус; 4—lig. hepato-duodenale с ее сосудами и желчным протоком; 5—диафрагма; 6—v. cava inf.; 7—щель—lor. Winslowi; 8—почка и надпочечник; 9—duodenum; 10—colon transversum; 11—печень. (По Testut-Latarjet.)

Рисунок 5. Вид печени со стороны диафрагмы: 1— lohus sin.; 2—lig. triangulare sin.,- 3—lig. falci-forme; 4—v. cava inf.; 5—lobus dexter; 6—lig. coronarium; 7—забрюшинное поле под lig. coronarium; 8—lig. triangulare dextr.; 9—lig. hepato-re-nale; 7 0—желчный пузырь; 11—v. cava inf.; 12—Спигелиева доля; 13—lig. venosum (Aran-tii);i4—impressio oesophagea; 15—appendix fib-rosa. (По Braus'y.)
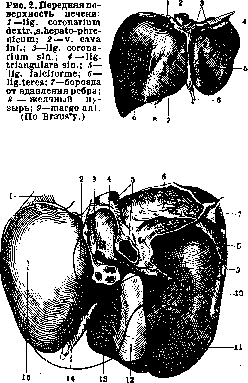
Рисунок 4. Нижняя поверхность печени: 1—appendix fibrosa hepatis; 2—tuber omentale; 3—pro-cessus papillaris Спигелиевой доли; 4—Спигелиева доля (lobus caudatus); 5—v. cava inf.; 6— ромбовидное забрюшинное иоле под lig. coronarium; 7—lig. triangulare dextr.; 8— impressio re-nalis; 9—перешеек серозного покрова между правой и Спигелиевой долей; 10—impressio duo-denalis; H—impressio colica; 12—желчный пузырь; 13—lobus quadratus; 14—lig. teres; 15— impressio gastrica. (По Braus'y.)
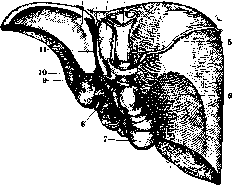
Рисунок 6. Задняя поверхность печени: 1—lig. triangulare sin.; 2—impressio oesophagea; 3—Спигелиева доля; 4—v. cava inf.; 5—lig. coronarium; 6—impressio renalis; 7—желчный пузырь; 8— желчные пути; 9—v. portae; 10—a. hepatica; 11—lig. venosum (Arantii). (По Testut-Latarjet.)
половине тоньше и острее, в правой—толще и более туп. При неизмененной патологически П. он мягок, особенно у детей, и обычно через стенки живота не прощупывается. На протяжении своем передний край П. прерывается 2 вырезками: левой (incisura umbilicalis), в которую входит свободный утолщенный нижний край lig. teres, и правой—более тупой, соответствующей желчному пузырю (incisura vesicae felleae). ■—На верхней поверхности различают 2 доли—правую и левую (lobus dexter et sin.). Границей между ними служит lig. suspensorium hepatis (рис. 2). Щель между П. и диафрагмой, т. е. переднее под-диафрагмальное «пространство», этой связкой разобщается на два отдела. Правая доля у взрослых значительно меньше левой, и lig. suspensorium всегда уклоняется вправо. Обе доли П. сверху выстланы висцеральной брюшиной, перерыв ее имеется лишь под корнем lig. suspensorii. Если последнюю срезать, на П. остается дефект серозного покрова в виде узкой сагитальной борозды, которая, веерообразно расширяясь, переходит в лишенный брюшины ромбовидный участок задней поверхности, расположенный под корнем венечной связки.—Нижняя поверхность!!. делится бороздами на 4 доли: правую, левую и срединный отдел с двумя лежащими одна за другой долями — квадратной (lobus quadratus) кпереди и Спигелиевой (lobus Spi-gelii, s. caudatus) кзади. Глубокая поперечная борозда между ними, выполненная клетчаткой с сосудами и желчными протоками, называется воротами печени (porta, s. sul-cus transversus hepatis) (рис. 4). Эти средние доли отграничены слева lig. teres и lig. veno-sum Arantii, справа же от себя Спигелиева доля имеет нижнюю полую вену, а квадратная—ложбину, прикрытую желчным пузырем и его протоком. Нижняя поверхность печени выстлана брюшиной, покров к-рой прерывается корнем связки, составленной из сходящихся друг к другу под прямым углом двух дуп-ликатур брюшины: фронтальной, укрепленной вдоль борозды ворот П.,—lig. hepato-gastro-duodenale и сагитальной—lig. veno-sum Arantii. В этих связках располагаются: 1) в поперечной, или в «воротах»—сосуды, желчные пути, лимф, железы и нервы. Впереди из ткани П. выходят б. ч. два сходящиеся под углом печоночных протока (ductus hepa-tici). Несколько влево от них в П. входят 2—3 ветви печоночной артерии. Позади печоночных протоков и артерии расположен широкий ствол воротной вены. Между этими образованиями встречаются (не постоянно) лимф. узлы и связанные с ними лимф, сосуды печени. 2) В продольной связке (lig. venosum Arantii) заключается облитерированный у взрослого 'Аранциев проток. Сходящиеся под углом в воротах печени связки скрывают за собой Спигелиеву долю, свисающую широким соском в bursa omentalis, и обусловливают разделение серозного покрова П. на 2 неравных поля: меньшее с только-что названной долей и большее, захватывающее всю остальную нижне-заднюю поверхность П., а именно покров правой доли, желчного пузыря квадратной и левой доли. Оба поля сообщаются узким перешейком серозного покрова между воротами П. и нижней полой веной. Этот межуточный участок является верхней стенкой for. Winslowi (см. Брюшина), ведущего в bur- sa omentalis (рис. 3). Введенный в него палец наталкивается на покрытый спереди и сзади брюшиной свободный конец Спигелиевой доли—processus caudatus. Левая часть последнего иногда развивается до степени сильно выдающегося соска, выделяемого как особое образование—processus papillaris. После отделения желчного пузыря от П. серозный покров П. прерывается дефектом соответ. участка. В зависимости от типа покрытия пузыря брюшиной, дефект этот может быть широк и доходить до переднего края П. (при мало подвижном и недостаточно полном пузыре) или сводиться к узкой полосе (при ясно выраженной брыжейке желчного пузыря). Передний конец такого дефекта может иногда не доходить до края П., и пузырь может скрываться под ее телом. Участок печени под желчным пузырем носит название fossa vesicae felleae. Задняя поверхность П. (рис. 6.) имеет форму, близкую к прямоугольному треугольнику, границы к-рого не так ясно определяются, как в остальных частях П. Один катет короткий, расположен вертикально и граничит с наружным краем правой доли П., другой, более длинный, лежит горизонтально и составляет задний край Л. Гипотенуза проходит позади ворот ее и (условно) пересекает наискось нижнюю поверхность П. от нижней точки правого свободного края печени к острию ее левой треугольной связки (lig. triangulare sinistrum). В проекции на заднюю брюшную стенку эта линия по косой, восходящей справа налево линии, пересекая верхний полюс правой почки, идет от наружного ее края вверх через тело Dxi —хи к кардиальной части желудка, гранича по пути с верхним краем головки поджелудочной железы. Эта линия является наиболее постоянной из всех других границ П. и в основных частях сохраняется при всех перемещениях и врожденных уклонениях в положении П., являясь той осью шарнира, около к-рой происходят движения П. Наибольшая часть заднего отдела ее лишена брюшинного покрова. Дефект последнего на удаленной из полости живота П. представляется в виде ромба. На протяжении заднего отдела П. отмечаются 2 образования: б. или м. охватываемая тканью П. нижняя полая вена со впадающими в нее у самого купола диафрагмы 3—4 печоночными венами и верхний отдел покрытой здесь серозным покровом Спигелиевой доли. Полая вена граничит с ней, но лежит внебрюшинно, прилегает к диафрагме или непосредственно или же частью отслаивается заходящей на заднюю поверхность вены тканью П. Небольшой лишь участок этой вены ниже П. (рис. 11) выстлан брюшиной, к-рая перегибается сверху с вышеописанного перешейка между серозными полями нижней поверхности П. и является продолжением брюшины, выстилающей правую почку. Этот участок представляет заднюю стенку for. "Winslowi. Топография и синтопия. П. занимает верхнюю часть полости живота, причем наибольшая часть органа у взрослого человека расположена в правом подреберьи. В первой половине утробной жизни П. занимает более половины брюшной полости, оттесняя от диафрагмы остальные брюшные органы. Во второй половине, еще резче после i рождения, под влиянием увеличения объема
Рисунок 7. Сагитальный разрез на уровне правой почки: Z—легкое; 2—печень; 3—надпочечник; 4—правая почка; 5—m. quadratus lumbo-rum; б—т. psoas. (По Testut-Latarjet.)
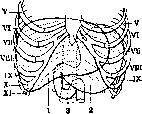
Рисунок 9. Проекция печени на переднюю стенку:
1—печень; 2—желудок; 3—12-перстная кишка. ' (По Testut-Latarjet.)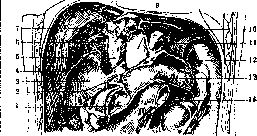
Рисунок 11. Отношения печени к окружающим органам: 1—пялорический отдел желудка; 2—lig. hepato-duodenale; 3—почка; 4—lig. triangulare dextr.; 5—v. cava inf. (внизу покрыта перешейком брюшины); 6—правый надпочечник; 7—дефект брюшины—область приращения печени к диафрагме; 8—печоночные вены; 9—париетальный листок брюшины позади Спигелиевой доли; 10—lig. triangulare sin.; 11— пищевод (перерезан); 12—малый сальник; 13—pancreas; 14— duodenum. (По Braus'y.)

Рисунок 8. Фронтальный разрез печоночной области (схема): 1—диафрагма (мышечная часть); 2—правое легкое; 3—сердце; 4—левое легкое: я—сухожильная часть диафрагмы; 6—желудок; 7—селезенка; 8—желчный пузырь; 9— печень. (По Testut-Latarjet.)
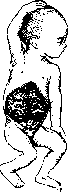
Ряс. 10. Печень у зародыша З'/з мес. (По Testut-Latarjet.)
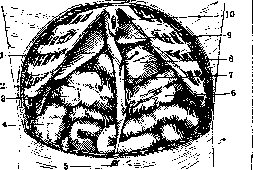
Рисунок 12. Отношения переднего печеночного края к реберной дуге у взрослого: 1—правая доля печени; 2—желчный пузырь; 3—печоночный угол толстой кишки; 4—восходящая толстая кишка; 5—пупок; 6—поперечная ободочная кишка; 7— lig. teres; 8—желудок; 9—левая доля печени; 10—мечевидный отросток. (По Testut-Latarjet.)
грудной клетки и уменьшения количества крови (запустение пупочной вены) величина печени уменьшается, левая ее половина отстает ъ росте и отношение к диафрагме становится асимметричным. П. отходит от левого подреберья, но левая доля ее еще долго остается под левым куполом, вклиниваясь острым концом между диафрагмой и селезенкой. Верхняя граница печени совпадает с границами диафрагмы и при дыхании или изменениях давления внутрибрюшного или со стороны грудных органов следует за ее движениями и перемещениями. В среднем покойном положении у взрослого проекция верхнего края печени на переднюю стенку приходится в наивысшей точке справа по сосковой линии на уровне верхнего края V реберного хряща (рис. 8 и 9). Отсюда граница вправо по крутой кривой пересекает VІ и последующие ребра до X, на подмышечной линии встречая VІI межреберный промежуток. Влево от наивысшей точки эта линия отлого спускается в направлении к VІ реберному хрящу, встречая и пересекая по пути на средней линии нижний отдел грудины над основанием мечевидного отростка и по lin. parasternalis — хрящ VІ ребра. Далее влево край левой доли подвержен индивидуальным колебаниям. Он может спускаться до VІI хряща и заходить за сосковую линию или заканчиваться вблизи хряща VІ ребра. Нижняя граница П. представляет в проекции ломаную линию. В большинстве случаев у взрослого в правом подреберьи в нормальных условиях нижний край не выходит за край ребер, по средней линии тела занимает половину протяжения между мечевидным отростком и пупком и, поднимаясь влево, пересекает реберную дугу в области VІI—VІII реберного хряща (рис. 12). Индивидуальные колебания в положении переднего края П. приводят к 2 крайним типам поворота ее вокруг (косо) поперечной оси; к типу П., закинутой кзади-—«дорсопетальное положение», и к типу повернутой кпереди—«вентро-петальному» (Мельников). Сзади верхняя граница органа проецируется по уровню нижнего края Dix, нижняя—на средине Dxi-У подростков соотношения почти такие же, как у взрослого. В раннем детстве мягкий нижний край находится часто на 1—2 пальца ниже реберного края (Филатов), верхний же уровень располагается выше, и высота его убывает с ростом ребенка. По данным рентгеноскопического исследования Энгельса от 1 до 3 месяцев после рождения этот уровень достигает до Dviji-ix, к 11—13 месяцам он может доходить и до Dx—xi; экскурсия же высшей точки диафрагмы новорожденного, по Фохту (Vogt), совершается между IV и VІ ребрами.—В передней поверхности печени соответственно ее кривизне можно различать 2 грани: переднюю и верхнюю. Как видно из сагитального распила трупа (рис. 7),- передняя грань соприкасается с мышечным отделом диафрагмы, а на протяжении реберного угла подложечной области прилежит непосредственно к брюшной стенке. Эти отношения делят грань на 3 участка: реберный, где она соприкасается через диафрагму с плевральным синусом и легким и при колотых ранах повреждается одновременно с этими органами; верхний срединный, за мечевидным отростком, где она связана только с медиастинальным синусом плевры и в ранении может соучаствовать плевра без легкого, и нижний срединный, в котором при ранении печени затрагивается брюшина. Те-же условия объясняют возможность оттеснения печени книзу, ниже реберного края, при эмпиеме плевры, неизбежность оперативного-подхода к гнойнику печени через плевральный синус и невозможность итти к нему через. брюшную стенку и пр. Верхняя грань печени прилежит к- сухожильному отделу диафрагмы и через его посредство прилегает ко» дну перикардиальной полости и нижней поверхности сердца. Соответственно этому на верхней грани обычно заметен ограниченный, несколько вогнутый участок—planum cardiacum. В случае слабо развитой левой доли, он соответствует лишь части сердечного поля диафрагмы и тогда, если селезенка не чрезмерно велика, остальная часть поля приходится на желудок. При большой левой доле П. целиком оттесняет желудок от planum cardiacum диафрагмы и может соприкасаться с селезенкой, особенно при ее увеличении. Нижняя поверхность П. на большом протяжении прилегает к различным отделам жел.-киш. тракта и почке, вследствие-чего на П., особенно фиксированной (в трупе) формалином, остаются вдавления, отпечатки, повторяющие форму прилегающего органа. Так, вся площадь левой доли представляет у взрослого вогнутость, отвечающую кривизне дна желудка (impressio gastrica). Лишь небольшой участок ее (между венозной связкой и малой кривизной желудка) выступает в виде бугорка, вдавливаясь вместе с малым сальником в область bursae omentalis, почему и носит название tuberculum omentale hepa-tis (рис. 4). Сейчас же выше его у заднего края П. ясно вырисовывается жолобообраз-ное углубление (рис. 6) от давления карди-альнои части пищевода (impressio oesophagea). Последний охватывается здесь спереди lig. triangulare sin. hepatis и начальной частью lig. venosi Arantii и вплотную прилегает к Спигелиевой доле. Квадратная доля соприкасается с пилорическим отделом желудка и начальной частью duodeni, вертикальный отрезок которой прилежит уже к медиальному участку нижней поверхности правой доли, образуя продольную вертикальную борозду (рисунок 4) (impressio duodenalis). Остальная часть правой доли делится на 2 поля. Кпереди лежит вдавление от печоночного угла толстой кишки (impressio colica), кзади — от правой почки (impressio renalis). Желчный пузырь прилежит частью к пилорическому отделу желудка частью к duodenum и верхушкой касается поперечно-ободочной кишки. Степень этого касания изменяется в зависимости от положения и наполнения желудка, толстого кишечника и типа строения duodeni. Изменения в этих соотношениях возможны в зависимости и от степени развития самой правой доли П. —3 адняя поверхностьП. касается гл. образом поясничной, а отчасти и реберной порции диафрагмы, правого надпочечника, чаще лежащего забрюшинно (следовательно в непосредственном соседстве с П.), и незанятого надпочечником верхнего полюса почки. На большом протяжении последней между ними прослаивается серозный покров почки. Спигелиева доля, покрытая сзади брюшиной, размещается в щели bursae omentalis, имеет позади себя' пристеночную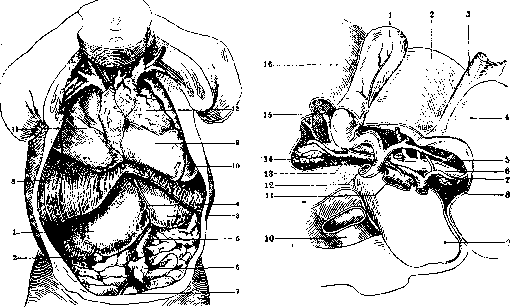
Рисунок 13. Вскрытие полости новорожденного ребенка:' 1—правая доля печени; 2—желчный пузырь; 3—левая доля печени; 4—lag. suspenso-rium hep.; 5—v. umbilicalis; 6—пупок с обрезанной по краю кожей; 7—мочевой пузырь с двумя пупочными артериями; 8—диафрагма, обрезанная по линии реберного края; 9— сердце; 10— левое легкое; U— правое легкое; 12—зобная железа. (По препарату Есипова.)
Рисунок 15. Ворота печени: 1— желчный пузырь: 2— lobus quadratus; 3—lig. teres; 4—левая доля; л—ductus hepaticus; б—ветвь воротной вены; 7—a. hepatica sin.; 8 и 14—лимфатические железы; 9— Спигелиева доля; 10— воротная вена; Л—v. cava inf.; 12— ductus choledochus; 13—a. hepatica dextra; 15—v.portaeaccessorla; 16—npa-. вая доля печени.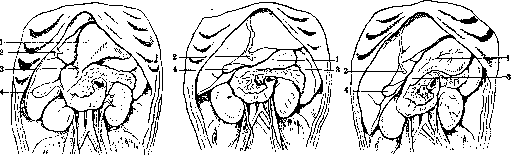
Рисунок 1 i. Три типа расположения печени у ребенка до 1 года жизни: 1—большая кривизна желудка; о—круглая связка печени; 3—привратник; 4—желчный пузырь. (По Натиеву.)
4 5^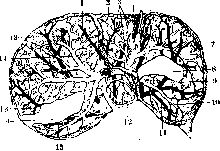
Рисунок 16. Рассыпной тип: 1—правая ветвь средней печоночной вены; 2—квадратная доля; 3— ветви вены квадратной доли; 4—ramus umbilicalis; 5—ramus marginalis; 6—v. arcuata ant.; 7—передняя ветвь левой печоночной вены; S— неотработанные места препарата; 9—v. arcuata sup.; 10—v. arcuata post.; 11—задняя ветвь левой печоночной вены; 12—v. lobi Spigelii; 13— ветви правой печоночной вены; 14—глубокая ветвь. (По Мельникову.)
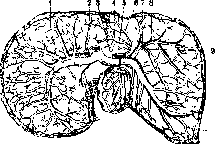
Рисунок 17. Магистральный тип ветвления протоков и- воротной вены внутри печени: ./-—а. obliqua angularis; 2—a.ascendens; 3—возвратная ветвь; 4, о и б—нижние и верхние вены квадратной доли; 7—v. arcuata anterior; S—a. arcuata anterior; 9—v. arcuata superior. (По Мельникову.)
брюшину, покрывающую мышечный отдел срединных ножек диафрагмы, и по сторонам вплотную прилегает к полой вене справа и к пищеводу слева. Весь задний отдел П. через посредство диафрагмы находится в соседстве с плевральным синусом. А на т. особенности П., ее рост и развитие у ребенка. П. у новорожденного велика—около 4,5% веса тела (у взрослых—2,8%), или, иначе, 1/го—x/i3 веса тела, в то время как у взрослых—1!яз—V34 этого веса. Вес П. новорожденного определяют различно: по Лербулле (Lereboullet), он в среднем равен 91,5 г, по Валлишу (Wallich)'H Гундо-бину—120—130 г, по Арнольду, Эби и Бе-некке (Arnold, Aeby и Benecke)—-130—180 г. Она занимает не только правую половину живота, но своей сильно развитой левой долей переходит в левую половину живота, достигая селезенки. Со стороны формы печени отмечаются особенности в конфигурации и расположении Спигелиевой доли и lob. quadrangularis, что влияет на расположение сосудов и выводных протоков в воротах П. (Jaschke). С возрастом относительный вес П. падает, абсолютный же возрастает, так что у годовалого ребенка она весит в среднем 320 г, у 3-летнего—457 г, у 10-летнего—800 г, у 16-летнего—1 260 г. Начиная с 5-го месяца жизни, левая доля отстает в росте. Доль-чатость П. у новорожденного отсутствует и появляется только к концу 1-го года жизни, к 2—4 годам уже выступает характерное ра-диарное расположение печоночных клеток, и к 8 годам П. по своему макро- и микроскопическому строению не отличается от П. взрослого. Границы П. (у грудного ребенка): верхняя граница—V межреберный промежуток или верхний край VІ ребра по сосковой линии; по аксилярной линии—VІI ребро. Нижний край П. у новорожденного определяется на 1—2 см над пупком (Mettenhei-mer), у грудного ребенка он выступает на 1—2 см из-под реберного края, а к 2—4 годам перестает прощупываться. Эти границы подвержены индивидуальным колебаниям в зависимости от формы грудной клетки. Во всяком случае поперечная (вертикальная) тупость П. к концу 1-го года равна 4—6 см; около 5 лет—6—7 см; после 8-летнего возраста она приблизительно равна количеству лет ребенка, но не превышает 14 см. В детском возрасте взаимоотношения П. с остальными органами несколько иные, чем у взрослого, особенно в утробном периоде и на 1-м году жизни. Зародышевая П. почти симметрична и передней поверхностью спускается вниз до лобка, немного лишь не доходя до него (рис.12). На 1-м году жизни в 58% (по Натиеву) правый угол П. не доходит до подвздошного гребня (рис. 13 и 14). Левая доля прикрывает желудок полностью или часть его, истонченный левый край ее достигает селезенки, нижняя поверхность печени плоска, вогнутость имеется лишь в области касания дна желудка. В 28% (особенно в первые 2 месяца жизни и у недоношенных) левая доля очень велика, иногда почти равна правой. Массивный ее край отслаивает селезенку от диафрагмы и смещает ее кну-три и книзу. Левая вырезка П. близка к средней линии. Передний край выступает из-под ребер. Нижний его уровень почти у пупка. Нижняя поверхность б. ч. плоска. В 14% пе- чень стоит в косом направлении, приближаясь к вертикальному, т. е. лежит главным образом в правом подреберьи; передн. край близок к краю ребер (iy2—3 см) по сосковой линии. Правый угол по подмышечной линии доходит до подвздошного гребня. Левая доля. мала, б. ч. лежит вправо от средней линии,. часто не достигая селезенки. Левая и правая. вырезки—почти на одной вертикали. Кровоснабжение. П. снабжается. кровью из a. hepatica(pHc. 15), происходящей из a. coeliaca, реже—от a. mesenterica sup., a. renalis dextra или самостоятельно от аорты. Кроме того к П. могут подходить добавочные-артерии в виде ветвей от соседних магистралей: из аа. gastrica dextra, spermatica dextra,. renalis, mesenterica superior, pericardiaco-phrenica и suprarenalis dextra. Основной ствол печоночной артерии в воротах П. делится б. ч. на 2 ветви—-для правой и левой долей, Каждая ветвь однако может снабжать нетолько свою долю, но и две, три и даже все-четыре доли нижней поверхности П. Правая. ветвь печоночной артерии обычно крупнее-калибром, чем левая, вначале лежит слева, от печоночного протока, затем огибает его сзади и перекрещивает; по пути дает ветвь к желчному пузырю и т. н. среднюю печеночную артерию, к-рая у левой вырезки П. распадается на ветви для квадратной и левой доли. Перед впадением в ткань П. основной ствол артерии делится на 2, реже на 3 или 4 ветви. Левая печоночная ветвь поднимается слева от воротной вены и левой ее ветви, медиально от печоночного протока. Перед, впадением в левую долю П. одной, двумя и более в.етвями она б. ч. снабжает и Спигелие-ву долю. — Венозная кровь из П. отводится печоночными венами (vv. hepaticae), из к-рых наиболее мелкие в большом числе открываются точечными отверстиями в нижнюю полую вену, более крупные собираются в 2 или 3 очень коротких ствола до 15 мм в диаметре. Последние, выйдя из П., вливаются под острым углом в полую вену, непосредственно перед прохождением ее через диафрагму. В такой левый конечный ствол печоночной вены впадает в утробной жизни Аранциев. проток. Сосудистое ветвление внутри печени, по Мельникову, происходит по магистральному или рассыпному типам (рис. 16 и 17) и настолько закономерно, что допускает предлагать определенную плоскость разрезов при операциях во избежание ранения крупных сосудов (рис. 18). Лимф, система П. может быть разделена на поверхностную и глубокую, различается по оттоку на верхней и нижней поверхности и очень богата вариациями. Лимфа П. в большей своей части изливается по брюшным путям в ductus thoracicus через cisterna chyli, частью же отводится через грудные лимфотоки в надключичную область, в angulus venosus (рис. 19 и 21). Нервы П. происходят из двух источников: от солнечного сплетения и блуждающего нерва. Нек-рыми авторами установлена связь и с грудобрюшным нервом, но она признается не всеми. Нервная система в виде сложной сети достигает печени, проходя в толще lig. hepato-gastro-duodenale. Топографически различаются два анастомозирующие сплетения (plexus hepatici), к-рые располагаются впереди и сзади сосудов названной связки (Latar- jet). Переднее (рис. 22) возникает из левой части солнечного сплетения, дает сеть по ходу печоночной артерии и, подойдя к печени, рассыпается в тонкую оплетающую желчные
Рисунок 18. Схема разрезов печени по Мельникову.
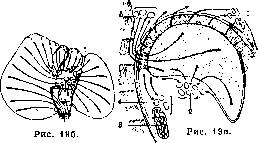
Рисунок 19 (а, б, в). Схема направлений лимфатич. токов: 1— лимфатические железы за мечевидным отростком; 2—то же у ворот печени; 3—pancreas; 4—лимфатические железы по верхнему краю pancreas; о—лимфатические железы грудной поверхности диафрагмы. (По Testut-La-tarjet.)
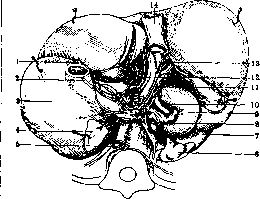
Рисунок 20. Заднее нервное сплетение печени (последняя отклонена кпереди): 1— п. vagus sin.; 2—п. vagus dext.; 3—желудок; 4— левый надпочечник; 5—аорта; 6—правый надпочечник; 7—почка; 8—14—v.cavainf.;9—12-перстная кишка; Ю—plexus coeliacus; 11—plexus hepaticus post.; 12—plexus hepaticus ant.; 13—воротная вена. (По Testut-Latarjet.)
пути и сосуды сеть, отк-рой отходят ветви к соседним органам, в частности к желчному пузырю и П. Plexus posterior (рис. 20) происходит из правого узла солнечного сплетения и достигает ветвями П., располагаясь позади воротной вены и образуя многочисленные анастомозы с plexus ant. Помимо этих нервных ветвей имеется самостоятельная ветвь к П. от п. vagus sin., которая, получив веточку от п. vagus dext., подходит к П. в толще малого сальника позади левой и впереди Спигелие-вой доли. Нерв у ворот П. разделяется на ветви, из к-рых одни анастомозируют с передним симпат. сплетением, другие связаны с сопровождающим печоночную артерию. Внутри ткани П. ветви от смешанного нервного сплетения рассыпаются на мелкие, фибрилы и, следуя за сосудами, проникают вглубь вплоть до долек печени. (Анатомическое строение желчных путей и пузыря-—см. Желчный Пузырь.) к. Египов.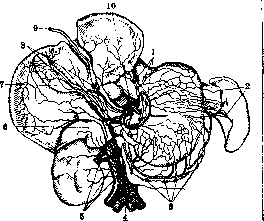
Рисунок 21. Лимфатические сосуды нижней поверхности печени, передней поверхности желудка и правой надпочечной железы и почки: 1—железы малого сальника и входа желудка со впадающими в них сосудами печени и желудка; 2—железы ворот селезенки со впадающими в них сосудами дна желудка; 3—цепь желез большого сальника, лежащих по ходу нижней венечной артерии желудка и принимающих лимф. сосуды, направляющиеся к большой кривизне желудка; 4—аорта; 5—железы на аорте и нижней полой вене, принимающие лимф, сосуды печени, надпочечной железы и почки; 6—надпочечная железа; 7—желчный пузырь; 8—железы в lig. hepato-duodenale со впадающими в них лимф, сосудами, выходящими из сети желчного пузыря и левой продольной борозды печени; 9—круглая связка печени; 10—центральные железы, через которые проходит лимфа желудка, селезенки и большей части сосудов нижней поверхности печени.
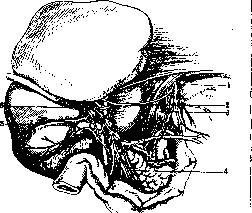
Рисунок -22. Переднее нервное сплетение печени: 1—п. vagus sin.; 2—ramus hepaticus n. vagi; 3—п. vagus dext.; 4—nn. duodeno-pylorici; .5— nn. cystici; 6—plexus hepaticus ant. (По La-tarjet.)
II. Гистология печени. Общая архитектура П. Дольки. П. представляет собой довольно однородное в своей микроскоп, структуре образование. От типичных жедез П. резко*отличается тем, что состоит только из мелких долек, тесно прижатых друг к другу и не собирающихся в дольки высшего порядка, а также тем, что концевые отделы не имеют просветов. Часто •отдельные дольки, сливаясь вместе своими основаниями, образуют сложную дольку. Снаружи П. покрыта соединительнотканной капсулой (capsula Glissoni), которая сверху еще покрыта тонким слоем брюшины. В области ворот П. соединительная ткань Глиссоновой капсулы проникает внутрь П., сопровождая сосуды и желчные протоки, и в виде становящихся все более тонкими прослоек достигает отдельных долек. У свиньи, медведя и верблюда эти септы развиты хорошо, у человека лее они выражены очень слабо и поэтому отдельные печоночные дольки сливаются друг с другом [см. отд. таблицу (ст. 223—224), рис. 4 и 5]. У человека эта соединительная ткань сохраняется лишь в треугольниках, образующихся в месте соприкосновения трех долек. В этих участках проходят: веточка а. hepaticae, желчный проток и ветка v. portae, так наз. vena interlobularis. В центре каждой дольки проходит т. н. vena centralis, выносящая кровь из дольки. Ток крови по П. идет следующим образом. Кровь входит в П. по vena portae и a. hepatica (рядом с ними идут разветвления желчного протока) [см. отд. таблицу (ст. 223—224), рис. 4 и 5]. Ветвь v. portae—vena inter]obularis—идет вдоль ребра дольки. От v. interlobularis отходят капиляры внутрь дольки, которые, образуя своими анастомозами сеть, пронизывают дольку до ее центра, где эти капиляры впадают в v. centralis. Vv. centrales впадают в собирательные вены (или иначе vv. sublobulares), а эти последние, соединяясь, дают начало выносящим кровь из печени vv. hepaticae. Дольки (lobuli, s. insulae) имеют призматическую форму и диаметр в 1—2 мм; каждая долька состоит из так наз. печоночных балок, которые сходятся радиально к центру дольки. Все балки связаны между собой в сеть, помещающуюся в петлях капилярной сети. Таким образом эти две сети как бы вставлены одна в другую. На реконструкции печени {см. отдельную таблицу, рисунок 1) видны печоночные балки, обозначенные желтым цветом, и густа» капилярная сеть (синяя). На поперечном разрезе через балку видно, что балка состоит из двух рядов эпителиальных клеток, между которыми проходит в качестве межклеточного хода желчный кациляр. Печоночные балки соответствуют концевым отделам желез обычного тубулезного типа, но, в отличие от последних, во-первых связаны между собою анастомозами, а во-вторых их центральный просвет чрезвычайно сужен и помещается лишь между двумя рядами клеток. Таким образом, если в обычной железе каждая железистая клетка базальным концом обращена к базальной мембране, а апикальным концом к просвету, то в печоноч-ной балке обе поверхности прилегают к кровеносным сосудам, а «просвет»—желчный ка-пиляр — лежит между боковыми поверхностями двух соседних клеток. Благодаря такому строению клетки печени находятся в очень тесном контакте с кровью, тем более, что базальная мембрана отсутствует, и клетки непосредственно прилегают к стенке ка-пиляра. Печоночные клетки имеют преимущественно полиедрическую форму и обычно одно ядро, но нередки двух- и многоядерные клетки. Количество хроматина в ядре варьирует в зависимости от физиол. активности ' клетки. Ядрышко всегда хорошо выражено. Митозы в печоночных клетках чрезвычайно редки. Клетки одеты хорошо выраженной мембраной, являющейся уплотнением периферического слоя протоплазмы. Хондриосомы в печоночных клетках обильны, несколько концентрируются около ядра, имеют то палочковидный то гранулярный характер. В печо-ночной дольке можно различить три зоны: зону около v. centralis—зона покоя, где хондриосомы имеют вид длинных, тонких нитей с рассеянными между ними немногочисленными зернистыми формами; активная зона (на периферии дольки) имеет хондриосомы набухшие и утолщенные; здесь много округлых форм; наконец в средней зоне хондриосомы имеют промежуточный характер. Возле ядра обнаруживается сеточка Гольджи, а также клеточный центр. Кроме того в протоплазме печоночной клетки соответствующими реактивами открываются белковые глыбки, капли жира и глыбки гликогена, количество которых колеблется в зависимости от фнкц. состояния органа. Гликоген отлагается глыб-ками в цитоплазме, сперва в клетках, лежащих ближе к центральной зоне, а затем и в более периферически расположенных клетках. Обратно, растворение гликогена скорее всего начинается в периферических клетках дольки. После дачи животному пищи, богатой углеводами (сахара), печоночные клетки уже через 4—5 часов проявляют признаки активности, увеличиваясь в объеме, а через 10—12 часов цитоплазма заполняется глыб-ками гликогена. Затем наступает период обратного превращения гликогена в глюкозу и выделение его в кровь. Через 24—48 часов весь гликоген исчезает из протоплазмы и клетка переходит в состояние покоя. — Род питания сильно изменяет структуру печоночных клеток. При кормлении жиром печоночные клетки становятся крупнее и наполняются капельками жира, причем число хондрио-сом уменьшается. При кормлении углеводами кроме глыбок гликогена появляются мелкие железосодержащие частички и жировые капельки. При белковой диете клетки становятся очень большими и наполняются белковыми включениями в виде неправильной формы гранул, часто крупных. Желчные протоки. У низших позвоночных (рептилии) каждая печоночная балка имеет трубчатую форму и содержит внутри себя хорошо выраженный просвет, к-рый образован 8—9 рядами клеток. У зародыша человека структура печоночной балки аналогична, но вскоре после рождения тубулярный характер балок окончательно теряется и во взрослой П., как показано выше, каждая балка состоит из двух рядов клеток, между к-рыми остается узкая щель—желчный кагиляр [см. отд. таблицу (ст.567—568), рис. 1]. Эти желчные капиляры пробегают вдоль балки, имея зигзагообразный ход, и отдают короткие боковые ветви, заходящие между отдельными пе-чоночными клетками и кончающиеся слепо. Старое представление о том, что эти боковые веточки заходят внутрь клеток, не подтвердилось. Т. к. печоночные балки анастомози-руют, то и проходящие внутри них желчные капиляры тоже образуют анастомозы. Самостоятельной оболочки желчные капиляры не имеют, а их стенки образованы слоем более 1 уплотненной протоплазмы ограничивающих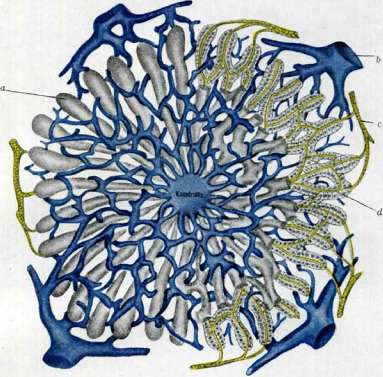
РИС. 1.

Рис, 2.
Ряс. 1. Схема дольки печени: а—трабекулы печени; Ь— ветвь у. porlac; с—щелчный ход; d—желчный капиляр (по ПаиЬег'у). Рне. 2. Гнойный тромбофлебит (ц) пабсцесы печени (Ь), частично выходищне под капсулу (с). их печоночных клеток. Благодаря этой уплотненности составляющей их протоплазмы иногда удается отпрепарировать эти капиляры. На периферии дольки желчные капиляры впадают в тонкие веточки междольковых протоков. Эти переходные участки носят название каналов Геринга (Hering). Здесь желчный капиляр прямо продолжается в желчный проток, но ограничивающие первый крупные печоночные клетки сразу прерываются и замещаются мелкими клетками эпителия протока. При этом вокруг желчного протока появляется коллагеновая соединительная ткань, отсутствующая вокруг печоночных клеток. Эпителий желчных протоков низкий кубический. Мелкие желчные протоки, ана-'Стомозируя, образуют сетку вокруг v. inter-lobularis; затем, увеличиваясь в диаметре, они 'собираются по направлению к воротам не-чени. По мере увеличения калибра протока его эпителий становится все более высоким, переходя из кубического в цилиндрический (см. Желчный пузырь). Кровеносные капиляры внутри долек (называемые часто печоночными синусоидами), густо анастомозируя между собой, дают, как показано выше, сеть между v. interlobularis и v. centralis, образуя т. о. так ;наз. «чудную сеть». Т. к. все эти венозные синусоиды исходят от vv. interlobulares и идут к v. centralis, то общее их расположение оказывается радиальным. Тончайшие веточки a. hepaticae изливаются в вышеуказанные синусоиды на периферии дольки. Кровеносные синусоиды дольки выстланы клетками двух сортов. Одни из них имеют небольшое ядро, которое настолько плотно, что в нем нельзя рассмотреть какой-либо структуры. Их протоплазма вытянута в тонкий -слой вдоль синусоида. Клеточные границы в «стенках печоночных синусоидов обнаружить не удается. Клетки второго тина богаты протоплазмой, которая часто вытягивается в длинные отростки, направленные во все стороны, если на эти клетки смотреть с поверхности; рассматриваемые же сбоку они вере-теновидны. Благодаря своим отросткам клетки эти получили название звездчатых клеток (Купферовских). Вследствие наличия этих отростков Купферовские клетки несколько выступают в просвет венозного синусоида и омываются кровью со всех сторон. Ядра "Купферовских клеток крупные, светлые, с небольшим ядрышком. Протоплазма этих клеток часто содержит зернышки зеленого пигмента, а также эритроциты в разных стадиях переваривания и гранулы гемосидерина. 'Купферовские клетки, обладая резко выраженной способностью к фагоцитозу и к накоплению витальных коллоидных красок и частиц тонких взвесей в зернистой форме, принад--лежат к рет.-энд. системе, составляя рети-куло-эндотелиальный аппарат печени. Эти Купферовские клетки могут освобождаться от ■своих связей и в виде свободных амебоидных клеток вступают в ток крови, образуя макро-'фаги или свободные гистиоциты. Наблюдаемые нередко под микроскопом различия в клетках стенок синусоидов являются выражением раз-.личного фнкц. состояния. При введении животному литиевого кармина или трипановой синьки Купферовские клетки накопляют боль-чпие количества этих красок в форме зерен, ;а индиферентные клетки не обнаруживают способности к накоплению этих красок. При инъекции же туши частички последней отлагаются в клетках обоих родов, указывая этим их родство между собой. Кроме того они связаны многочисленными переходными формами. Стенка печоночного синусоида представляет собой непрерывную мембрану, сохраняя с эмбрионального периода свое синцитиаль-. ное строение. Купферовские клетки являются повидимому наиболее активными элементами рет.-энд. системы, так как они первые во всем организме обнаруживают захватывание введенных в организм инородных веществ, и уже после них эти вещества начинают накопляться в прочих элементах рет.-энд. системы. Соединительная ткань П. Выше было указано, что соединительная ткань, сопровождая ветви v. portae, заходит в промежутки между дольками. Эта перипортальная (т. к. она окружает ветви v. portae) плотная соединительная ткань непосредственно продолжается в густую сеть ретикулярных (аргиро-фильных) волокон, окружающих внутридоль-ковые капиляры—синусоиды. Из этих арги-рофильных волокон более крупные идут вдоль синусоида, а более тонкие образуют между ними густую сеть (см. Волокнистые решотки). Эта сеть ретикулярных волокон поддерживает ткань дольки. Ретикулярные волокна и клетки стенки синусоида (Купферовские и индиферентные) образуют сплошную стенку синусоида без всяких щелей и отверстий.— Л и мфатические пространства и сосуды. Согласно нек-рым определениям от трети до половины всей лимфы тела образуется в П. Однако лимф, сосуды обнаружены лишь в междольковой соединительной ткани вдоль сосудов. Внутри долек лимф, капи-ляров не найдено. Нек-рые авторы допускают существование лишь лимфатич. щелей между стенкой синусоидов и печоночными клетками, правда, не обнаруживаемых употреблявшимися до сих пор методами. Т. о. по существу мы не в состоянии определить точное место образования лимфы в П. и ее способ выхода в перипортальные лифм. сосуды. Эти последние, сливаясь, образуют сеть глубоких сосудов, vasa profunda. Вторая сеть, vasa superfi-cialia, располагается непосредственно под серозной оболочкой. Особенностью лимфы, оттекающей от П., является обильное содержание в ней белка. Культивирование печоночной ткани in vitro до наст, времени удавалось только при эксплянтации эмбриональной П. (цыпленок на 8—16-м дне насиживания). Согласно наблюдениям Линча (Lynch) рост идет мембранозный, эпителиальной мембраной, образованной полигональными клетками. Митохондрии печоночных клеток в условиях тканевых культур велики и зернисты. В культурах печени в клетках наблюдаются митозы (Levi). Помимо печоночных клеток растут также соединительнотканные элементы и эпителий желчных протоков. Нордман (Nord-mann) показал, что печоночные клетки и в условиях тканевой культуры сохраняют способность накоплять гликоген, следовательно остаются специфически диференцированны-ми. Особенный интерес представляют наблюдения Должанского, который показал, что в культивируемых in vitro печоночных клетках происходит желчеобразование. При этом желчеобразование идет только в таких культурах, где одновременно с эпителиальными клетками растут мезенхима л ьные элементы. В чистых культурах эпителия П. желчеобразования не происходит.—Беневоленская наблюдала кроветворение в Д. in vitro, культивируя в тканевой культуре печень человеческого зародыша в возрасте 1 — 3 месяцев,. причем рост мезенхимы и ее гемопоэтическиё превращения оказались более интенсивными, чем рост печоночного эпителия. Гематопоэз in vitro идет по той же схеме, как и в организме. Методы гистологического исследования П. Методы инъекции желчных протоков, а) Общее исследование. Для целей общего обзора структуры П. годны любые общеупотребительные в микроскоп, технике методы. Для фиксации рекомендуется в особенности сулема и сулемовые смеси (насыщенный раствор сулемы+ 5% Ac. acet. glac; насыщенный раствор сулемы—3 части + формалин—1 часть; жидкость Ценкера с формалином), а также формалин. Окраска после этих фиксаций допустима любая, даже обычная окраска гематоксилином с эозином дает сносные результаты. Особенно следует рекомендовать после сулемовых фиксаций окраску по Маллори, преимущественно ее модификацию «Azanfar-bung». Эта окраска очень хорошо выявляет помимо железистого эпителия и соединительную ткань, а также на тонких срезах дает и ретикулярные волокна, б) Ж и р. Фиксация формалином, срезы на замораживающем микротоме, окраска Суданом III по Чиаччо. в) Гликоген. Фиксация абсол. алкоголем или жидкостью Карнуа, заливка в целлоидин, окраска кармином по Бесту, а также йодная проба на гликоген. г)Хондриом. Фиксация и окраска обычными способами, д) К у п-феровские клетки обнаруживаются после введения субкутанно или интравенозно литиевого кармина, трипановой синьки, ко-ляргола, туши и пр. Лучше пользоваться литиевым кармином, после введения к-рого П. фиксируется сулемой или формалином, заливается в целлоидин или целлоидин-парафин и на срезах ядра докрашиваются гематоксилином*. Дозировка литиевого кармина зависит от веса и размеров подопытного животного (напр. для кролика 10—15 см3, для крысы—2,5—3 см3; 5—б дней ежедневно по од-нойинъекции). е) Кровеносные сосуды обнаруживаются инъекцией через vena por-tae (при перевязке venae cavae inf.), а также через vv. hepaticae или через a. hepatica. ж) Ретикулярные волокна лучше всего выявляются путем импрегнации серебром поБелыновскому.з)Ж елчные к а п и-ляры можно выявить инъекцией, импрегнацией и окраской. Инъекция желчных ка-пиляров производится окрашенными жидкими массами (рекомендуется концентрированный водный раствор берлинской лазури) через d. hepaticus или d. choledochus. В последнем случае краска сперва заполняет желчный пузырь, а оттуда через ductus hepaticus входит в ГГ. У травоядных (напр. кролик) инъекция удается легче. Инъекцию проводят осторожно до того момента, пока краска не выступит на поверхность П. Лучше удается физиологическая инъекция по Хржонщевскому. Инъици-руют в v. jugularis ext. насыщенный водный раствор индиго-кармина (собаке 50 см3, кошке 30 см3, кролику 20 см3) три раза в течение 1х/2 часов или концентрированный раствор индигосернокислого натрия по 15 — 20 см3 каждые 10 минут (для собаки). Затем животное убивается, и небольшие кус-' ки Л. фиксируются абсол. алкоголем, либо же вся П. инъицируется абсол. алкоголем через аорту. На срезах желчные капиляры оказываются заполненными индиго-кармином, к-рый выделен в них печоночными клетками из кровеносных и лимф, сосудов.—Импрегнация желчных капиляров производится следующим образом: кусочки свежей печени помещаются в смесь: 3%-ный раствор К2Сг207— 4 части, 1%-ный раствор Os04 — 1 часть, на трое суток, меняя жидкость каждые сутки. Отсюда на 24—48 часов в 3/4%-ный раствор AgN03. Затем кусочки обмываются дестилир. водой, быстро уплотняются в спиртах и режутся. Желчные капиляры оказываются черными. Что касается окраски желчных капиляров, то она сложна, непостоянна и удается С ТруДОМ. Б. Алешин. III. Нормальная физиология печени. Хотя функции П. изучены далеко не полностью, но и то, что уже известно, свидетельствует о деятельном участии П. в большинстве важнейших хим. процессов в организме. Ни обмен углеводов ни обмен белков, жиров и жи-роподобных веществ и нек-рых солей не обходится без определенного незаменимого участия П. Методика. Экспериментальная физиология применила к изучению физиол. деятельности П. три метода: 1) метод перфузии, 2) Экковский метод и метод эксцизии и 3) ангиостомический метод. Перфузион-н ы й метод в отношении П. представляет ту особенность, что промывная жидкость вводится не в артерию, как это обычно делается, а в воротную вену, т. к. и в естественных условиях всасываемые из кишечника вещества поступают в П. этим путем.-—М е т о д э к с-ц и з и и П. у собак тоже отличается от обычного метода эксцизии органов. Для того, чтобы собака могла жить несколько часов после операции, держа себя так, как обычно держит себя собака в первые часы после операции г необходимы три операции, которые следуют друг за другом через промежутки в две-три недели. Первая операция начинается так же, как Экковская операция, т. е. делается анастомоз между воротной и полой венами, кончается же она иначе: перевязывается не воротная вена, а полая в промежутке между анастомозом и местом впадения в нее ствола почечной вены. Вследствие такой операции происходит отведение крови из нижней полой вены в воротную. В результате этой операции создается колятеральное кровообращение; когда последнее уже вполне установилось и компенсировало вызванное нарушение течения крови, делается вторая операция, которая состоит в перевязке воротной вены в месте вступления ее в П. В результате этой второй операции кровь из обеих крупных вен—полой и воротной—отводится в колятерали. Затем следует третий оперативный сеанс, в к-ром производится эксцизия П. Перфузионный и эксцизионныйметоды являются методами вспомогательными. Первый может показать, что способна делать П., когда. совершенно прерваны все анат. связи между ней и организмом. Второй метод дает представление о том, какие изменения наступают- в организме при полном удалении П. Ни тот ни другой метод не могут дать полного представления о том, какие функции выполняет П. при нормальных анат.-физиол. условиях. Эк-ковская операция, при к-рой кровь из воротной вены отводится в полую вену, может давать нек-рые указания на счет функций П., но указания эти не могут иметь исчерпывающего значения, потому что во-первых при Эк-ковской операции оставляется печоночная артерия, через к-рую нек-рые вещества все-таки проникают в П., а во-вторых сальник, к-рый прирастает к П., тоже в значительной мере компенсирует дефект воротного кровообращения в П. От всех этих упреков свободен третий метод—а нгиостомический. В отношении П. аыгиостомический метод применяется след. обр.: накладываются две канюли—одна на воротную вену близ места бифуркации, а другая—на печоночную вену. Из сопоставления состава крови этих вен в точности учитывается фнкц. деятельность П. в каждом из изучаемых случаев. Если перфузионный и эксцизионный методы еще могут дать в некоторых случаях представление о статике процессов Д., то динамику этих процессов, течение их во времени, может показать только метод ангиостомический. Углеводный обмен. Из всех органов П. представляется самой богатой по содержанию гликогена. Способность образовывать и накапливать гликоген имеется уже у новорожденного ребенка. Главным источником последнего в П. является сахар, всасываемый из пищи кишечником. Первые несколько грамм сахара, всасывающиеся из кишечника, проходят через П. свободно, почти не задерживаясь ею. Вследствие этого концентрация сахара в крови поднимается. Гипергликемиче-ская кровь возбуждает центр блуждающего нерва, к-рый дает импульс поджелудочной железе, начинающей в ответ на раздражение выделять инсулин. Появление последнего в крови ведет к отложению сахара в П. в виде гликогена. В дальнейшие периоды пищеварения П. задерживает в среднем 3/4 проходящего через нее сахара, который повидимому целиком переходит в гликоген. Понятно, что содержание гликогена в П. находится в сильной зависимости от содержания углеводов в пище. После обильной углеводной трапезы содержание гликогена в П. может достигнуть 16— 18% веса этого органа, обычно же его содержание не превышает 4%. У лягушки можно иногда найти в десять раз больший процент. На содержание гликогена в печени у растущего организма особенно влияет содержание белка в пище (опыты Schiff а на щенках). Бри введении пиши, богатой белком (и при условии ограничения введения воды), ге-чень становится бедной гликогеном; при длительном введении белковой пищи начинается жировая инфильтрация П. Приблизительно такие же данные найдены Розенбаумом (Rosenbaum) у грудных детей при острой потере воды. Кроме пищи на содержание гликогена в П. влияет также работа. Во время усиленной работы содержание гликогена в гечени может спуститься до своего минимума. Голодание вместе с усиленной мышечной работой может почти совершенно лишить П. гликогена. Для того,чтобы совершенно лишитьП. собаки гликогена, заставляют ее голодать, а затем отра- вляют флоридзином. Выработка гликогена в П. происходит не только за счет углеводов. Несомненно, что источником гликогена может служить также белок. Если кормить вываренным мясом собаку, лишенную гликогена предварительным голоданием и флоридзином, то можно в П. этой собаки обнаружить большое количество гликогена (до 7%). Жир тоже может давать начало гликогену П. Главным источником для образования гликогена П. являются углеводы. Среди последних первое место занимают глюкоза и фруктоза. На втором месте стоят галактоза и манноза. Известно, что различные монозы легко переходят друг в друга в организме. Из более сложных Сахаров П. может образовать гликоген лишь в том случае, если этот сахар предварительно был расщеплен до моносахаридов. Примером может служить мальтоза, к-рая, будучи введена под кожу, расщепляется под влиянием мальтазы с образованием глюкозы; только небольшая часть мальтозы, ускользнувшая от действия энзима, выделяется наружу с мочой. Такие дисахариды, как тростниковый или молочный сахар, к-рые расщепляются в организме лишь в кишечном тракте, выделяются целиком с мочой, если они были введены в организм парентерально. Судя по опытам на переживающей печени, имеется целый ряд веществ, к-рые ведут к отложению гликогена П-Белковый обмен. Чужеродный белок. Всякого рода чужеродные вещества,-проходя через кровеносную систему П., задерживаются в последней на некоторое время. Повидимому в связи с этой особенностью стоит задержка в П. чужеродных белков, так или иначе попавших в кровеносную систему. Они могут попасть из кишечника, особенно в случаях образования в нем язв, или же парентеральным путем. ОтношениеП. к аминокислотам. Влияние печени на белковый обмен не ограничивается одной задержкой чужеродных белков. П. влияет на все белковые дериваты, проходящие через ее кровяное русло, независимо от того, попадают ли они из кишечника при переваривании и всасывании белков или же парентеральным путем.-—О бразование мочевин ы—см. Мочевина.-—Желчеобразование составляет специфическую функцию П. Количество желчи, вырабатываемое П., довольно значительно. У собаки П. вырабатывает за сутки' в зависимости от пищи от 3 до 36 г желчи на 1 кг веса. У человека трудно определить количество выделяемой желчи с такой точностью, как у животных. Принимают, что количество желчи, выделяющейся у человека за сутки, колеблется в пределах от 1/2 до 1 л. Т. к. П. как орган, вырабатывающий желчь, выступает в роли пищеварительной железы, то соответствующая функция ее должна меняться в зависимости от пищи. При голодании плотная часть желчи представляется уменьшенной в своей абсолютной величине. Во время пищеварения эта величина возрастает. При углеводной пище максимум выделения приходится на 2-й и 3-й часы пищеварения; при белковой—на 3—4-й часы и при жировой пище—на 5-й, 6-й и 7-й часы. Не только характер кривой выделения желчи зависит от рода пищи, но и общее количество изливающейся желчи. Больше всего изливается желчи на жир, меньше на белки и еще меньше на углеводы. Жировой обмен. По новей- •18 шим изысканиям СВ. Недзведского на ангио-стомированных собаках П. задерживает меньше жиров, чем другие органы. Тем не менее, судя по опытами. Л. Стоцик, сделанным опять-таки на ангиостомированных собаках с переливанием крови, надо думать, что в П. имеется жировое депо, из к-рого выделяется жир под влиянием раздражения, вызываемого перелитой кровью. Наконец на П. указывается как на место, где происходит переработка жиров в углеводы. Что переход в организме жиров в углеводы действительно имеет место, это в настоящее время может считаться прочно установленным.—Л ипоидный обмен. Если подвергнуть анализу кровь, притекающую к П. по воротной вене и оттекающую от нее по печоночной вене на лецитин (по фосфору), то легко убедиться, что кровь, протекающая через П., обогащается лецитинами. Печо-ночная вена богаче липоидным фосфором, чем все прочие вены. Отсюда позволительно сделать вывод, что лецитины вырабатываются П.—Ферменты. Все сказанное о сложных метаболических процессах, разыгрывающихся в П., предполагает конечно наличие в П. большого количества ферментов. И действительно, в П. найдены каталаза, оксидазы, аль-дегидазы, карбоксилазы, гидролитические ферменты разного рода (протеазы, амилаза, липазы, нуклеазы), дезамидазы и наконец ферменты, образующие мочевую кислоту и разрушающие ее. Обезвреживающее действие П. Обезвреживающее действие П. сказывается уже в зародышевом стадии развития(Charrin); из опытов Петру с алкалоидами можно заключить, что П. ребенка обладает большей способностью связывать яды, чем П. взрослого. Вещества, ядовитые для организма, обезвреживаются несколькими способами. 1. Посредством окисления или восстановления, или гидролиза, дезаминирования, декарбоксили-рования, дезалкилирования (в большинстве случаев при помощи ферментов). 2. Посредством синтезирования с серной, глюкуроновой, аминоуксусной, карбаминовой к-тами или через метилирование либо сульфгидрирование (и в этих процессах б. ч. участвуют ферменты). 3. Вещество просто откладывается в виде депо. Среди реакций разрушения в П. ядовитых веществ наиболее частой является реакция окисления. Полному окислению подвергаются в печени алифатические алкоголи и альдегиды; бензол окисляется в муконовую кислоту, причем промежуточными продуктами реакции являются бренцкатехин и ортохи-нин. При всех этих окислительных процессах играет значительную роль глютатион, который содержится в П. в большом количестве. Найдено, что содержание глютатиона в П. колеблется между 0,22% и 0,35%. Окислительная деятельность П. сказывается и в том, что в печоночной вене содержится окисленной серы на 7—8% больше, чем в воротной вене. При заболеваниях П. окислительная ее деятельность падает, и поэтому напр. при циро--зах периферическая кровь представляется обогащенной неокисленной серой (тиемия). Обезвреживание растительных алкалоидов в П. покоится отчасти также на процессе окисления. Сначала происходит отложение их в П., а затем окисление. Это доказано опытами на переживающей П. разных теплокровных при проведении через нее таких ядов, как кура- I ре, никотин, аконитин, мускарин, дигиталиин, атропин, стрихнин, рицин, пикротоксин, фенол, алкоголь и адреналин. Что яды при прохождении через П. подвергаются разрушению можно судить уже по тому, что большинство алкалоидов при этом теряет половину своей ядовитости. Некоторые авторы получали различный эффект от одного и того же яда в зависимости от того, вводился ли яд животному в периферическую вену или прямо в воротную вену. Напр. для сернокислого атропина смертельная доза при впрыскивании в периферическую вену равна 0,041, а при впрыскивании в воротную вену—Ю,192, т. е. почти в 5 раз больше. Прямой хим. анализ показал, что окисление представляет собой лишь один из видов деградации фармакол. средств, что некоторые из них подвергаются, как указано выше, восстановлению, гидролизу, дегидрированию, де-заминированию, декарбоксилированию и т. д. П. богаче всех прочих органов ферментами всякого рода, и поэтому неудивительно, что ! она-то и является центральным органом разрушения различных фармакол. средств. Многие яды обезвреживаются через спаривание их с серной или глюкуроновой к-той, карбаминовой или уксусной к-той. Обезвреживающее действие П. в отношении микробов сказывается не во всех случаях. Если вводить кроликам или морским свинкам бацилы сибирской язвы или золотистый стрептококк в периферическую вену, то животные эти всегда погибают от бактериемии, при введении же данных микробов в воротную вену животные в громадном большинстве случаев остаются в живых. Обратные отношения получаются применительно к стрептококку.—Принимают далее, что П. является центральным местом образования разного рода иммунных тел, как напр. алексинов, аглютининов, пре-ципитинов, опсонинов и т. п. В этом отношении большую роль играет рет.-энд. ткань. В отношении неорганических веществ П. точно так же обнаруживает задерживающее действие. В то время как натронные и калийные соли проходят через П. совершенно беспрепятственно, соли тяжелых металлов в ней в большей или меньшей степени задерживаются. Так, молочнокислое железо в три раза менее ядовито при введении в воротную вену, чем при введении в общий ток крови. Аль-буминат меди теряет половину своей ядовитости при прохождении через П. Ртутные, свинцовые и мышьяковые соли удерживаются П. весьма прочно, в то время как магниевые, серебряные и цинковые соли довольно скоро выделяются из П. с желчью. Мышьяковые соли удерживаются П. прочно, но не надолго. При впрыскивании сальварсана мышьяк откладывается в П., но спустя 4 дня в селезенке открывается в 12 раз больше мышьяка, чем в П. Если металл введен в кровь в виде коллоидального раствора, то большая его масса откладывается в рет.-энд. ткани П.—Для экспериментальной патологии П. имеет большое значение отношение П. к толуилендиамину и гидразинам. Поскольку дело касается то-луилендиамина, нужно различать два эффекта: гемолитический и иктерогенный^ Особенность толуилендиамина та, что он е-бладает весьма сильным токсическим действием на пе-чоночные клетки, так что, будучи введен в воротную вену, он действует сильнее, чем при введении в периферический сосуд, как это имеет место при фосфоре, при гидразинах. Полагают, что во всех этих случаях впрыснутое вещество образует с ингредиентами печоноч-ных клеток ядовитые хим. соединения. Обезвреживающую деятельность П. связывают не с функцией массы печоночных клеток, а с рет.-энд. группой клеток, особенно с Купфе-ровскими звездчатыми клетками. Вещества, скопленные в рет.-энд. системе, имеют в дальнейшем различную судьбу: билирубин переходит в желчь; холестерин и желчные к-ты точно так же целиком выделяются из П.; тяжелые металлы остаются лежать в звездчатых клетках довольно долгое время и затем мало-по-малу переводятся в кровеносную систему, откуда постепенно выделяются кишечником или почками. Нек-рые авторы указывают также на роль, к-рую могут играть при распределении разных веществ в П. концевые капиляры, снабженные циркулярными мышечными волокнами. Сокращение этих веточек помогает П. удалять из застоявшейся крови ядовитые вещества. Обезвреживая кровь, извлекая из нее чужеродные элементы, извлекая и перерабатывая избытки нормальных продуктов метаболизма, П. вполне оправдывает репутацию органа, регулирующего кровяное зеркало. Помимо этого П. по справедливости считается элиминирующим органом по отношению к некоторым ядовитым веществам, нек-рым метаболитиче-ским отбросам и клеточным экскретам. В этом отношении П. по своей функции приближается к почке. Принимают, что П. является выделительным органом для дериватов НЬ, железа, холестерина, лецитина, слизи, белков, жиров, липоидов, кальция, магния и других минеральных составных частей. Элиминирующую деятельность П. особенно легко проследить на красках.Конгорот, введенный в кровь, захватывается Купферовскими клетками и выделяется полностью с желчью в течение двух часов. Кислые краски вроде вассерблау выделяются с желчью лишь в количестве 7%, а щелочные краски того же ряда совсем не выделяются ни желчью ни мочой. Тетраиод-фенолфталеины, применяемые для рентгенографии П., выделяются с желчью более чем на половину, а с мочой всего в количестве 4%. В виду того что нек-рые вещества, всасываемые из кишечника, поступают через воротную вену в П., из нее с желчью опять возвращаются в кишечник, откуда опять могут быть всосаны и перейти в П., и затем снова вернуться в кишечник, можно было бы ожидать, что этот кишечно-печоночный круг будет продолжаться до бесконечности. На самом деле однако это обыкновенно не имеет места, т.к. данные вещества при прохождении через П. химически изменяются и становятся менее растворимыми. В качестве примера можно было бы привести билирубин, который вследствие перехода в уробилин становится труднее всасываемым из кишечника. То же случается с холестерином при переходе его в коп-ростерин, со многими органическими веществами при спаривании с серной к-той, легко всасываемыми двухвалентными соединениями железа при переходе их в трехвалентные соединения и т. п. В отношении детской П. следует отметить ее связь с кроветворением. В зародышевом периоде жизни печень является главным очагом гемопоэза; но уже с 5-го месяца внутри- I утробной жизни эта функция П. отпадает; тем не менее у ребенка раннего возраста в зависимости от разнообразных пат. причин в П. снова развиваются очаги кроветворения. Наряду с мышцами печень представляет собой обширный резервуар для воды. Следует упомянуть и о роли П. в распределении крови у маленького ребенка: недавние работы Маутнера (Mautner; и др. указывают' на существование в венозном клапанном аппарате механизма, подчиненного симпатической нервной системе и регулирующего кровенаполнение П. Е. Лондон. IV. Патологическая физиология печени.- Патофизиология П. развивалась путем клин, наблюдений, а также путем эксперимента на животных. Одним из основных опытов при этом является удаление П. (см. выше—нормальная физиология П.). Значение экспериментов на животном должно быть очень сильно ограничено потому, что полученные при этих экспериментах результаты не могут быть перенесены на человека без критической переработки этих результатов в соответствии с клин, фактами, клиника же нередко, даже при далеко зашедших пат. состояниях П., не выявляет особых отклонений ее функции, что нужно объяснить усиленной компенсаторной функцией и усиленной регенерацией печени, в силу которых небольшая сравнительно часть П. может взять на себя функцию всей П. Этим и объясняется то, что современная патофизиология П. является по преимуществу патофизиологией очень тяжелых нарушений П. Нужно упомянуть еще о методе изолированной печени, разработанном особенно школой Эмбдена (Embden), но понятно, что результаты этого метода должны быть использованы для выяснения вопросов патофизиологии П. у человека с еще большей осторожностью, т. к. здесь П. берется совершенно изолированной от организма, от влияния его нервной системы и процессов обмена во всем организме. 1. Патология П. и нарушение углеводного обмена. Во всяком нарушении углеводного обмена функция П. играет существенную роль, и в основном эта функция определяется т. н. гликогенизацией П., т. е. процессом образования и накопления в ней гликогена. Значение гликогениза-ц и и П. для углеводного обмена выявилось особенно рельефно изучением беспечоночных животных. Манн (Mann) и Магат (Magath) показали, что удаление П. приводит к сильнейшему нарушению углеводного обмена, к-рое заключается в резком падении сахара крови. Это явление было неоднократно отмечено и раньше, но этот процесс не мог быть так тщательно изучен предыдущими исследователями, потому что собаки после удаления П., слишком быстро погибали. Манн и Магат установили, что после удаления1 печени через 3—8 часов хорошего состояния наступали обыкновенно внезапно тяжелые явления: мышечная слабость, угасание рефлексов, сонливость. К этому периоду, длящемуся около часа, сахар крови достигал обыкновенно 0,05%, иногда 0,06%, часто 0,04% вместо нормы в 0,08— 0,11%. В дальнейшем рефлексы внезапно восстанавливаются, даже повышаются, после чего наступают судороги, и животное быстро погибает. Ко времени судорог сахар крови обыкновенно не превышал 0,03%. Манн и Магат отметили т. о. отчетливый параллелизм между изменением количества сахара крови и изменением общего состояния и показали (что особенно важно), что вышеописанные тяжелые явления могли быть совершенно предотвращены внутривенным вливанием глюкозы; глюкоза, введенная даже во время судорог, спасала животное. Повторными вливаниями глюкозы им удавалось сохранять жизнь собаки в довольно удовлетворительном состоянии до 34 часов. Т. о. было окончательно доказано, что при отсутствии Д. не может долго поддерживаться сахар в крови на достаточном уровне, т. к. гликогеновый запас, имеющийся в других тканях, гл. обр. в мышцах^ быстро истощается, а из других продуктов (белков, жиров и их дериватов) гликоген, а следовательно и сахар, может образоваться повиди-мому только в П. Было с очевидностью установлено, что резкое падение сахара крови является ближайшей причиной смерти беспе-чоночной собаки. Подобное же состояние углеводного обмена было еще раньше до Манна и Магата экспериментально вызвано Фишле-ром (Fischler), но иным путем. Подвергая собак с Экковской фистулой длительному голоданию и впрыскивая им флоридзин, Фишлер наблюдал у них тяжелую интоксикацию, ведущую к гибели. Эту интоксикацию Фишлер назвал гликопривной интоксикацией, так ке,к отметил при ней резкое падение сахара крови. У собак с Экковской фистулой уменьшается содержание гликогена в П.; под влиянием же длительного голодания и флоридзина гликоген полностью исчезает из печени, что и приводит к падению сахара крови. Т. о. очень резкое уменьшение гликогена П. приводит к такому падению сахара крови и тканей, при к-ром жизнь животного невозможна. У человека при заболеваниях П. дело обычно не доходит повидимому до такого резкого уменьшения гликогена П., которое повлекло бы катастрофическое падение сахара крови. Такая гипогликемия у человека стала известна лишь за последнее время как следствие гиперинсу-линизации, но механизм инсулиновой гипогликемии другой (см. Инсулин). Нарушения гликогенизации крови играют значительную роль в механизме гипергликемий и с ними связанных гликозурии. Со стороны печени гипергликемия и связанная с ней гликозурия может быть обусловлена двумя механизмами. Первый механизм сводится к повышению функции печоночной клетки в смысле превращения гликогена в глюкозу с переходом ее в кровь; при этом гликоген П. уменьшается или даже исчезает. Второй же механизм заключается в недостаточной функции П. в смысле нарушения способности печоночной клетки фиксировать гликоген, что также ведет к уменьшению гликогена П. В эксперименте на лабораторных животных гликозурия может быть вызвана введением с кровью воротной вены разведенного раствора какой-нибудь к-ты, алкоголем, эфиром; здесь участвует первый механизм, т. е. повышенный гли-когенолиз (Roger). Тот же механизм участвует в гликозурии, наступающей под влиянием интоксикации хлороформом, окисью углерода, стрихнином. Повышенным гликогено-лизом объясняется также гликозурия адреналиновая и гликозурия, наблюдающаяся иногда при Базедова б-ни. Наконец тот же механизм лежит в основе гликозурии, наступаю- щей после Клод-Бернаровского сахарного укола и вероятно и тех гликозурии, к-рые нередко наблюдаются при различных поражениях нервной системы: мозговых кровоизлияниях, опухолях мозга, рассеянном склерозе и др.— К гликозуриям, обусловленным нарушением фиксации сахара в П., надо отнести те алиментарные гликозурии, к-рые наблюдаются иногда при цирозах П., тяжелых желтухах, жировой дегенерации и амилоиде П. Однако следует указать, что пищевой гликозурии может и не быть даже при далеко зашедших поражениях П.; объяснение этому факту надо искать, как уже упомянуто, в очень сильно развитой компенсаторной и регенеративной способности печоночной паренхимы, почему при сохранении даже незначительной части паренхимы П. могут долго отсутствовать явления недостаточности. Поэтому за последнее' время стали обращать внимание не столько на гликозурию, сколько на характер кривой алиментарной гипергликемии, пытаясь в ней искать отражение патологического состояния П. (см. функциональное исследование П.). Содержание гликогена П. уменьшается при очень многих условиях. Уже выше указывалось, что голод ведет к уменьшению гликоге-нового запаса П. Существующие эксперименты на собаках показывают, что степень уменьшения гликогена П. под влиянием голода очень варьирует у разных животных.(Pfluger, Jun-kersdorf). Михайлеско (Michailesco) мог показать, что печень собаки совершенно лишается гликогена к тому моменту, когда голодающая собака потеряла 40 % веса. К уменьшению гликогена П. ведет мышечная работа. Что касается влияния различных заболеваний на гликоген П., то уменьшение гликогена наступает при всех заболеваниях П., сопровождающихся поражением печоночной паренхимы, при тяжелых формах диабета, при длительном tbc, эклямпсии беременных. Роже отмечает, что после инъекции кроликам культуры сибирской язвы, стрептококков наступало уменьшение гликогена печени, но лишь тогда, когда начинались тяжелые явления общей интоксикации. Экспериментально можно добиться исчезания гликогена П. перерезкой блуждающего нерва на шее (Кл. Бернар), перевязкой печоночной артерии, d. choledochi, отравлением мышьяком, фосфором, кураре, стрихнином. Для восстановления гликогенового запаса П. самое большое значение имеет питание, причем лучше всего гликоген П. восстанавливается под влиянием смешанной пищи, в к-рой преобладающее место занимают углеводы, но имеется минимум и белков и жиров. Придавая огромное значение поддержанию на достаточном уровне гликогенового запаса П., Фишлер такую пищу называет щадящей диетой для б-ных с поражением П.—-Способность П. превращать левулезу и галактозу в гликоген страдает при пат. условиях в значительно меньшей степени в отношении глюкозы, чем в отношении других моносахаридов. Как показали клинические (Strauss, Bauer и др.) и экспериментальные исследования понижение этой способности П. в отношении левулезы и галактозы особенно легко появляется при различных поражениях П. (см. функциональная диагностика П.). Кроме соответствующего питания можно усилить отложение сахара в П. с помощью инсулина. Под влиянием инъекции инсулина, особенно при одновре- менном введении глюкозы, наблюдалось (Мас-leod) обильное откладывание гликогена в П. ■собаки, лишенной поджелудочной железы; Кори (Cori) показал, что и одна дача инсулина <без сахара) способствует накоплению гликогена. На этом основании за последнее время •стали нередко с терап. целью прибегать к инсулину при заболеваниях Д. 2. Патология П. и нарушения белкового обмена. Из нарушений белкового обмена при пат. состоянии П. главным является т. н. мясная интоксикация, изменение обмена мочевины, аминокислот и мочевой кислоты. Павлов и его сотрудники, давая мясо собаке с Экковской фистулой, наблюдали клин, картину, описанную ими под названием мясной интоксикации. Эта картина сводится гл. обр. к резкому понижению апе-тита, уменьшению подвижности животного, атаксии передних конечностей, амаврозу, понижению кожной чувствительности и наконец судорогам и коматозному состоянию. В этом тяжелом состоянии собака нередко погибала. Если нек-рые авторы оспаривали самый факт мясной интоксикации, то подавляющее большинство экспериментаторов подтвердило этот факт, причем Фишлер указал нато, что мясная интоксикация вызывается как правило лишь при даче Экковским собакам значительного количества мяса. Фишлер установил также параллелизм между тяжестью интоксикации л количеством съеденного собакой мяса. Патогенез мясной интоксикации еще окончательно не выяснен. Наблюдая при мясной интоксикации у собак увеличенное выделение мочой аммиака, школа Павлова ставила это в связь •с образованием карбаминовокислого аммония, к-рому и приписывала причинную роль в мясной интоксикации тем более, что внутривенное введение собакам карбаминовокислого аммония вызывало клин, картину, напоминающую мясную интоксикацию. Но вскоре Павлов и его сотрудники отказались от этой теории. Фишлер, опираясь на установленный лабораторией Павлова факт увеличенного выделения аммиака и на ряд других данных, выдвинул для объяснения мясной интоксикации теорию алкалеза, показав, что дача к-ты быстро восстанавливает хорошее состояние собаки и что одновременный прием мяса и к-ты даже предотвращает у -Экковской собаки наступление мясной интоксикации. В еще до сих пор не вполне законченную дискуссию о том, является'ли П. единственным местом образования мочевины, эксперименты Манна и Магата с удалением П. внесли много ясности. После удаления П. всегда наступает уменьшение мочевины крови; степень уменьшения зависит от деятельности почек; роль П. подчеркивается еще тем, "что то увеличение мочевины крови, к-рое наступает после двусторонней нефректомии, прекращается после удаления П. На этом основании Манн и Магат пришли к выводу, что после удаления П. прекращается продукция мочевины. Естественно поэтому думать, что при поражении П. может наступить уменьшение выделения мочевины с мочой. И действительно, еще Фрерихс (Frerichs) отметил уменьшенное выделение мочой мочевины при острой желтой атрофии печени. Шарко (Charcot) особенно настаивал на том, что уменьшенное выделение мочевины объясняется поражением П. Новейшее исследование также показало, что азот мочевины, который у здорового человека обыкновенно составляет 89—90% всего азота мочи, при острой желтой атрофии может упасть до 52% (Mtlnzer), при цирозах—до 70 % (Gumlich), а при фосфорном отравлении— до 44% (Frankel). Однако экспериментальные исследования показывают, что даже при довольно тяжелой деструкции печоночной паренхимы мочевина мочи может держаться на довольно высоких цифрах (Фишлер), а с другой стороны, мы теперь знаем, что количество мочевины мочи в первую очередь определяется составом пищи. У собак с Экковской фистулой мочевина мочи очень часто не уменьшена, но она тотчас падает, если этих собак заставить голодать (Фишлер). И клиника действительно с несомненностью устанавливает факт резкого уменьшения мочевины мочи при голодании, при пище, бедной белками. Многие с изменением в обмене мочевины при пат. состояниях П. тесно связывают нарушения обмена аммиака; это пытаются подтвердить тем, что при пат. состояниях П. одновременно с уменьшенным выделением мочевины нередко увеличивается выделение аммиака. На основании исследований Павлова и его сотрудников, а также Шредера (Schroder) и др. нужно думать, что из аммиака синтезируется в П. мочевина; поэтому увеличенное выделение аммиака при пат. состояниях П. связывают с нарушенным синтезом мочевины. Но нужно принять во внимание, что образование мочевины в П. чаще всего происходит в виде двух последовательных процессов: сперва происходит дезаминирование аминокислот, т.е. отщепление от них азота в форме аммиака, а затем синтез мочевины из этого аммиака. Изучение беспечоночных животных показало, что у них резко увеличивается количество аминокислот крови, аммиак же крови изменяется незначительно (Манн и Магат); следовательно до синтеза мочевины здесь процесс не доходит, потому что нарушено расщепление аминокислот, т. е. нарушено их дезаминирование. Если это так, то аммиак при таких условиях и не должен образоваться в П. Действительно, Фишлер у собак во время гликопривной интоксикации находил наряду с уменьшенным выделением мочевины не увеличенное, а уменьшенное выделение аммиака. Поэтому то увеличенное выделение аммиака мочой, которое у нек-рых тяжелых печоночных б-ных (при острой желтой атрофии, в конечных стадиях ци-розов, при фосфорном отравлении и др.) наблюдается одновременно с уменьшенным выделением мочевины, не следует ставить в связь с нарушением синтеза мочевины; увеличение аммиака в этих случаях, по крайней мере частично, надо объяснить ацидозом. Нарушению обмена аминокислот при пат. состояниях П. стали придавать значение со времени работ Фрерихса и его сотрудников, открывших в моче б-ных острой желтой атрофией П. кристаллы аминокислот—лейцина и тирозина. Новейшие исследования установили, что увеличенная аминоацидемия и увеличенная аминоацидурия действительно имеют место (хотя и не всегда) при острой желтой атрофии П., бывают иногда также и при других диффузных заболеваниях П., как цирозы, сифилис П., гнойный холангит, жировая дегенерация, фосфорное отравление, интоксикация хлороформом, грибным ядом (Masuda, Frey, Labbe, Jacoby, Wells) и др.; гиперами- нацидурию при острой желтой атрофии П. Фрерихс объяснял нарушением синтеза мочевины, предположив, что лейцин и тирозин представляют предварительную ступень в синтезе мочевины. Эта теория встретила существенные возражения. По этой теории должен был бы всегда наблюдаться параллелизм между уменьшением количества мочевины крови и мочи и увеличением в них количества аминокислот, что на самом деле не всегда бывает (Neubauer). С другой стороны, у собак с Экковской фистулой при тяжелой деструкции IL, обусловленной перевязкой d. choledochi, не наступает увеличенного выделения аминокислот (Фишлер). Однако'несомненно в пользу теории Фрерихса говорят исследования Манна и Магата, установившие резкое нарастание аминокислот крови (с 5 до 12 мг %) после удаления П. Эти исследования показали т. о., что в разрушении аминокислот П. играет в организме животного преобладающую роль, поэтому нарушение этой функции можно предполагать при выраженных пат. состояниях П. В то же время необходимо указать, что в связи с учением об аутолизе гипер-аминацидоз приобретает новое освещение. Еще Сальковский (Salkowski) обнаружил в само-периваривающейся П. кристаллы лейцина и тирозина, а работы Гоппе-Зейлера (Норре-Seyler) привели много фактов, подкрепляющих взгляд, что гипераминацидоз при острой желтой атрофии П. происходит в результате аутолитического распада заболевшей П. Ауто-лиз П. характеризуется часто образованием настолько большого количества аминокислот, что они начинают осаждаться (Jacoby), и некоторые исследователи склонны в аутолизе усматривать единственный источник гипер-аминацидоза при тяжелых заболеваниях П. Несомненно то,что одной из важнейших функций П. является разрушение (дезаминирова-ние) аминокислот, и потому нужно думать, что при нек-рых далеко зашедших диффузных поражениях П. эта функция может оказаться нарушенной, и тогда должен получиться гипераминацидоз. Возможно, что гипераминацидоз возникает в результате комбинации обоих моментов: аутолитического распада П. и выпадения или ослабления аминокислото-разрушающей функции П.; м. б. и непостоянство гипераминацидоза проистекает от того, что оба эти момента в том или ином случае могут быть различно выражены (О. Нейбауер). Заболевание П. может привести также к нарушению обмена мочевой кислоты, т. к. в П. происходит и образование мочевой к-ты и ее разрушение. У собак с Экковской фистулой Павлов и его сотрудники наблюдали временно наступающее увеличение выделения мочой мочевой кислоты; это увеличение рельефно и постоянно выступало при так. наз. мясной интоксикации. Фишлер же регулярно отмечал у собак с Экковской фистулой усиленное выделение мочой мочевой кислоты, в то время как при наложении обратной Экковской фистулы, к-рая, как думает Фишлер, стимулирует функцию П., выделение мочевой к-ты мочой резко уменьшалось, иногда даже вовсе прекращалось. Опыты с переживающей печенью показывают, что в ней имеет место и образование мочевой кислоты, но вышеуказанные исследования заставляют думать, что функция П. в отношении мочевой к-ты больше выражается в разрушении, а не в образо- вании мочевой к-ты. Это полностью подтвердилось удалением П., к-рое вызывает резкое увеличение количества мочевой к-ты крови, и это увеличение еще больше нарастает при одновременном удалении почек. На этом основании нужно думать, что при пат. состояниях П. может оказаться нарушенным процесс разрушения мочевой к-ты в организме, что может повести к нарастанию ее в крови и моче. Манн и Вильямсон (Mann, Williamson) наблюдали, хотя и не постоянно, нарастание мочевой к-ты крови у собак при отравлении их фосфором, хлороформом, т. е. ядами, особенно поражающими печоночную паренхиму. 3. Обмен жира в больной П. Известно, что под влиянием пищи, богатой жирами. и углеводами, происходит наряду с наполнением жировых депо организма и жировая инфильтрация П., к-рая т. о. происходит в непораженных печоночных клетках.' Содержание жира в П. может дойти при этой инфильтрации до огромных размеров—до 45 % ее веса (против 3% в норме). Такое большое увеличение количества жира в П. представляет собой уже пат. инфильтрацию П., когда печоночная клетка с сильно оттесненным к периферии. ядром напоминает жировую каплю (Brugsch).. Большее значение имеет жировая инфильтрация, наступающая в патологически измененной П., напр. при фосфорном отравлении, отравлении мышьяком, флоридзином, хлороформом, алкоголем, при панкреатическом диабете, истощающих хронич. заболеваниях, напр. tbc, и острых инфекциях. Жировая инфильтрация патологически измененной П. раньше-называлась жировой дегенарацией,иее склонны были объяснять местным, внутри П. происходящим переходом клеточных альбуминов в жиры. Эта точка зрения оказалась неправильной. В настоящее время нужно считать установленным, что и в патологически измененной П. жировая инфильтрация происходит путем поступления в П. жира из жировых депо организма. Это положение вытекает из того, что у истощенных животных при исчерпании жировых запасов не удается вызвать ожирения П. даже фосфорным отравлением (Shibata, Rosenfeld, Fibiger). С другой стороны, ожирение П. при фосфорном отравлении сопровождается уменьшением жировых запасов в других тканях. Жировая инфильтрация П. обратно пропорциональна содержанию гликогена в П. (см. ниже). Поражение П. ведет и к нарушению обмена ацетоновых тел, к-рые в основном являются продуктом расщепления жирных к-т, хотя могут образоваться и из аминокислот. Образование ацетоновых тел в П., впервые1 установленное Эмбденом на переживающей П., имеет место и при физиол. условиях. Но в П. же происходит и процесс разрушения ацетоновых тел, ведущий к образованию угольной к-ты и воды. Этот процесс разрушения ацетоновых тел нарушается в больной П., что стоит повидимому в связи с недостаточным содержанием в ней гликогена (см. ниже) (Роже).. Это становится понятным с точки зрения Ней-бауера, к-рый думает, что ацетоновые тела, особенно ацетоуксусная кислота, могут разрушиться лишь после того, как они вступили в соединение с глюкозой или с каким-то пррдук-том ее расщепления. Нужно согласиться с Фишлером, считающим кетонурию проявлением нарушенной функции П. 4. Патология П. и нарушения обмена желчи и ее составных частей (билирубина, желчных к-т, уробилина и холестерина). Поражение П. нередко вызывает желтуху, но не всякая желтуха свидетельствует о страдании печоночной паренхимы. Известно, что механическая желтуха вызывается не поражением печоночной паренхимы, а препятствием к оттоку желчи из желчных путей, причем препятствие может быть локализовано как в самой П., так и вне ее. С другой стороны, известно, что в основе патогенеза гемолитической желтухи лежит не поражение печоночной клетки, а повышенная функция рет.-. энд. системы, стоящая в связи с увеличенным распадом эритроцитов. Третья форма желтухи—паренхиматозная—и есть по существу печоночная желтуха, стоящая в связи с поражением печоночной клетки. Но желтухи б. ч. имеют сложный патогенез. Механическая желтуха может повести к поражению печоночной клетки и т. о. перестает быть чисто механической. В патогенезе желтух иногда (напр. при нек-рых цирозах) участвуют все три фактора: механический, гемолитический и паренхиматозный (печоночный) (см. Желтуха). Известно, что всякая желтуха в конечном итоге обусловлена гипербилирубинемией. Вопрос о роли печоночной паренхимы в билирубинемии еще не является окончательно выясненным. Учение Ашофа (Aschoff) отстаивает происхождение билирубина в рет.-энд. системе и приписывает печоночной клетке лишь функцию выделительного органа в отношении билирубина. Этот взгляд базируется гл. обр. на экспериментах Мек Ни (Mac Nee) и Лепене (Le-pehne). Мек Ни доказал, что у кроликов в Купферовских клетках под влиянием отравления мышьяковистым водородом происходит образование билирубина из гемоглобина распавшихся эритроцитов. Лепене подтвердил роль Купферовских клеток в образовании билирубина след. экспериментом: впрыскивая кроликам предварительно коляргол, он последующим отравлением их мышьяковистым водородом уже не мог вызвать желтуху. Результат этого эксперимента Лепене объяснил тем, что коляргол блокировал рет.-энд. систему и т. о. функционально выключил тот орган, где образуется билирубин. В свете этих новых фактов стали по-новому толковать знаменитый эксперимент Минковского (Minkowski), к-рый показал, что у гуся после удаления П. не удается ингаляцией мышьяковистого водорода вызвать желтуху. Минковский, как известно, объяснял результаты этого эксперимента отсутствием печоночных клеток и делал тот вывод, что билирубин образуется только в печоночной клетке. Школа Ашофа объясняет результаты этого эксперимента удалением не печоночных клеток, а удалением вместе с П. заложенных в ней рет.-энд. элементов. Эксперименты Манна и Магата очень сильно подкрепили учение Ашофа.. Эти исследователи у беспечоночных собак наблюдали нараставшую желтую окраску плазмы, склер, слизистых, жировой ткани, вызванную пигментом, дававшим те же реакции, что и билирубин. Т. о. нужно считать несомненной возможность вне-печоночного образования билирубина, но этим пока не опровергнута возможность того, что и в печоночной клетке происходит образование билирубина (Lubarsch, Фишлер, Бругш, Rosenthal, Licht, Melchior, Windaus). При желтухах кровь и моча содержат обык^-новенно увеличенное количество не только билирубина, но и желчных к-т, обусловливающих замедление пульса путем влияния на нервный аппарат сердца, особенно на синусовый узел; м. б. желчные к-ты влияют возбуждающим образом на центр блуждающего нерва (Biedl, Kraus). При механической желтухе количество желчных к-т крови нарастает обыкновенно параллельно с количеством билирубина; этого параллелизма нет при гемолитической желтухе, его может не быть иногда и при паренхиматозной желтухе («диссоциированная желтуха»). Желчные к-ты оказывают значительное влияние на пищеварительные процессы в кишечнике. При механич. желтухе, когда прекращено поступление в кишечник желчи, а следовательно и желчных кислот, наступает резкое уменьшение всасывания жиров, уменьшается переваривание белков и углеводов и в связи с нарушением всасывания жиров усиливаются гнилостные процессы в кишечнике. Заболевание П. влечет за собой нарушение уробилинового обмена. Уробилин, образующийся в кишечнике, поступает через воротную вену в П. и при нормальной ее функции по всей вероятности, по крайней мере частично, превращается обратно в билирубин, частично может быть разрушается или используется как материал, пересылаемый в костный мозг для образования нового гемоглобина. При пат. состояниях П. эти процессы нарушаются, и уробилин в увеличенном количестве пропускается в общий круг кровообращения и в мочу, т. е. наступает уробилинурия (см.). Уро-билинурия является очень чувствительным показателем страдания П. Но нужно помнить, что уробилинурия не наблюдается при механических желтухах, когда желчь совершенно не поступает в кишечник, т. е. когда исключена возможность энтерогенного образования уробилина. С другой стороны, уробилинурия наступает при плейохромии, обусловленной увеличенным распадом эритроцитов—тогда она не является показателем пат. процесса в П. Гайем и Тисье (Hayem, Tissier) предполагали, что уробилин образуется в самой П. В противоположность этой точке зрения нужно считать установленным что в нормально функционирующей П. уробилин не образуется, но он повидимому может образоваться в П..при нек-рых пат. процессах. Фишлер наблюдал уробилинурию у собак при гликопривной интоксикации и после перевязки желчных путей, т. е. когда исключено было энтерогенное образование уробилина, но с другой стороны^ Мек Мастер и Эльман (Mac Master, Elman> показали, что при полном закрытии d. chole-dochi уробилинурия наступает лишь при инфекции желчных путей. Холестерин также относится к составным* частям желчи. П. является во всяком случае-выделительным органом для холестерина. При механической желтухе наступает гиперхоле-стеринемия, обусловленная увеличенным поступлением холестерина вместе с желчью в-кровь. В дальнейшем однако может наступить-и уменьшение холестеринемии—гипохолесте-ринемия, обусловленная м. б. частично тем, что в связи с непоступлением желчи в кишечник нарушается всасывание холестерина из кишечника, т. к. это всасывание тесно связано' с всасыванием оттуда жиров. Но при тяже- лых острых и хрон. диффузных поражениях П. [острая гепатопатия (icterus simplex, s. са-tarrhalis), острая желтая атрофия П., тяжелые •формы хрон. гепатитов (цирозов)] наблюдается как правило гипохолестеринемия (Адлер, Мясников), к-рую нельзя объяснить нарушением всасывания холестерина из кишечника. Поэтому в наст, время склонны приписать П. и функцию выработки холестерина и рассматривать наблюдаемую при указанных тяжелых поражениях П. гипохолестеринемию как проявление нарушения этой функции. 5. Патология печени и т. н. антитоксическая функция П. Как изменяются антитоксические процессы в больной П. и насколько те или иные из этих процессов специфичны для П., еще недостаточно изучено. Пелкан и Уипл (Pelkan, Whipple), вводя фенол собакам до и после отравления их хлороформом и фосфором, до и после наложения Зкковской фистулы, пришли к выводу, что процесс образования парных соединений с фенолом происходит гл. обр. в П. С другой стороны, Манн и Магат установили, что у собак •с полной экстирпацией П. этот процесс образования парных феноловых соединений не нарушен. 6. Нарушения кровообращения в П. Нарушения водного обмена в связи с патологией П. Нарушения кровообращения в П.вызываются, с одной стороны, слабостью правого сердца, с другой— портальной гипертонией. Уже после обильной ■еды, после приема большого количества жидкости система воротной вены переполняется кровью, что вызывает набухание П.: в этом случае П. задерживает приток слишком большого количества крови в правое предсердие. С другой стороны, П., особенно при слабости правого сердца, делается благодаря обильной сети своих капиляров огромным резервуаром для крови, способным вместить вчетверо, впятеро больше крови, чем в норме. Внутридоль-ковые капиляры П. тогда сильно расширяются, вызывая тем самым сдавление печоноч-ных клеток и желчных ходов. Поражение пе-чоночных клеток нередко сказывается в этих случаях уробилинурией, иногда уменьшенным выделением с мочой мочевины и пищевой гликозурией. Длительный застой крови в печени ведет, как известно, и к циротическим изменениям, Циротические изменения в П., вызывая портальную гипертонию, ведут к последующему развитию сети венозных анастомозов и кровотечениям из них. Но кровотечения (подкожные и паренхиматозные) наблюдаются при тяжелой недостаточности П. и не сопровождающейся портальной гипертонией; кровотечения в этих случаях обусловлены повидимому недостаточным образованием в П. «фибриногена, фибрин-фермента и токсическим изменением капиляров. При заболевании П. наблюдаются нередко нарушения водного об-■мена. Механизм "этого нарушения еще не вполне выяснен. Хорошо известны частота асцита при портальной гипертонии и последующие отеки на ногах, обусловленные сдавлением нижней полой вены асцитом. Портальной гипертонией Жильбер (Gilbert) и его ученики •объясняли чередующиеся иногда полиурию иолигурию, а также опсиурию, т. е. запаздывание выделения принятой жидкости. Но при тшрозах П. отеки на ногах могут предшествовать асциту, могут быть большие отеки при небольшом асците и, наоборот, отеки могут быть не только на ногах, но и на верхних конечностях и на лице. На основании этих фактов франц. клиницисты выделяют «печоноч-ную отечность» (Hanot), которая в отличие от отечности при поражениях почек характеризуется тем, что моча этих б-ных не содержит белка, что достаточно нескольких дней отдыха, чтобы эта отечность прошла; нагрузка хлоридами не препятствует всасыванию этих отеков. Т. о. ясно, что патогенез расстройств водного обмена при поражениях П. не исчерпывается портальной гипертонией. В этом нарушении водного обмена играет повидимому роль и состояние капиляров П., а также интоксикация, обусловленная пат. функцией П. 7.Взаимная связь отдельных важнейших патологических процессов в П. Нарушения тех или иных процессов в П. в связи с ее патологией излагались выше по преимуществу аналитически, изолированно,, напр. изменения углеводного, белкового обмена и т. д., без внутренней связи их между собой. На самом деле пат. процессы в П. конечно не изолированы один от другого, однако вопросы синергии отдельных процессов в П. еще недостаточно изучены. Повидимому гликогенная и сахарообразовательная функции П. являются одними из. основных функций, с нарушением которых связан целый ряд пат. процессов как в самой П., так и вне ее, процессов, затрагивающих не только углеводный обмен. В самом деле недостаточное содержание гликогена в П. препятствует разрушению кетоновых тел в печени; это ведет к ацидозу, точнее к кетозу, обусловленному накоплением ацетоновых тел в крови, и к связанной с этим кетонурии (см. выше). Понятно поэтому, что кетонурия лучше всего уничтожается введением достаточного количества углеводов, что подтверждается практикой борьбы с кетозом при диабете и голодании. С недостаточным. содержанием гликогена в печени также тесно связана жировая инфильтрация ее. В процессе жировой инфильтрации печени Розенфельд уменьшению печоиочного гликогена приписывает первичное значение, и действительно ему удалось показать, что углеводным питанием может быть ограничена или даже приостановлена жировая инфильтрация П. Но повидимому жир П. может при некоторых условиях стать источником гликогенеза. Это подтвердилось тем, что Фишеру удавалось вызвать гликопривную интоксикацию у собак лишь после длительного голодания, Приводившего к истощению жировых запасов организма. Это подтверждается и тем, что Верт-геймер (Wertheimer) под влиянием инсулина наблюдал у собаки, отравленной флоридзи-ном, увеличенное отложение гликогена в П. наряду с быстрым уменьшением жировой инфильтрации. Т. о. уменьшение содержания гликогена в П. ведет к ее жировой инфильтрации, а последняя в свою очередь может при некоторых условиях стать источником гликогенеза. С содержанием гликогена в П. повидимому связаны и процессы дезаминирования белков. Мы имеем основания так думать потому, что Абдергальден, кормя собак натощак аминокислотами и вызывая у них т. о. амин-ацидурию, наблюдал уменьшение этой амин-ацидурии, когда он одновременно с аминокислотами кормил собак углеводами. Имеются исследования, указывающие на тесную связь между процессами образования мочевины и образования желчи (Noel Paton, Meissner, Bcuppert), между содержанием гликогена в П. и билигенией (Arthus, Hoffmann), между содержанием гликогена в П. и фиксацией в ней •алкалоидов (Роже). Клиника учит также, что при страданиях П. б. ч. одновременно наблюдается нарушение ряда процессов: уменьшение фиксации в ней сахара, уменьшенное образование мочевины, увеличенное выделение аминокислот, увеличенное выделение мочевой ж-ты, увеличенная жировая инфильтрация. Из нарушений обмена желчи лишь при гемолитической желтухе очень мало нарушаются или даже совсем могут не нарушаться только ■что упомянутые процессы, связанные с функ-дией П.; при механической желтухе лишь в начале обмен углеводов, белков и жиров не претерпевает в П. особых изменений, при паренхиматозной же желтухе одновременно с нарушением обмена желчи нарушаются в большей или меньшей степени и др. важнейшие процессы. П. ребенка весьма чутко реагирует на все пат. моменты (инфекции, расстройства питания и пищеварения и т. д.), влиянию к-рых подвергается организм. Здесь важно отметить во-первых изменения со стороны печени при эксикозе, в особенности при тяжелых поносных заболеваниях удаленьких детей. Розенбаум (Rosenbaum) проследил содержание в печени воды и жира; он нашел, что чем значительнее потеря воды печенью, тем больше в ней жира; ожирение печени есть следствие обеднения ее гликогеном. Такой антагонизм между жиром и гликогеном печени имеет место даже у детей, находившихся исключительно на углеводистой пище (Hiibschmann, Dubois, Saito). Жир печени происходит не из пищи, а из других жировых депо. Э. Гелыитейн. V. Патологическая анатомия печени. Трупные изменения быстро наступают после смерти и выражаются появлением на поверхности в частях, прилежащих к кишечнику, пятен зеленовато-серого или зеленовато-черного цвета (псевдомеланоз П.); иногда, особенно после септических заболеваний, наблюдается весьма обильное развитие в ткани П. пузырьков газа—трупная эмфизема П., пенистая П. (нем. Schaumleber).—П о р о к и развития П. выражаются чаще в недоразвитии отдельных долей (обычно левой), реже в полном отсутствии частей П. Нередко наблюдается необычная дольчатость П., зависящая от присутствия на поверхности ее проходящих в различных направлениях довольно глубоких борозд, производящих значительные изменения в форме органа. Сюда же относится наблюдаемая иногда языкообразная вы-тянутость левой доли П. От борозд вследствие пороков развития П. следует отличать часто встречающуюся,- иногда глубокую борозду, идущую в поперечном направлении по передней поверхности П., производящую иногда значительную деформацию органа и происходящую в результате давления на П. со стороны передней брюшной стенки тугим шнурованием туловища—-т. н. шнуровая или корсетная П. [см. отд. табл. (ст. 527—528), рис. 1].— Аномалии положения П. выражаются в нахождении органа в левом подреберьи в связи с общим врожденным перемещением также и других внутренних органов (см. Situs viscerum inversus), или же эта аномалия ограничивается неправильным положением лишь П. Значительно чаще встречается приобретенное смещение Л. или вверх или, чаще, вниз: при накоплении напр. пат. содержимого в правой плевральной полости, опухолях и т. п., давящих на поверхность П., или от расслабления поддерживающих П. связок.—К порокам развития относятся также наблюдаемые в П. иногда в большом количестве и достигающие крупных размеров к и с-т ы, выполненные прозрачной светлой жидкостью (иногда окрашенной в желтоватый цвет). При сильном развитии кист большая часть П. представляется пронизанной такими кистами—кистозное «перерождение» П. Образование этих кист б. ч. ставится в связь с аномалиями в развитии желчных протоков. Из расстройств кровообращения наиболее часто встречается застойная гиперемия П., наблюдаемая при всевозможных затруднениях оттока венозной крови из П. при ослаблении работы сердца, особенно правого, напр. при пороках сердца, при эмфиземе легких, при перикардите, при сдавлении печоночных вен и верхней части нижней полой вены (напр. опухолями) и пр. При застойной гиперемии П. представляется увеличенной, плотной, с закругленным нижним краем, капсула ее напряжена; цвет органа тёмнокрасный с цианотическим оттенком, приобретает затем несколько пестрый характер в силу того , что тёмнокрасные центральные отделы долек (расширение центральных вен и впадающих в них капиляров) чередуются с окрашенными в сероватый или желтоватый цвет участками, соотв. периферическим отделам долек, подвергающимся часто ожирению (т. н. мускатная П.) [см. отд. табл., ст. 567—568 (рис. 4) и ст. 527—528 (рис. 2)]. В случаях более длительного застоя происходит значительная атрофия балок печоночных клеток от давления на них со стороны расширенных центральных вен и капиляров, особенно в центральных частях долек, иногда вплоть до гибели печоночных клеток, что ведет к западе-нию этих отделов печоночных долек и уменьшению органа—цианотическая атрофия П. В дальнейшем нередко наступает разрастание здесь соединительной ткани, что вызывает нек-рое уплотнение ткани П.—ц и а-нотическая индураци я—и придает ей на разрезе зернистый вид. Взамен исчезнувших частей паренхимы П. наступает иногда регенерация ее ткани в виде бледносерого цвета или тоже мускатных участков различной величины и формы с более крупным рисунком долек, несколько выступающих на разрезе П. При наличии препятствия для оттока крови лишь в одной из ветвей печоночной вены подобные изменения ограничены лишь определенным отделом П., не распространяясь на весь орган. Это имеет место напр. при тромбозе указанных вен, при сдавлении их извне или при сужении их просвета, напр. при об-литерирующем эндофлебите. При сдавлении извне или закупорках воротной вены или особенно ветвей ее тромбами и эмболами, имеющими наичаще источником тромбоз в истоках воротной вены (напр. в брыжеечных венах после апендицита),.в П. наблюдается развитие клиновидной формы тёмнокрасного цвета ограниченного участка с мелким мускатным рисун- ком, т.н. атрофическийкрасный инфаркт П. Анемические инфаркты в II. наблюдаются крайне редко (закупорка ветвей печоночной артерии у очень слабых б-ных). Распространенная на весь орган а н е-м и я является б. ч. проявлением общей анемии различного происхождения. С более крупными, ведущими порой к смерти к р о в о и з-лияниямивП. встречаются гл. обр. при различных травматических воздействиях на П., сопровождающихся иногда разрывом ткани П. В частности такие разрывы у плода могут быть связаны с родовым актом, с искусственным дыханием по Шульце. Распространенные, иногда мелкие точечные кровоизлияния в П. встречаются нередко, особенно под капсулой. Они наблюдаются при различных отравлениях, особенно фосфором, мышьяком и др. Особенно обильные кровоизлияния вместе с некротическими изменениями в П. наблюдаются при эклямпсии. В случаях гемо-рагического диатеза при лейкемии, острой желтой атрофии П. и при нек-рых инфекциях точно также наблюдаются кровоизлияния в П. Явления о т е к а П. проявляются в форме накопления трансудата между капилярами и печоночными клетками и наблюдаются нередко при общих отеках и водянках.—А т р о-ф и я П., распространяющаяся равномерно на весь орган, ведет иногда к резкому уменьшению П., отличающейся в этих случаях заостренностью своих краев и очень часто изменением цвета, приобретающего ясно выраженный бурый оттенок,—бурая атрофия П. Клетки П. представляются значительно уменьшенными в размерах, а в протоплазме их определяется скопление в большом количестве зернышек бурого пигмента «изнашивания» (липофусцина). Причинами атрофии П. служат различные истощающие, особенно хронически протекающие, процессы; атрофия П. наблюдается также в старости, при голодании, в нек-рых случаях особенно длительной застойной гиперемии (цианотическая атрофия, см. выше), при т.н. острой желтой атрофии и т. д. Атро-фические изменения, ограничивающиеся лишь определенной частью П., зависят гл. обр. от давления на соответствующие отделы П. со стороны разрастающихся в самой П. или в ее окружности опухолей, паразитов и т. п. или от механического давления на П. снаружи, напр. при «шнуровой» или «корсетной» П. (см. выше). Различные дистрофии и дегенерации печоночных клеток, объединяемые в последнее время Ресле (Rossle) термином«гепатоз», встречаются очень часто; из них наиболее часто при различных инфекционно-токсических процессах, нек-рых отравлениях и пр. наблюдаются явления мутного набухания, зернистого илипаренхиматозног о перерождения П.; оно выражается нек-рым увеличением органа, бблыдей дряблостью его, тусклым видом ткани и стертостью рисунка долек. Микроскопически имеется нек-рое набухание печоночных клеток и появление в их протоплазме мелких капелек жидкости. Эти изменения ставят в связь с набуханием коллоидов протоплазмы, изменением их дисперсности и накоплением в клетках воды. Отложение амилоида в П. наблюдается весьма часто и гл. обр. одновременно с отложением этого вещества во многих других внутренних органах (селезенка, почки и пр.) при тех же самых общих условиях (см. Ами- лоидное перерождение). При этом П. представляется увеличенной, плотной., бледной и имеет на разрезе особый, т. н. сальный вид. Амилоид откладывается в промежуточной ткани П. по ходу капиляров, между ними и печоночными клетками, сдавливая последние, а также в стенках более крупных кровеносных сосудов, давая всюду обычные, характерные реакции.—Наблюдаемое очень часто и в норме отложение жира в печоночных клетках может при расстройствах жирового обмена в ткани П. достигать резких степеней. Ожирение клеток в одних случаях распространяется довольно равномерно на всю П.; она представляется увеличенной, тестоватой консистенции, серовато-желтого цвета, с неясным рисунком долек (т.н. «гусиная П.»). В других случаях наблюдается очаговый характер распространения по органу ожирения, причем П. получает пятнистый вид вследствие появления в ней ограниченных различной величины и формы желтоватых участков. Микроскопически при ожирении П. наблюдается появление в протоплазме печоночных клеток мелких капелек жира, которые проявляют в дальнейшем то большую то меньшую наклонность к слиянию в более крупные капли. Количество и величина капелек жира может быть весьма различна; иногда они совершенно заполняют протоплазму клеток, отодвигая ядро к периферии. Клетка при этом значительно увеличивается и округляется. Расположение содержащих жир клеток в дольках печени может быть разнообразным: то ожирение распространяется довольно равномерно на всю дольку, начинаясь с периферических ее отделов, то ожирению подвергаются по преимуществу клетки центральных отделов долек. Ожирение П., являющееся инфильтративным процессом, наблюдается нередко как проявление общего ожирения организма при понижении окислительных процессов, но встречается и у резко истощенных субъектов, напр. при легочной чахотке; далее ожирение П. наблюдается при застойных явлениях в П. (по преимуществу в клетках периферических частей долек, см. выше),при резких, особенно'при злокачественных формах анемии (преимущественно ожирение клеток центральных частей долек), а также при различных инфекционно-токсических процессах (нередко очаговое расположение ожиревших участков по ткани П.), в особенности при острых токсич. расстройствах пищеварения у грудных детей, преимущественно при парентеральном их происхождении (Czerny), и при некоторых отравлениях, напр. алкоголем и особенно фосфором. При последнем печень, вначале увеличиваясь в размерах, приобретает лимонно-желтую окраску, затем в более поздних стадиях, в связи с гибелью печоночных клеток, представляется пятнистой желтовато-красного цвета; характерным для сахарного диабета является преимущественно анизотропное ожирение Купферовских клеток П. Если в некоторых случаях процесс ожирения печоночных клеток является легко обратимым и преходящим (т. ы. фнкц. ожирение, напр. при чрезмерном питании), то в других случаях при более глубоком нарушении обмена в клетках ожирение П. является тяжелым процессом, ведущим к гибели клеток (отравление фосфором и т. п.). Особенно резкие явления некроза ткани П. наряду с ожирением наблюдаются при ост-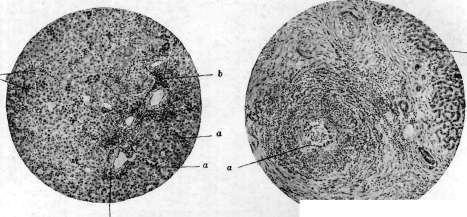
b Рисунок 1.
Рисунок 2.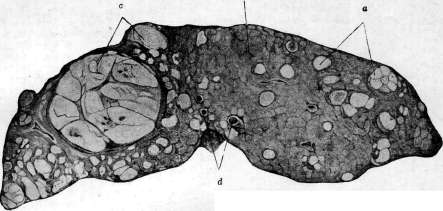
Рисунок 3.
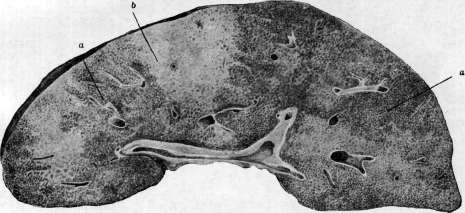
РИС. 4.
Рис.1. Печень новорожденного.Кроветворение по ходу междольковой ткани (Ь); а—скопление гемоцитобластов между трабекулами печени. Рисунок 2. Периартериит узловатый. Разрастание грануляционных элементов вокруг небольшой артерии (а); структура последней сильно стерта; кругом—инфильтрат; Ъ—печень. Рисунок 3. Цироз и узловатая гиперплазия (Ь) (регенерация) печени; многочисленные аденомы (а); в пунктах с—раковые увлы печени; d—тромбирование ветви воротной вены. Рисунок 4. Мускатная печень: а—типичный рисунок муската; Ь—участок значительного ожирения и небольшой мускатности. рой желтой атрофии (см. Атрофия печени острая желтая). В случаях несколько затянувшихся (подострых и редких хронических), наряду с явлениями ожирения и гибели печоночных клеток, наблюдаются реактивные и репаративные процессы, разрастание мелких желчных протоков, участки регенерирующих печоночных клеток, очаги инфильтрации круглыми клетками межуточной соединительной ткани. Очаги регенерации выступают иногда макроскопически в виде более бледно окрашенных, разной формы и величины фокусов, несколько возвышающихся на разрезе (узловая гиперплазия П.). В последнее время Бенеке (Beneke) считает возможным в нек-рых случаях некротические изменения П. типа острой желтой атрофии ставить в зависимость от ангионевротических спазмов печоночной артерии. В П. нередко наблюдаются мелкие рассеянные некротические очаги инфекционно-токсического происхождения, встречающиеся гл. обр. при брюшном тифе, паратифе, скарлатине, дифтерии, б-ни Боткин-Вейля и нек-рых др. В случаях задержки желчи в П. возникают иногда очень обильные мелкие очаговые некрозы (также при эклямпсии). Скорее и легче всего некротическим изменениям подвергаются сами печо-ночные клетки, более стойкими являются Куп-феровские клетки и элементы опорной соединительной ткани. Отложение в клетках П. гликогена подвержено количественным колебаниям; особенно много гликогена откладывается в протоплазме ив ядрах клеток в случаях нарушения общего углеводного обмена в организме (напр. при сахарном диабете).—П а т о л о-гические пигментации возникают в П. весьма часто. Из эндогенных пигментов наиболее часто наблюдается отложение в печоночных клетках мелкозернистого бурого аутохтонного пигмента липофусцина, сообщающего П. бурый цвет при бурой атрофии П. (см. выше). Весьма часто наблюдается отложение в П. продуктов распада НЬ в виде железосодержащего, а также и не дающих реакции на железо пигментов, что стоит в связи с способностью П. к разрушению красных кровяных телец. В этом процессе важное значение принадлежит широко распространенным в ткани печени элементам ретикуло-эндотелиаль-нбй системы в виде звездчатых клеток Купфе-ра, играющих существенную роль не только в процессе разрушения красных кровяных телец, но повидимому и в образовании желчных пигментов из продуктов распада НЬ. В случаях усиленного распада красных кровяных телец при отравлении мышьяковистым водородом и др. гемолитическими ядами, при анемиях, особенно пернициозной, при нек-рых септических процессах, при нек-рых формах цироза П. и т. д. наблюдается скопление большого количества железосодержащего пигмента гемосидерина, гл. обр. в Купферовских клетках, а иногда и в печоночных, особенно в периферических отделах долек. В резких случаях гемосидероза П. даже макроскопически принимает ржаво-коричневую окраску. Особенно резкое отложение гемосидерина в ре-тикуло-эндотелии П. имеет место при хронических расстройствах питания у маленьких детей; при острых расстройствах питания это отложение обычно незначительно (Saito, Stephan, Dubois). При хрон. малярии в П., гл. обр. в Купферовских клетках, откладывается темный, почти черного цвета пигмент, отчего П. может принять аспидно-серую окраску. При отложении желчных пигментов в большим количестве (см.. Желтуха) П. приобретает зеленовато-желтую окраску. В случаях застойной желтухи наблюдается резкое расширение желчных протоков (особенно при наличии моментов, задерживающих отток желчи из более крупных протоков—камни, опухоли и т. п.) и переполнение их густой темной желчью. В мельчайших желчных протоках, а иногда даже и внутри клеток П. наблюдаются иногда ветвящиеся желчные цилиндры или тромбы. Отложение желчных пигментов в клетках П. происходит частью в зернистой форме, частью в виде диффузного пропитывания. Отложение экзогенных пигментов в П. наблюдается значительно реже; иногда в случаях поступления из легких в кровь пы"левых частиц и приноса их током крови в П. получается отложение их в Купферовских клетках. Напр. при введении препаратов серебра с лечебной целью, серебро может выпадать в зернистой форме в Купферовских клетках П. (аргирия). П. обладает резко выраженной способностью к регенерации; регенеративные и гипертрофические изменения наблюдаются в ней весьма часто в случаях гибели бблыпих или меньших отделов паренхимы П., что имеет место при цирозах, при острой желтой атрофии, при застоях крови в П., при некрозах инфекционно-токсического происхождения, при разрушении ткани П. прорастающими ее узлами опухолей, паразитами и т. п. Вид регенерированных участков ткани П. может быть различный: то это мелкие микроскоп. величины фокусы то ясно выступающие очаги с более бледносерым, иногда желтоватым оттенком, разнообразной формы, рассеянные по П., часто достигающие довольно крупных размеров и выступающие на разрезе в виде узелков и узлов (узловатая и аденоматозная форма гиперплазии). Микроскопически в таких участках находят крупные гипертрофированные пе-чоночные клетки, иногда содержащие по несколько ядер, в других случаях особенно резко выступает разрастание мелких желчных протоков в виде сплошных тяжей или узких трубочек. Однако вопрос об участии эпителия желчных протоков в регенерации печоночных клеток является еще не решенным. При некоторых формахб-ней крови и кроветворных органов в П. наблюдается развитие очагов кроветворной ткани, достигающее иногда столь резкой степени, что весь орган представляется значительно увеличенным, напр. в случаях лейкемического и алейкемического лимфаденоза (см. Лейкемия). При некоторых формах тяжелых анемий и при нек-рых инфекциях в случаях развития экстрамедулярного кроветворения в П. появляются клеточные очаги, состоящие из эритробластов, миело-бластов и миелоцитов. Появление в П. очагов из молодых клеточных форм крови связывается с аутохтонным их развитием здесь же в ткани П. по аналогии с таким же процессом в эмбриональном периоде [см. отд. табл. (ст. 567— 568), рисунок 1]; большое значение при этом повидимому принадлежит Купферовским клеткам П. как источнику их образования. В последнее, время описаны случаи, характеризующиеся усиленным разрастанием в П. клеток ре- тикуло-эндотелиального аппарата (Купферов-ских клеток), идущим параллельно с разрастанием таких же элементов и в других частях организма (селезенка, лимфьтич. узлы и пр.); таким процессам как системным заболеваниям присваивается название ретикуло-эндоте-лиоз (см.). Острые воспаленияП. (острые гепатиты) относятся наичагце к эксудативным формам, а именно к гнойному воспалению с развитием абсцесов. Наиболее часто развитие гнойников в П. происходит вторично, вследствие распространения инфекционных начал, вызывающих гнойное воспаление, через разветвления воротной вены (пилефлебитические абсцесы), иногда с одновременным тромбофлебитом последней. Они имеют своим источником нагноительные процессы в корнях воротной вены и развиваются гл. обр. вслед за гнойным апендицитом, при дизентерии, особенно амебной, и пр.-Значительно реже очаги гнойного воспаления П. развиваются вследствие переноса сюда инфекционных начал по другим кровеносным путям: по разветвлениям печоночной артерии (напр. в случаях общих септических процессов, язвенного эндокардита и т. п.), печоночной вены, у новорожденных иногда при инфекции пупочной раны по пупочным сосудам. Пилефлебитические абсцесы печени могут достигать весьма крупных размеров и представляются обычно в виде групп гнойников, расположенных по ходу разветвлений в П. воротной вены; часто они сливаются друг с другом [см. отд. таблицу (ст. 543—544), рисунок 2]. Иногда в центре такого гнойника заметен затромбированный гнойным тромбом сосуд. Другим довольно частым путем развития гнойного воспаления П. является система желчных протоков—холан-гитические абсцесы. В этих случаях гнойное воспаление П. имеет своим истсчниксм гнойн. холангит, причем инфекция проникает в желчные пути из желчного пузыря (напр. при желчнокаменной б-ни) или из кишечника (в этом случае кишечной палочке принадлежит часто этиологическое значение в развитии гнойников в П.). Важным благоприятствующим моментом для распространения гнойного воспаления на П. по желчным путям является затруднение в оттоке желчи по желчным протокам. Значительно реже гнойное воспаление развивается в П. лимфогенным путем с окружности (напр. при переходе инфекции с области ворот П. при холециститах и холангитах) или при вторичном нагноении в узлах опухолей и паразитах П. (напр. эхинококке П.). Негнойные воспаления П. встречаются при сепсисе и различных инфекционных б-нях, проявляясь в виде развития б. ч. микроскоп. воспалительных клеточных инфильтратов, чаще всего в междольковой соединительной ткани, гл. обр. по окружности фокусов дегенерации и некроза ткани инфекционно-токсическо-го происхождения. Хронические воспаленияП. принадлежат преимущественно к продуктивным формам воспаления, выражаясь разрастанием межуточной соединительной ткани; как принято думать, они лежат в основе пат.-анат. картины цирозов печени (см.). Воспалительные процессы П. служат весьма частой причиной развития таких же изменений и на серозном покрове ее—перигепатит (см.).-—Т уберкулез П. наичагце прояв- ляется в виде рассеянных по П. милиарных,, иногда и субмилиарных бледносерого цвета бугорков при общем милиарном tbc или как вторичное явление при хрон. tbc легких; в. громадном большинстве случаев одновременно с бугорками в П. определяются и туберкулезные, чаще всего язвенные поражения кишок. Распространение туберк. инфекции на П. происходит чаще всего гематогенным, реже лимфогенным путем. Определяемые иногда лишь микроскопически мельчайшие бугорки pi сполагаются наичаще в междольковых прослойках соединительной ткани, распространяясь в дальнейшем на периферические, а затем и на более центральные отделы печоноч-ных долек. Бугорки в ткани П. часто сливаются друг с другом, подвергаются казеозному перерождению в центре, а иногда фиброзно изменяются. Значительно реже в П. встречаются достигающие иногда весьма крупных размеров солитарные туберкулы. При переходе-бугорков на стенки желчных протоков и дальнейшим распространении по ним туб. изменений в П. наблюдаются рассеянные разнообразной величины и формы фокусы, следующие распространению желчных протоков в виде б.ч. казеозыо распавшихся, иногда желтушно» окрашенных очагов, иногда с наличием в их центре каверн. Последние имеют вид неправильной формы полостей или каналов, окруженных казеозными массами. Кроме того наблюдается развитие в П. и циротических изменений на почве туб. ее поражения. Актиномикоз П. развивается обычно вторично, вследствие перехода процесса с окружающих П. частей, напр. из забрюшин-ной клетчатки, или вследствие переноса, в П. лучистого грибка кровью, чаще через воротную вену. Актиномикотические узлы, единичные или множественные, рассеянные в ткани П., достигают иногда очень крупных размеров. Они имеют желтовато-серый цвет, дряблую консистенцию; строение их губчатое благодаря тому, что они состоят из массы мелких гнойников среди ткани гранулемы. В гное и распаде ткани определяются друзы лучистого грибка. В узлах гранулемы встречаются в большом количестве лейкоциты, макрофаги, богатые липоидными включениями, плазматические клетки, реже гигантские клетки.—При сапе, проказе и чуме в П. иногда встречаются узелки, состоящие из разрастания типичной для данной формы грануляционной ткани. При нек-рых других инфекционных процессах, особенно при тифе, паратифе, в П. встречаются мелкие гранулемы (из-лимфоидных и эпителиоидных элементов), быстро подвергающиеся некротическим изменениям, т.н. «псевдотуберкулы». При лимфогранулематозе наряду с изменениями в лимф, узлах, селезенке и др. органах иногда и в П. встречаются разрастания типичной для этого процесса грануляционной ткани. Из доброкачественных опухолей П. наичаще встречаются кавернозные ангиомы или каверномы, рассматриваемые чаще как врожденные пороки развития сосудистой системы П. (гамартомы). Они то в: одиночку то часто во множественном числе-рассеяны в ткани П., располагаясь нередко под серозным покровом и просвечивая с поверхности в виде различной величины и формы фокусов тёмнокрасного цвета, губчатого-строения, выделяющих с поверхности разреза» темную кровь. В полостях каверном образуются нередко тромбы, подвергающиеся организации, в силу чего они запустевают и замещаются соединительной тканью. А д е н о-м ы встречаются в виде одиночных или множественных узлов, не достигающих б. ч. крупных размеров. Иногда их довольно трудно диференцировать от аденоматозных гиперплазии, возникающих при регенерации печоноч-ной ткани, б. ч. компенсаторного характера, в различных случаях выключения из функции или гибели частей паренхимы органа. От таких гиперплазии аденомы П., представляющие собой окрашенные обычно в бледножелтый цвет узелки, отличаются большей отграничен-ностью от окружающей ткани П., элементы к-рой по окружности аденомы представляются сдавленными, атрофированными. По своему строению аденомы П. состоят из печоноч-ных клеток, обнаруживая неясно ацинозное строение. Крупные, светлые, богатые жировыми включениями клетки таких аденом обнаруживают иногда способность сецернировать желчь. В др. случаях аденомы П. построены из эпителия желчных протоков, имеют трубчатое строение; аденоматозные разрастания выстланы кубическим или цилиндрическим эпителием, образующим иногда сосочки. Кисты П. относятся гл. обр. к порокам развития П. Редко встречаются кистовидные лимфангиомы и дермоидные кисты П. К злокачественным'опухолям П. относятся редко встречающиеся первичные саркомы из круглых, веретенообразных и др. клеток, также ангиосаркомы и геман-гио-энд отели омы, достигающие иногда очень крупных размеров и без резких границ прорастающие ткань П. Вторичные метастатические саркомы П. встречаются значительно чаще и могут иметь различное строение. Особенно крупных размеров достигают метастазы злокачественной меланомы при первичных опухолях этого вида в коже или в глазу. В П. наблюдается развитие или отдельных, достигающих очень крупных размеров, в различной степени пигментированных (иногда почти черных или темнокоричневых) узлов меланомы, или происходит довольно равномерное диффузное прорастание П. тканью новообразования в виде тяжей и инфильтратов, следующих по капилярам и сдавливающих клетки паренхимы.—П ервичныйрак П. встречается редко; в одних случаях в П. находится одиночный, крупный узел опухоли, иногда с более мелкими вторичными узелками по окружности. В других случаях имеются множественные узлы или более диффузная инфильтрация опухолью ткани П. Очень нередко при этом одновременно имеются циротиче-ские изменения П., вследствие чего развитие рака нек-рые ставят в связь с наблюдаемыми при цирозе, иногда весьма резко выраженными регенеративными изменениями П. и очагами узловатой гиперплазии печени [см. отд. табл. (ст. 567—568), рисунок 3]. Макроскопически узлы первичного рака П. характеризуются бледножелтоватым или почти белым цветом, иногда с зеленоватым оттенком. Они обычно довольно дряблой консистенции, пронизаны часто кровоизлияниями и очагами некроза. Первичные раки П. в одних случаях происходят из печоночных клеток (carcinoma he-patocellulare), в других—из эпителия внутри-печоночных желчных ходов (carcinoma cho- langocellulare). В первом случае раки имеют или альвеолярное строение, причем группы довольно крупных эпителиальных клеток опухоли разделены прослойками соединительнотканной стромы, или расположение клеток опухоли имеет более балкообразный характер, Иногда клетки опухоли складываются наподобие розеток, образующих в центре как бы ход, выполненный напоминающей желчь массой. Сами клетки опухоли могут быть весьма полиморфны, часто полигональной формы, довольно разнообразной величины; иногда встречаются очень крупные, даже многоядерные клетки. Раки, происходящие из эпителия желчных ходов, б. ч. имеют строение адено-карциномы; эпителиальные клетки их кубической или цилиндрической формы, расположены местами в несколько рядов. Эта форма первцчного рака П. чаще, чем первая, встречается в комбинации с цирозом П. Первичные раки П. могут давать метастазы преимущественно по кровеносной системе как в самой П., так и вне ее (особенно в легкие, в кости).—В т о р и ч н ы е, метастатические раки встречаются в П. очень часто. Гл. обр. мета-стазируют в П. раки жел.-киш. канала. Наиболее частый путь метастазирования—по системе воротной вены, реже через печоночную артерию или ретроградно через лимф. пути. Иногда наблюдается и прямое врастание в П. рака из соседних органов, гл. обр. из желудка или желчного пузыря. Метастатические раки П. часто встречаются в виде многочисленных, достигающих иногда громадных размеров узлов , иногда с пупкообразным вдавлением в середине (вследствие некроза центральных отделов узлов). Нередко наряду с некротическими изменениями метастатич. раковых узлов П. наблюдаются кровоизлияния, дающие иногда повод к сильному кровотечению в полость брюшины. Распад узлов опухоли часто сопровождается размягчением их и даже образованием кистовидных полостей в центре. В редких случаях в П. встречаются первичные гипернефроидные опухоли, построенные из заблудившихся элементов ткани коры надпочечников. Редко встречаются опу*-холи смешанного строения (из эпителия, хряща и соед. ткани); описаны единичные случаи ЭКТОПИЧ. ХОрИОНЭПИТеЛИОМЫ П. Н. Аничков. Из паразитов П. наиболее часто встречающимся и имеющим наибольшее значение-является эхинококк (см.). Кроме того в П. локализуется ряд трематод—Opisthorchis feline-us (распространен преимущественно в Зап. Сибири в бассейне р. Оби; см. Ошсторхоз)? Clonorchis sinensis (встречается на Дальнем Востоке; см. Клоиорхоз), Fasciola hepatica и Dicrocoelium lanceatum (паразиты П. рогатого скота, иногда .встречающиеся и у человека). П. является далее одним из мест возможной локализации личинки вооруженного (свиного) цепеня—Taenia solium (Cysticercu» cellulosae). Для аскариды П.—обязательный этап миграции личинок, переходящих здесь из воротной системы в систему полой вены. В отдельных случаях в П. могут обнаруживаться и взрослые аскариды, заползшие через-желчные пути из кишечника (см. Аскариды). Описаны случаи обнаружения в П. человека личинок сем. Linguatuiidae (см.). В виде казуистической находки описаны кокцидии. Абс-цес П. может быть вызван дизентерийной амебой (Entamoeba histolytica). VІ. Функциональная диагностика печени. Исследование печоночного б-ного помощью одних физ. методов осмотра, перкуссии и ощупывания—совершенно недостаточно и очень часто не позволяет распознать заболевание П., в частности определить отклонение от нормы многочисленных и сложных функций этого органа и дать представление о его фнкц. состоянии. Из анализа данных физиологии и патологии П. (см. физиология и патология) видно, как трудно в клинике учесть и диферен-цировать работу столь сложно и разнообразно работающего органа. Ясно, что не может ■быть единого метода, к-рый бы дал указания и ответ о состоянии столь сложных функций. Чтобы хоть несколько упростить эту сложную задачу, можно следующим «образом схематизировать печоночные функции. Вся работа П. разделяется на две большие части: внешнюю— желчеотделение и внутреннюю—все остальные хим. процессы, происходящие в П. Особое место занимают расстройства кровообращения печени. Внешняя работа П. О расстройстве функции желчеотделен и я, помимо клин, симптомов, отражающих тканевую желтуху, мы судим в четырех местах: по изменениям свойств мочи, кала, дуоденального содержимого и крови. Аномалии выделения желчи можно уловить во всех этих четырех пунктах и иногда с достаточной точностью. С целью установить фнкц. слабость П. и более рельефно выявить неспособность П. задерживать уробилиноген Фальта (Falta) предложил нагрузку П. посредством дачи натощак 3 г очищенной бычьей желчи (fel tauri depura-tum). Фальта полагает, что прием этой порции бычьей желчи вызывает алиментарную уро-билиногенурию только у печоночных б-ных, а именно более значительная уробилиногену-рия появляется при атрофическом и гипертрофическом цирозе, при сифилитическом и несифилитическом остром гепатите, при гемолитической желтухе и т. д. Уробилиногенурия при этих условиях не наступает при застой-вой П. и у лиц со здоровой П. Проверочные исследования Лепене дали неопределенные результаты, скептически высказывается и Рец-лаф (Retzlaff); Шюц (Schutz) считает возможным заменить бычью желчь 45 см310—15%-но-го спиртового раствора хлорофила, т. к. хло-рофил обладает пирроловым ядром, сходным по своему строению с гематином, и в кишечнике распадается на сходные с уробилиноге-ном тела. Через 4—12 часов после приема хлорофила наступает положительная уробили-ногеновая проба будто бы только при пора-•жениях П., при отравлении алкоголем, после продолжительного хлороформного наркоза. Если бы эти данные подтвердились, то эту алиментарную уробилиногенурию можно было бы рассматривать как самую чувствительную и лучшую пробу для определения фнкц. способности П. Изменение свойств мочи. Нахождение билирубина в моче дает указание уже на такую степень желтухи, к-рая гораздо раньше обнаруживается в крови и тканях. Благодаря количественному определению билирубина в сыворотке крови выяснилось в наст. -время отношение между билирубинемией, тка-■невой желтухой и билирубинурисй. Т. к. в дарови раньше, чем во всех других органах, ска- зывается нарушение билирубинового обмена в виде повышения уровня билирубина, то ясно, что прежде всего о появлении желтухи мы судим по билирубинемии. Оказалось, что для появления тканевой желтухи, т. е. видимой окраски кожи, количество билирубина должно достигать известной концентрации; последняя должна быть еще больше, чтобы билирубин появился в моче. Отсюда следует, что появление билирубина в моче указывает уже на значительное уклонение от нормы в желчеотделительной функции Л. Поэтому в фнкц. диагностике П. придают большее значение другому пигменту—уробилиногену. Уробилиноген является, как его называют, пигментом больной П. Большинство авторов полагает, что билирубин, излившийся в кишечник с желчью, под влиянием бактерий кишечника переходит в уробилиноген и в значительной своей части всасывается в кровь и задерживается П. Незначительное количество уробилина и уробилиногена, находимое в моче здоровых, попадает в большой круг кровообращения не портальным путем или пропускается печенью. Появление большого количества уробилиногена в моче определенно указывает на нарушение функции П., т. к. при нормальных условиях печоночные клетки захватывают всосавшийся из кишечника уробилиноген, отчасти используют его быть может для построения красящего вещества крови , отчасти выделяют его обратно в кишечник как таковой или превратив снова в билирубин. Если признать, что образование уробилиногена возможно и вне кишечника в тканях (гистиогенн'ое), то поступление его в кишечник может происходить и из П..и из крови (Bra 16 et Garban). Во всяком случае экспериментальное исследование на собаках с Экков-ской фистулой, собаках, отравленных фосфором и лишенных углеводов, показывает, что именно П. является главным регулятором круговорота уробилина. Так. обр. уробилинурия является ранним признаком печоночной недостаточности. Клин, наблюдения ежедневно подтверждают, что уробилин является очень тонким реактивом на всевозможные изменения П., и повидимому при поражениях П. раньше всех других функций ее страдает функция задержки уробилиногена. Адлер (Adler) обратил внимание на постоянное отношение при нормальной П. между уробилином мочи и уробилином кала (1:10 до 1:30). Если мы во всяком случае уробилинурии не можем говорить о самостоятельной болезни П., то несомненно всегда при этом можем предполагать пат. изменение ее (напр. малярия и др. инфекции). Желчные кислоты. В последнее время кроме пигментов (билирубина и уробилина) обращают внимание на содержание в моче желчных к-т, к-рые являются специфическим продуктом секреторной работы П. Целый ряд авторов (Gilbert, H. Muller) указывает на возможность существования т. н. диссоциированной желтухи, т. е. на диссоциацию задержки различных составных частей желчи; так, предполагают, что задержка желчных пигментов происходит не всегда параллельно задержке желчных к-т. Напр. при т. н. катаральной желтухе (острый гепатит) задержка выделения желчных к-т наблюдается в течение более долгого времени, чем задержка выделения желчных пигментов. При Лаеннековском цирозе, новообразованиях П. наблюдалась такая же «77 диссоциация. Впрочем существование диссоциированной желтухи считается другими авторами недоказанным. Соответствующие наблюдения по их мнению объясняются тем, что применявшиеся методы определения желчных к-т очень неточны. Нахождение желчных к-т в моче определенно говорит за поражение П. Мюллер (Ми Пег) считает появление желчных к-т в моче ранним признаком нарушения работы П., подобно тому, как альбуминурия указывает на поражение почек. Желчные к-ты резко понижают поверхностное натяжение, причем они оказывают еще влияние в разведении 1 : 40 000 (Mtiller). Поверхностное натяжение мочи (как показали Bechhold и Reiner) зависит от растворенных в моче коллоидов и семиколлоидов. Т. к. количество коллоидов, выделяемых с нормальной мочой, пропорционально количеству выделяемых кристаллоидов (Lichtwitz), то после доведения мочи до определенного уд. веса'поверхностное натяжение нормальной мочи б. или м. постоянно. Для определения поверхностного натяжения берется свежая моча кислой реакции при определенной температуре (15—18°) после доведения ее удельного веса до 1,010. Определение поверхностного натяжения производится капельным методом при помощи •сталагмометра Траубе. Проба Гея (Hay) с серным цветом для определения желчных кислот ъ моче оказалась менее чувствительной, но более простой по технике. Она состоит в следующем. Свежевыпущенная, тщательно профильтрованная моча наливается в небольшой конический стакан и на ее поверхность осторожно насыпается порошок серного цвета, хорошо высушенный и обезжиренный. От присутствия в моче желчных кислот, как выше сказано, понижается поверхностное натяжение, и намокшая сера мало-по-малу падает на дно сосуда. Определение в моче уробилина и желчных к-т может служить указанием на фнкц. состояние П. Даже в тех случаях, когда б-ной не имеет желтухи, симптомы со стороны П. слабо выражены и физ. исследование дает отрицательный результат, даже тогда при наличии в моче уробилина и желчных к-т или одного уробилина можно утверждать с уверенностью, что П. поражена. Этими методами можно открыть поражение П. при различных инфекциях и интоксикациях. Напр. •если неясно происхождение асцита (туб. перитонит или цироз), то на основании одного только факта содержания в моче уробилина и •желчных к-т можно утверждать, что в этом пат. процессе участвует П. Исследование кала имеет гораздо меньшее значение, чем анализ мочи, для фнкц. диагностики П. При небольших задержках ■желчи, к-рые наичаще встречаются при б-нях П., заметного изменения окраски кала может и не быть. С введением дуоденального зонда, дающего возможность добывать желчь у са-тиого ее источника, интерес.к исследованию кала при печеночных заболеваниях как-будто значительно упал. Однако ахолический стул вследствие отсутствия в кале уробилиногена дает определенное указание на механическую желтуху с полным закрытием d. choledocni. "Наоборот, чрезмерно окрашенные, богатые уробилиногеном испражнения наблюдаются при гемолитической желтухе. Особенное значение копрологические данные приобретают в отношении определения усвоения жиров. Желчь эмульгирует жиры и, если она сама и не обладает способностью их расщеплять, то она активирует эту способность в поджелудочном соке. Изучение стеатореи приобретает диагностический и прогностический интерес при нарушениях функции желчеотделения. Гипостеатолиз является одним из важных признаков во всем печоночном симптомоком-. плексе, тем более, что детальное исследование кала позволяет диференцировать печоноч-ную стеаторею от панкреатической (см. Под-о/селудочная железа). Исследование дуодена л ьно го содержимого. Несмотря на то, что путем зондирования duodeni мы не получаем чистого секрета П. (дуоденальное содержимое содержит соки поджелудочный, желудочный и дуоденальный), все же метод этот дает очень много для диагностики и лечения б-ней П. и в особенности желчного пузыря (см. Дуоденальный зонд). Колориметрическое исследование пигментов и холестерина, определение желчных к-т позволяет в иных случаях говорить о той или иной форме желтухи (напр. понижение билирубина на высоте заболевания при острых гепатитах, увеличение билирубина при гемолитической желтухе, отсутствие пигментов при полной закупорке протока и пр.). Интересным способом являются пробы на выделение чужеродных тел, преимущественно различных красок. Нет сомнения в том, что красочные пробы являются недостаточно тонким методом фнкц. диагностики печени. Экспериментальна уже Бюркер (Biirker) доказал переход в желчь индигокармина, а Брауер (Вгаиег)—метиленовой синьки. Первые опыты применения красящих веществ для определения фнкц. способности П. были произведены франц. авторами (Chauffard, Castaigne): на основании колебания в выделении в моче метиленовой синьки после ее подкожного впрыскивания они пытались судить о состоянии П. Более надежными оказались те методы, при помощи к-рых непосредственно определяется выделение красящих веществ с желчью. Американские работы (Abel, Rowntree) показали, что после впрыскивания под кожу тетрахлор-фенолфталеина эта краска нормальной П. задерживается и выделяется в кишечник, в то время как моча остается бесцветной. При заболевании П. краска отчасти переходит в мочу. а количество поступающей в кишечник краски уменьшается. Количество краски в стуле, определяемое колориметрически, позволяет следить за степенью поражения П. Интересно. что в наст, время с введением дуоденального зонда можно наблюдать выделение краски из самой П. (хромохолескопия). Розенталь (Ro-senthal) применял 2%-ный раствор метиленовой синьки в количестве 5 см3 под кожу, причем в случае даже небольших изменений П. замечалось ускорение выделения краски, которая в нормальных случаях появлялась через 60—70 мин. Однако работы Саксля, Шерф (Saxl, Scheri) и Н. С. Смирнова поколебали значение этого метода, т. к. оказалось, что ме-тиленовая синька раньше выделяется желудком, чем П. (уже через 3—30 м.). Поэтому ряд авторов начал работать с индигокармином к-рый не выделяется желудком. Краска ле была испытана с успехом многими (Смиг.00 г Лепене, Hesse, Werner, Hatiegan и дге и и к ры эти отметили замедленное выде. на свео-ски при нек-рых заболеваниях пенению; П. обратное тому, что наблюдалось с метиленовой синькой. Такие неодинаковые результаты при пользовании различными красками не находят пока удовлетворительного объяснения. Методика исследования с индигокармином состоит в следующем. После того как введен зонд и установился постоянный ток чистого дуоденального сока, впрыскивают в вену 2 еж3 1%-ного раствора индигокармина (у детей можно применить внутримышечное введение 0,2 г индигокармина в 5 ом3 физиологич. раствора; и желчь собирается в пятиминутных порциях, пока не получается зеленое окрашивание. По данным Лепене и клиники Кон-чаловского оно появлялось через 15—45 мин. после инъекции. Т. о. реакция считается отрицательной при появлении окрашивания в течение первых 45 минут. Здоровые дети выделяют индиго через 25—30 минут (Bossert)", запаздывание указывает на нарушение функции П. Вместо индигокармина можно ввести подкожно 3 см3 2%-ной метиленовой синьки и искать ее в 5-минутных порциях желчи (макроскопически и химически). В норме синее окрашивание желчи появляется минут через 40—60, тогда как при нарушениях функции печени окраска появляется уже через 10 — 40 минут (Bossert). Параллельно с индигокармином можно произвести исследование на альбуминохолию, т. е. определение белка в желчи по Рауе (Raue). В нормальном дуоденальном соке коагулирующие белковые тела в значительном количестве не содержатся. В патологических случаях эти белки появляются повидимому или как воспалительный эксудат (ангиохоли-ты) или путем проникновения белковых веществ через измененные печоночные клетки в желчные ходы (сальварсанная желтуха, гепатиты). Для того чтобы сделать окончательное заключение о диагностической и прогностической ценности красочных проб, требуются еще дополнительные исследования. Благодаря своей простоте они могут представлять интерес для практического врача. Исследование крови для определения уклонений в деятельности П. приобретает за последнее время особенное значение. Не подлежит сомнению, что диагностическая ценность нахождения повышенного содержания билирубина в сыворотке крови особенно велика. Известно, что при желтухах билирубин появляется в сыворотке относительно скоро, но он связывается белками крови, так что количество его должно достигнуть определенных границ, чтобы окрасить кожу и слизистые; еще выше должен подняться уровень билирубина в крови для того, чтобы появились желчные пигменты в моче. Т.о. исследование крови открывает желтуху раньше, чем осмотр б-ного и анализ мочи. Далее простым осмотром трудно установить степень задержки желчи, что весьма ценно, особенно для суждения о нарастании или ослаблении желтухи. Одинаковая на-глаз окраска сыворотки крови наблюдается при самых различных количествах в ней билирубина. Интересно, что билирубин обнаруживается в сыворотке при различных лихорадочных состояниях, причем появление его соответствует не высоте t°, а силе инфекции. При РУ& остаточной сердечной деятельности в сыво- VmKJKe обнаруживается увеличение врем^гт. (застойная П.), с улучшением кр> •невои же, ои-ово- i он исчезает (аналогично застойной альбуминурии). Подробности о билирубине-мии^-см. Билирубинемия, Диазореакции—в-крови, и Желтуха. Менее определенные результаты дает определение в сыворотке холестерина, уробилина и желчных к-т. В виду огромного влияния П. на процессы кроветворения и свертывания крови, ее участия в образовании фибриногена, киназы, антитромбина, имеют значение все методы, учитывающие эти процессы: скорость свертывания крови, время кровотечения, количество фибриногена, ретрактиль -ность сгустка, тромбоцитоз, симптом Румпель-Лееде и пр. Наконец исследованием капли крови в ультрамикроскопе путем наблюдения гемоконий (блестящих мельчайших капелек жира) можно судить о нарушении желче-отделительной функции, т. к. отсутствие поступления желчи в кишечник влечет за собой почти полное исчезновение гемоконий из крови, чего не наблюдается при нарушении функции поджелудочной железы. Внутренняя работа П. Исследование углеводного обмена. Из всех внутренних функций П. наиболее важной: является ее гликогенная функция. Но накопление гликогена П. и регуляция ею кровяного сахара имеет известный предел. Достаточно принять даже здоровому человеку 300 г-глюкозы, чтобы у него появилась гипергликемия и гликозурия. Граница этого усвоения разумеется понижается при больной П. Отсюда явилась мысль прибегать к провокационной гликозурии для испытания функций П. Больному дают глюкозу и ищут ее в моче, устанавливая ее количество и время появления. Метод этот, предложенный впервые Кольратом (Kohlrath), рассматривался им, как указывающий на расстройство воротного кровообращения: именно он предполагал, что гликозурия развивалась тогда, когда кровь'воротной вены отклонялась от своего нормального течения и проходила по колятералям. В наст, время не-подлежит сомнению, что эта алиментарная гликозурия указывает на поражение самых клеток П., именно на неспособность их фиксировать глюкозу. Для испытания берут глюкозу, левулезу, галактозу. Новейшие клин. наблюдения и многочисленные экспериментальные исследования (с Экковскими фистулами, при отравлении фосфором и на изолированной печени) показали, что П. в значительной степени регулирует содержание в крови сахара; поэтому в наст, время приобретает* значение при даче внутрь сахара определение' его не только в моче, но и в крови; помимо* того важно в связи с гликозурией наблюдать и колебание кривой изменений кровяного сахара. Новейшие работы показывают, что достаточно и малых доз декстрозы (до 20 г), чтобы вызвать гипергликемию. Интересно, что-после дачи небольшой порции глюкозы новая порция, даже большая, уже не поднимает кровяного сахара; этого явления не наблюдается у диабетиков, наоборот,у них после второй порции декстрозы подъем сахарной кривой выражен еще резче (М. П. Кончалов-ский). По отношению к здоровым необходимо-принять, что первая дача глюкозы так изменяет функцию клеток П., что их деятельность. при позднейшей нагрузке углеводами усиливается и активируется в смысле фиксации гликогена. Многочисленные пробы с различными сахарами (глюкозой, левулезой и галактозой) показали, что П. в иных случаях мед- 582: ленно принимает сахар, а в других утрачивает способность фиксировать гликоген, причем эта гликогенная функция повидимому нарушается там, где поражается сама паренхима органа (при диффузных процессах). Можно думать, что пробы эти, если и не дают полного представления о гликогенной функции П., то во всяком случае отражают нарушение пе-чоночной регуляции в отношении содержания кровяного сахара и этим дают более глубокое представление о функции П., чем обычные провокационные гликозурии. У детей (в особенности у детей раннего возраста) толерантность по отношению к сахару относительно выше, чем у взрослого; так, гликозурия наступает у ребенка только при введении 6— 7 г глюкозы на 1 кг веса, в то время как для взрослого достаточно 3—4 г (Evoli, Nobe-court, Terrien). Исследование белкового обме-н а. Пробы для исследования белкового обмена у печоночных б-ных, а именно определение мочевины, аммиака, аминокислот, креатина, креатинина до сих пор не дали таких результатов , к-рые могли бы иметь диагностическую ценность, точно так же, как и определение фибриногена в крови (по мнению нек-рых авторов П. можно рассматривать как орган, в к-ром образуется фибриноген). Известно, что П. играет преобладающую роль в образовании мочевины. Однако понижение выделения мочевины не дает права говорить о недостаточной функции П. При поражении П. полипептиды, всосанные кишечником, нормально не распадаются, а остаются в промежуточных стадиях без окончательного превращения в мочевину; тогда они появляются в моче в виде аминокислот и аммиака. Больше значения придают установлению отношения между азотом мочевины и общим азотом в моче (азоту-рическое отношение). Это отношение понижается в тех случаях, когда расщепление белков несовершенно; оно может служить показателем недостаточности П. Майар (Maillard), а затем Ланценберг (Lanzenberg) предложили устанавливать отношение не только между азотом мочевины и общим азотом, но и аммиачного азота к азоту мочевины (коеф. мочевино-образовательной недостаточности). Но на основании недавних работ Неша и Бенедикта (Nash, Benedict) известно, что находящийся в моче аммиак происходит не из крови, он образуется в самих почках для понижения ацидоза, столь частого у печоночных б-ных. Определение аммиака мочи поэтому должно быть коррегировано, принимая во внимание рН мочи, т. е. ионную кислотность. С этой поправкой указанный мочевинообразовательный коеф. приобретает бблыпую ценность.—Клиника обращала также внимание на отношение мочевины к общему азоту в сыворотке крови (азоту ри-ческий коеф. сыворотки). Этот коеф. понижается при недостаточности П. (между тем, как'он повышается у нефритиков) вследствие неполного расщепления белков до мочевины. Правда, он изменяется только при тяжелых страданиях печени. Броден (Brodin) предложил следующее изменение вычисления: вместо того, чтобы делить азот мочевины на общий азот (для установления отношения), он вычитает азот мочевины из общего азота и получает цифру остаточного азота, увеличивающуюся при недостаточности П. Недостаточное расщепление белков до мочевины может обнаружить- ся в моче появлением одного из признаков этого неполного распада, а именно аминокислот. Поэтому интересно определение этой амино-ацидурии и установление отношения аминокислот к общему азоту, особенно после их предварительного введения. Эта провокационная аминоацидурическая проба (Labbe и Bith) показывает повышение указанного отношения. у печоночных б-ных. П р о т е о и е к с и ч е с к а я ф у н к ц и я П, (гемоклазический криз). В нормальном состоянии во время переваривания белковой пищи еще не вполне распавшиеся белковые вещества проходят через слизистую кишечника и проникают в воротное кровообращение.. Нормальная П. задерживает эти вещества. Наоборот, если П. поражена, они могут пройти в общий круг кровообращения и как гетерогенные белки вызвать гемоклазический шок,-подобный тому, какой получается при внутривенном введении пептона. Эта специальная функция П. стала известна в 1920 г. после работы Видаля, Абрами, Янковеско (Widal, Ab-rami, Iancovesco), которые ее назвали про-теопексической функцией. Проба заключается: в следующем. Субъекту, после исследования: крови натощак, дают быстро выпить 200 г молока и повторяют исследование крови каждые двадцать минут. Если функция П. недостаточна, то появляется гемоклазический криз, нередко в первый же час: он характеризуется уменьшением числа белых шариков со сдвигом в сторону лимфоцитоза (в противоположность нормальному пищеварительному лейкоцитозу), понижением кровяного давления, повышением свертываемости крови, уменьшением рефрактометрического показателя. В наст, время проба эта уже получила достаточную проверку во многих клиниках и не приобрела того практического значения, к-рое ей приписывали франц. авторы, так как оказалась весьма ненадежной. В отношении маленьких детей следует подчеркнуть, что у детей раннего возраста лейкопеническая фаза после приема пищи (даже грудного, а не чужеродного молока) является обычной и нормальной; лейкопения и лейкоцитоз в течение всего периода пищеварения, а также и в период голода сменяют друг друга с определенной последовательностью под влияние: г автономной нервной системы, и связь с пищей здесь следует отвергнуть. Т. о. несмотря на мнение некоторых авторов, что П. все же играет роль в механизме лейкопении после приема молока, надо признать, что исследование протеопексической функции печени при помощи криза Видаля (Widal) для ребенка неприменимо. П. и водный обмен. Не подлежит никакому сомнению, что П., являющаяся огромным резервуаром крови и обладающая специальным, напоминающим сфинктер, мышечным механизмом в печоночных венах, имеет регулирующее влияние на обмен воды в организме. Нередко у печоночных б-ных мы можем наблюдать колебания диуреза: анизурию— неравномерный диурез по дням, никтурию— преобладание ночного диуреза над дневным, опсиурию—запоздание пищевого диуреза, при фракционном собирании мочи, разжижение крови и падение в ней ЫЬ после приема 1 500 г воды и пр.—О тношение печени к кроветворению. Влияние П. на свертываемость крови не подлежит сомнению; П. повидимому является главным местом образования фибриногена. Уипл и Гурвич (Whipp-1е и Hurwitz) сообщают на основании своих клин, наблюдений об уменьшении фибриногена у печоночных б-ных. Однако в виду противоречивых данных со стороны других авторов пробу на фибриноген нельзя считать надежной фнкц. пробой П. У нек-рых печоночных б-ных можно констатировать изменение времени кровотечения, уменьшение кровяных пластинок, непрочность кровяного сгустка и прочее. Из краткого обзора фнкц. проб П. следует сделать тот вывод, что нет и не может быть единого простого метода, к-рый дал бы клинике определенное указание на фнкц. недостаточность этого сложного органа. Само клин, понятие недостаточности еще до наст, времени для П. не представляется рельефно определившимся. Правда, мы знаем грозную картину холемии с тяжелыми токсическими явлениями при тяжелой желтухе и острой желтой атрофии печени, но современная клиника еще только намечает неясные образы неполных выпадений печоночных функций в виде «гепа-тизма», малой недостаточности П. и пр.—Для детского возраста все методы фнкц. исследования печени следует в общем считать несовершенными; они часто недостаточно точны, в руках различных исследователей дают различные результаты, цифры колеблются в довольно широких пределах, а исследуется обычно не функциональная способность всей печени в целом, а только одна какая-нибудь сторона ее работы. Поэтому следует к выводам исследования относиться сдержанно и стараться производить повторные исследования и в отношении различных сторон деятельности печени. М. Кончаловский. VІI. Хирургические заболевания печени. ПоврежденияП. бывают закрытые и открытые. Открытые ранения П. вызываются холодным и огнестрельным оружием, а также заостренными предметами, как колья, рога животных и т. д. Подкожные повреждения получаются в результате 1) внезапного прямого удара в области П., 2) тия П. между твердыми предметами (переезд экипажем, сдавление вагонами и т. п.), 3) par contrecoup при. падении с высоты на голову, на колени, на седалище. При падении со значительной высоты на ноги П. может оторваться от удерживающих ее связок (lig. susp. и со-гопаг.).П. повреждается чаще др. паренхиматозных органов. По данным Элиасона (Elia-son) на 315 случаев повреждений паренхиматозных органов П. была повреждена в 189 ел. По Эдлеру (Edler) на 176 разрывов почек, селезенки и поджелудочной железы приходится 189 случаев разрывов П. По Гейлю (Geill) из 494 случаев разрывов внутренних органов на основании данных Венского суд.-мед. ин-та за время с 1878 по 1897 г. приходится: на печень—59,9%, легкие—42,3%, селезенку— <3%, почки—21,5%, сердце—18,2%, кишечник— 11,1%, желудок—7,1%, мочевой пузырь—4,4%, поджелудочную железу—-4,4%. Правая доля повреждается значительно чаще левой (по Керу в 6 раз чаще). У Теле (Thole) на 182 повреждения правой доли приходилось только 34 повреждения левой доли. Выпуклая поверхность поражается вдвое чаще, чем нижняя (по Теле 75 : 48 для правой доли и 12 : 3 для левой). Чаще встречаются сагиталь-ные разрывы (по Гейлю' на 122 случая—79 са-гитальных разрывов). Кроме сагитальных наблюдаются вертикальные и поперечные разрывы П. Далее встречаются или частично связанные или вполне отделенные отрывы кусков П. разнообразной величины. Разрывы бывают одиночные и множественные. Повреждается чаще только одна П., но бывает, что повреждение П. осложняется разрывом и др. органов брюшной и грудной полостей. Предрасполагающими к разрыву П. моментами являются помимо больших размеров органа 1) его гист. строение и топография; 2) увеличение П. во время пищеварения; 3) пат. положение (опущение в связи с эксудативным плевритом или эмфиземой легких); 4) пат. изменения ткани П. в связи с инфекционными заболеваниями, жировым перерождением у потаторов и кахектиков, амилоидом, tbc, малярией, сифилисом и др. С пат.-анат. точки зрения подкожные повреждения П. делятся на: 1) разрывы печоночной паренхимы (в одном или нескольких местах) с надрывами капсулы; 2) отделение капсулы от ткани П. с образованием субкапсулярной гематомы; 3) внутренние размозжения и кровоизлияния в ткань П. (апоплексия) с образованием кровяных полостей и кист, нередко нагнаивающихся. Клиническая картина подкожных разрывов П. в первые часы повреждения характерных особенностей не имеет и ничем не отличается от картины повреждения других органов брюшной полости. В редких случаях признаки разрыва П. совершенно отсутствуют или выражены слабо. Общая картина характеризуется шоком с бледностью покровов, слабым пульсом и поверхностным дыханием. При затяжной (свыше 6 час.) форме шока необходимо иметь в виду внутреннее кровотечение или перитонит. Наряду с частым (до 150) пульсом очень слабого наполнения иногда наблюдается и замедленный пульс (при разрыве печоночной ткани—Финстерер) в зависимости от всасывания желчных к-т. Температура падает до 36,5—36° и даже до 34° (Теле). Из других симптомов закрытого повреждения П. отмечается болезненное напряжение мускулатуры передней брюшной стенки. Иногда этот defense носит разлитой характер, но особенно выражен в подложечной или подреберной областях. Нередко имеет место иррадиация боли в правое плечо или лопатку. Перкуторно определяется тупость соответственно распространению внутреннего кровоизлияния. При разрыве печени кровь обыкновенно скопляется в правой fossa iliaca, в то время как кровоизлияние селезенки опускается до малого таза (Malgaigne, Terrier). Kep этому моменту не придает большого практического значения, Лежар же (Lejars) ставит показания к вмешательству в зависимости также и от «тупости правой подвздошной впадины, указывающей на излившуюся кровь». Кренлейн (Kronlein) подчеркивает значение для диагноза притупления в боковых и нижних частях живота. Иногда (в 21%) наблюдается желтуха, обычно спустя 4—5 дней после повреждения. Рвота желчными массами не является характерной для повреждения только П., так как этот симптом чаще наблюдается при разрывах жел.-киш. тракта. Кровавый стул как ранний симптом наблюдается чрезвычайно редко. В моче иногда находят сахар, желчные пигменты, но н эти признаки не являются специфическими для разрывов П. Перитонеальное раздражение, метеоризм, рвота являются или вторичными, уже поздними признаками повреждения П., если же они выявляются рано, в первые 2—4 часа после травмы; то необходимо думать о сочетанном разрыве П. и полых органов. Кашель, иногда очень мучительный, и затрудненное дыхание вызываются или реф-лекторно со стороны печени или связочного ее аппарата, либо же стоят в связи с одновременным переломом ребер и повреждением диафрагмы, плевры и легких. Открытые пов р ежде н и я П. не представляют затруднений в смысле распознавания. Теле различает колотые и огнестрельные повреждения П. И те и другие могут быть простыми либо осложненными как инфекцией, так и ранением др. органов. Инфекция может исходить из раневого канала или проникать в П. впоследствии в связи с повреждением полых органов. Направление и величина раневого канала бывают различными, причем для многих хирургов решающим показанием к операции считалось выпадение наружу сальника или кишечной петли. Следует подчеркнуть настоятельную необходимость обязательного расширения раневого канала до пристеночной брюшины в случаях ранения живота, т. к. сплошь и рядом сальник, выпадая, застревает в раневом канале, не показываясь наружу. Кровотечение из П. при проникающих ранениях бывает очень обильным и в большинстве случаев внутренним. Надо помнить, что профузное кровотечение мсжет исходить и из сосудов передней брюшной стенки. Травматический шок имеет почти всегда место при открытых повреждениях П., причем наряду с рефлекторным моментом в его происхождении играет роль и кровопотеря. Лежар в случаях колотого ранения с узким каналом, ранения револьверной пулей или осколком, при хорошем пульсе, умеренной болезненности и нерезко выраженной тупости рекомендует выжидательный образ действия, что вряд ли является правильным. В виду необходимости предотвращения инфекции и во избежание последовательных и непосредственно связанных с ранением П. осложнений необходимо в каждом случае расширять раневой канал и действовать в дальнейшем в зависимости от характера ранения. Огнестрельные ранения бывают сквозными и слепыми. Вмешательство при них имеет целью не удаление пули или осколка, а исключительно гемостаз или зашивание сопутствующего повреждения полых органов. Если во время операции удаление пули является приемом несложным, ее удаляют, в противном же случае ограничиваются мероприятиями только неотложного характера. Ножевые и пулевые ранения П. чаще всего происходят через переднюю брюшную стенку, затем через боковые стенки живота и в редких случаях через заднюю поверхность грудной клетки. По статистике Джордано (Giordano) от 1922 года на 257 случаев повреждений печени приходится: 138 резано-колотых ранений со смертностью 20,29%, 70 огнестрельных ран со смертностью 44,28%, 49 разрывов со смертностью 48,97%. По данным Теле (1910) на 752 повреждения П. приходится: 232 колотых раны с 72 ел. смерти, 200 огнестрельных ран с 98 ел. смерти, 260 разрывов с 160 ел. смерти. Т. о. наибольшую смертность дают подкожные разрывы и огнестрельные повреждения П. Наиболее благоприятны в смысле предсказания резаные ранения. Кардинальными признаками, показую-щими оперативное вмешательство, служат гл. обр. признаки внутренних кровотечений и пе-ритонеальные явления. Чем раньше предпринята операция, тем лучше предсказание quoad vitam. Операция должна заключаться в получении быстрого и широкого доступа к П., особенно к области ранения, в осмотре расположенных по соседству органов с целью исключения комбинированного ранения и в остановке кровотечения. Остановка кровотечения производится или наложением шва, или тампонадой марлей, или сальником (свободные тампонады или на ножке). В дальнейшем в зависимости от характера ранения или зашивают брюшную полость наглухо или же оставляют тампоны. На брюшную стенку рекомендуется накладывать тщательный шов во избежание расхождения послеоперационной раны. Во время операции и после нее производится вливание физиол. раствора, а за последнее время с успехом применяется обратное переливание излившейся в брюшную полость крови, равно как и переливание от подходящих доноров. Из осложнений в послеоперационном периоде наблюдаются последовательные кровотечения, перитонит, пневмония, тромбоз, эмболия, поддиафрагмальный и пе-чоночный абсцесы, расхождение брюшной раны с выпадением внутренностей. Абсцесы печени (abscessus hepatis, hepatitis suppurativa). Одним из кардинальных симптомов абсцесов П. является нагноите льная лихорадка, к-рая однако далеко не всегда является характерной; кривая t° очень изменчива, и в случаях т. н. коляпеной t° лихорадка обыкновенно отсутствует. Типичной надо считать интермитирующую лихорадку с высокими сопровождающимися знобом подъемами и последующими резкими падениями t°. По Маттесу (1924) лихорадка может носить удивительно правильный характер, напр. характер quotidiana при малярии; при продолжительном существовании абсцесов лихорадка может и вовсе отсутствовать. Еледножел-тая окраска кожи, пепельный цвет лица с субиктерической окраской склер, прогрессирующее исхудание, малый и недостаточно напряженный пульс дополняют картину заболевания. В крови—лейкопения (в еду чае чистой дизентерийной инфекции) или гиперлейкоцитоз со сдвигом влево (при комбинированной амебной и гноеродной инфекции). Из местных проявлений заболевания необходимо отметить увеличение П., причем направление увеличения зависит от локализации нарыва. Чаще всего увеличивается правая доля П. Нарывы располагаются или на выпуклой поверхности (80%), повышая верхнюю границу ее, сдавливая легкое и вызывая явления сим-пат. плеврита с соответствующими клин, признаками, или же распространяются вниз, доходя в редких случаях до малого таза. Область П. при нарывах болезненна. Отмечаются боли, иррадиирующие в правое плечо и лопатку, туловище наклонено в большинстве случаев вправо, в связи с чем изменяется и походка таких б-ных, на что указывает Ром-берг (Romberg). Напряжение мышц брюшной стенки постоянно при множественных нарывах П., при одиночных же—в зависимости от расположения на передне-выпуклой и нижней поверхностях. Боли усиливаются в связи с перигепатитом, к-рый иногда сопровождается шумом трения в области П. Вспомогательным признаком для распознавания абсцеса П. является высокое стояние и неподвижность правого купола диафрагмы, определяемые рентгеноскопией. Желтуха является относительно редким симптомом при нарывах П. Вызывается она или сопутствующим холангитом или сдавленней желчных путей одиночным печоноч-ным абсцесом. Диференцировать абсцес приходится, особенно при хрон. его течении, с эхинококком, распадающейся гуммой, новообразованием, с билиозной пневмонией, с па-ранефритическим абсцесом и даже с нарывами передней брюшной стенки. Иногда даже гнойные поражения в малом тазу создают картину, типичную для абсцесов П.; энергично предпринятое соответствующее лечение быстро выявляет пат. основу заболевания. По течению различаются острые, подострые и хронич. нарывы П. По наблюдениям А. И. Окиншевича большинство б-ных дает картину подострого течения. Как было уже указано, клин, картина абсцеса П. сопровождается целым рядом атипических проявлений. Справедливо говорит Фонтан (Fontan): «распознать нарыв труднее, чем вскрыть его». Но все же при учете особенностей течения заболевания, основываясь на тщательно собранном анамнезе и выделяя вторичные признаки от основного страдания, можно своевременно распознать абсцес П. Наряду с этим решающую роль играет пробный прокол. Пункцию следует производить между передней- и задней подмышечными линиями, в границах печоночной тупости. Прокола через переднюю брюшную стенку нужно избегать в виду возможности поранения кишки, желудка, желчного пузыря и сосудов. Нордман (Nordmann, 1925) считает пробную пункцию через брюшную стенку ошибочным приемом (Kunstfehler). Пунктируя, не нужно забывать топографических особенностей места прокола в связи с наличием вторичного плеврита и др. сопутствующих аб-сцесу П. воспалительных и гнойного процессов в соседних органах. Продвигая иглу на соответствующую глубину, удается, минуя скопления серозных выпотов плевры, проникнуть в полость гнойника П. Пользуются обыкновенно 10-граммовым шприцем с иглой в 10—15 см. Когда гнойник обнаружен (при дизентерийных нарывах получается характерный шоколадный гной, иногда совершенно не содержащий ни амеб ни микробов), тогда ставится вопрос об его оперативном вскрытии, особенно, если он одиночный. При множественных абсцесах хирургическое пособие редко дает успех. Из способов оперативного вскрытия нарыва П. заслуживает внимания трансплевральный способ с иссечением ребер в пределах VІI—X (в зависимости от локализации гнойника) и последующим обшиванием реберной плевры и диафрагмы. В пределах обшитого пространства вскрывается плевра, и П. (если она не сращена с диафрагмой) отграничивается тампонадой и вскрывается в области гнойника ножом или термокаутером. Полость гнойника тампонируется и дренируется. Нек-рые авторы советуют вливать в полость гнойника, . если последний содержит амебы, раствор хинина или эметина. Трансплевральный способ применим лишь в случае гнойников, расположенных на выпуклой поверхности П. При расположении гнойников на передней и нижней поверхностях рекомендуется чревосечение с применением продольных или косых разрезов брюшной стенки. В наст, время принято оперировать эти нарывы в один момент с тщательным отграничением свободной брюшной полости тампонами. Редко возможна операция в два приема с наложением печоночно-брюшинных швов для получения сращений в окружности места вскрытия нарыва. Внепле-вральный метод Ланнелонга (Lannelongue) не получил широкого применения, но все же может быть рекомендован в нек-рых случаях множественных гнойников П. При нарывах амебного происхождения применяется с успехом в качестве дополнительного мероприятия введение эметина под кожу (2%-ный раствор), внутримышечно или через прямую кишку. Дозировка колеблется от 0,05 до 0,1 солянокислого эметина. Всего вводится до 0,37 г эметина (Лепене). Кроме эметина назначаются еще иатрен (в клизмах или внутрь), стовар-сол и спироцид (также внутрь). Послеоперационные осложнения наблюдаются: 1) со стороны П. (поддиафрагмальные нарывы, кровотечения, истечения желчи, образование фи-стулезного хода); 2) со стороны плевры и легких (серозно-гнойный плеврит, бронхопневмония, нарывы легких, образование печоночно-бронхиальных фистул); 3) со стороны брюшной полости (гнойный перитонит, выпадение внутренностей); 4) со стороны наружной раны (некроз резецированных концов ребер, гангренозный распад грануляций и мягких тканей раны). Смертность при операциях нарыва П. колеблется от 40% у Луазона (Loison) до 7,62% у Фонтана. Позднейшие наблюдения констатируют значительное—до 20% в среднем— снижение смертности, особенно в связи с усовершенствованными приемами местной анестезии и своевременно предпринимаемым вмешательством. Профилактические мероприятия как в смысле ослабления заболеваемости дизентерией, так и рациональная терапия последней, способствуют уменьшению числа нарывов в П., ослаблению вирулентности гное родной инфекции, в них гнездящейся, и тем самым повышают резистентность П. на почве укрепления сопротивляемости всего организма. Лечение больших одиночных дизентерийных нарывов П. посредством прокола троакаром и повторного промывания полости нарыва раствором эметина, применяемое с успехом англ. врачами в Египте и Индии, заслуживает внимания, но большого распространения этот способ не получил, т. к. наилучшие результаты дает все же широкое вскрытие и дренирование нарыва. Дренаж во избежание инфекции следует оставлять после операции на 7-—9 дней. Эхинококк печен и—см. Эхинококк. Доброкачественные опухоли П. лишь редко бывают предметом оперативного лечения, но все же за последнее десятилетие количество операций на П. по поводу этих заболеваний значительно возросло (свыше 100); диагносцируются не легко, причем наиболее трудно диагносцируются каверномы. Бек (Beck) определял их по флюктуации и шумам, констатированным посредством ау-скультации. Израель (Israel) распознал ка- вернозную ангиому по уменьшению объема опухоли. Сращения и растяжения капсулы вызывают боли. Желтуха, асцит свидетельствуют о сдавлении опухолью желчных ходов и нижней полой вены. Иногда между П. и опухолью определяется полоса тимпанита. -Лечение в большинстве случаев симптоматическое. Радикальная операция возможна лишь в тех случаях, когда опухоль на ножке или занимает ограниченную поверхность.—К и-с т ы П. распознаются с трудом. Радикальная операция при множественных кистах невозможна. Одиночные кисты образуются иногда при разрывах печоночной капсулы (ложные кисты) или же из расширенных лимф, сосудов, а также из расширенных желчных ходов (истинные кисты). Специфической картины не дают. Опухоль определяется в зависимости от величины и локализации и в связи с сопутствующими симптомами. Рентген иногда обнаруживает существование нескольких полостей. Оперативное лечение одиночных кист дает благоприятные результаты. Способы операции: пункция, кистотомия, резекция, кисте-жтомия, анастомоз (с кишечником, желчным пузырем), выворачивание кисты (Мельников). Лучший способ—резекция.—Г емангиоэн-дотелиомы в П. наблюдаются как множественные, так и одиночные. Оперативное лечение возможно в случаях отграниченной опухоли .—-А деномыП. наблюдаются одиночные и диссеминированные. Клин, распознавание трудное. Рекомендуется в случаях отграниченной опухоли вылущение, а еще лучше— резекция со вшиванием ложа опухоли в переднюю брюшную стенку, что по Гохенегу •(Hochenegg) помогает легко остановить происходящее при этом нередко значительное кровотечение.—Ту бер кулемы П. весьма часто симулируют эхинококк и гумму П. Оперативное лечение показано при изолированной форме поражения с болями и при общем не подорванном состоянии организма (Б. К. •Финкельштейн). Лечение должно быть по возможности консервативным (кварцевая лампа, рентген, гелиотерапия). Подвижная П. различается в 3 формах: первая—hepatoptosis totalis, вторая— hepatoptosis partialis и третья—anteversio he-patis (см. Спланлноптоз). Вывихи печени и запрокидывание ее по горизонтальной оси наблюдаются только как патологоанатоми-ческая находка. Смещение и изгибы печени с ее сосудами и протоками сказываются целым рядом клин, симптомов. Застойные явления, приступы желчнокаменной б-ыи (не всегда), диспептического расстройства, данные рентгеноскопии и физ. методов исследования позволяют выявить основу заболевания. Предложено много способов фиксации подвижной П. Первую гепатопексию произвел Бильрот в 1884 г. С целью образования крепких сращений между выпуклой поверхностью П. и диафрагмой кроме шва применяют тампонаду (Franke, 1896). Бобров подвесил П. шелковыми нитями к IX реберному хрящу. Фиксация П. производится к реберному краю,к брюшине,в к-рой выкраивается карман соответствующей формы и величины. Крамер (Cramer) подшивает край П. к передней брюшной стенке матрацными швами. Пертес (Pertb.es) пользуется круглой связкой для фиксации П. к IX или X реберному хрящу. Для гепатопексии применяется также мышца, фасция, кетгут, брюшина. Кры- мов (1930) предложил проводить через толщу подвижной доли полоску из широкой фасции бедра, фиксируя ее к реберному краю. Злокачественные опухоли П. Сарком ы П. встречаются чаще всего в юношеском возрасте. Желтуха и асцит при них наблюдаются редко. В связи с наклонностью к распаду отмечаются иногда повышение t°, лейкоцитоз, эозинофилия. Оперативное лечение возможно только при соответствующей локализации, небольших размерах опухоли и при отсутствии метастазов.—Первичные гипернефромы П. являются исключительной редкостью. Распознавание почти невозможно. Операция возможна лишь при осумкованных новообразованиях.—Рак П. бывает б. ч. вторичным. Наиболее часто встречается узловатая форма. Обширные метастазы и диффузная раковая инфильтрация наблюдаются редко. Поражение лимф, желез системы воротной вены и лимф, сосудов П. представляет исключительное явление. Клиника вторичных раков П. зависит от размеров и местоположения как метастазов, так и первичных очагов опухоли. Нередко приходится наблюдать большие узлы в П. и почти незаметные поражения в желудке, прямой кишке или в предстательной железе. Оперативное лечение вторичных раков П. невозможно. Общая оперативная хирургияП. Доступы к П.: 1) через продольный разрез по средней линии, затем сбоку по краю или с рассечением прямой мышцы; 2) через разрез вдоль реберной дуги, с резекцией хрящевой дуги или без таковой; 3) через угловой разрез, образованный из вертикального разреза по средней линии с перпендикулярным рассечением прямых мышц; 4) трансплеврально-диа-фрагмальным путем (к выпуклой поверхности правой доли П.); 5) через косой поясничный разрез по нижнему краю XII ребра с целью обнажения задней поверхности П.; 6) для того чтобы улучшить доступ к куполу правой доли П., приходится надрезать lig. falciforme и посредством крепкого корнцанга оттянуть П. книзу.—О становка кровотечения производится: 1. Посредством наложения отдельных узловых швов (кетгутовых и в крайнем случае толстых шелковых), проходящих через толщу печоночной ткани. Применяются еще поперечные петли с таким расчетом, чтобы не оставалось нестянутого пространства. Рекомендуется пользоваться тупой (аневриз-матической) иглой или же кривой иглой Ре-вердена. Сильно кровоточащие артерии и перерезанные разветвления воротной вены захватываются отдельно и перевязываются на краях раны или в толще паренхимы. 2. Тампонадой сальником, мышцей, жиром, обладающими гемостатическими свойствами. 3. Введением тампонов, смоченных горячим солевым раствором, раствором адреналина, желатины и вивоколом. 4. Временным сдавлением аорты или lig. hepato-duoden. или же в целях предохранения от падения кровяного давления, одновременным прижатием аорты и связки (Духинова, 1922). Р езекцияП. Удаление больших участков П. не сказывается заметным нарушением функции. Для остановки кровотечения прибегают к сдавлению lig. hepato-duoden., для чего указательный палец вводится в for. Winslo-wi, а большой располагается снаружи связки. Вместо пальцев применяются нежные клем- мы. Эластическое сдавливание П. резиновой трубкой возможно только в тех случаях, когда опухоль располагается на передне-нижнем участке, к-рый в виде шнуровой дольки свисает под тяжестью опухоли. Вместо трубки употребляются иногда крепкие раздавливающие зажимы. Как трубка, так и зажимы могут оставляться в ране на двое суток, после чего кровотечение обыкновенно не наблюдается. Иногда применяется сдавливание П. обеими руками по Социну (Socin). Из специальных швов с целью гемостаза при резекции П. заслуживает внимания шов, предложенный Кузнецовым и Пенским: двойные кетгутовые нити волнообразно проходят через всю толщу П. и накладываются т. о., что нить с предыдущего узла завязывается на последующий по обе стороны разреза П. Концевые узлы затягиваются на верхней поверхности у краев разреза. Предложено далее во избежание прорезывания швов пользоваться особыми плоскими рассасывающимися магнезиальными пластинками или же куском широкой фасции бедра, накладываемым на участки здоровой сшиваемой паренхимы (Корнев и Шаак,Хесин). в. Фшшельштейн. VІII. Сифилис печени. Патологическая анатомия сифилиса П. Сифилис П. проявляется в форме т. н. наследственного (врожденного) и приобретенного сифилиса. В первом случае П. у новорожденных (часто мертворожденных) или в самом раннем детстве представляется увеличенной, с гладкой поверхностью, плотной консистенции; на разрезе ткань ее имеет серовато-розовый цвет, иногда с желтоватым или коричневатым оттенком (т. н. «кремневая» П.); рисунок долек обычно не различим. Микроскопически наряду с наличием большого количества спирохет наблюдается диффузное разро-стание нежноволокнистой межуточной соединительной ткани, проникающей внутрь печо-ночных долек и разделяющей группы и даже отдельные печоночные клетки друг от друга. Разрастание этой ткани, богатой т. н. решот-чатыми волокнами, происходит вдоль по ка-пилярам печени. Печоночные клетки сдавлены, атрофичны. Нередко впрочем они в большей своей части испытывают своеобразный метаморфоз, превращаясь в гигантские клетки. Очень часто уже макроскопически наблюдаются рассеянные в ткани П. мелкие сероватые очаги, состоящие из грануляционной ткани, б. ч. с сильно выраженными некротическими изменениями в центре—т. н.милиарные гумм ы [см. отд. табл. (ст. 527—528), рис. 3]. Иногда некротический фокус занимает весь очаг бывшей здесь грануляционной ткани и обозначается как фокус «милиарного некроза» П. В П. при этой форме сифилитического поражения встречаются иногда рассеянные в ткани обильные очаги кроветворения.—■ В более редких случаях врожденного сифилиса встречается не столь диффузное, но более очаговое разрастание соединительной ткани. Наконец в ряде случаев наблюдается разрастание в печени специфической гуммозной грануляционной ткани, идущее в виде сероватых тяжей вдоль по разветвлениям желчных протоков и воротной вены, начинаясь иногда от самых ворот. Эти изменения обозначают как «гуммозный перипилефлебит и перихолан-гит». Иногда врожденный сифилис проявляется у детей и в более старшем возрасте (lues con- genita tar da). В этих случаях изменения П. напоминают более картину приобретенного сифилиса П. взрослых. Последний проявляется в двух формах. Во-первых в виде ограниченных гумм, рассеянных по ткани П., иногда очень крупных размеров; они имеют вид то бледносеро-розоватых, то желтоватых в центре и серо-розовых по периферии узлов, обычно с казеозным распадом в центральных частях, реже с отложением извести. Эти узлы располагаются часто под капсулой П., иногда же более глубоко в ткани ее. Микроскопически имеется развитие очагов специфической грануляционной ткани, богатой сосудами в периферических частях и подвергающейся ка-зеозному распаду в центре. По окружности имеется иногда толстая капсула из плотной фиброзной ткани. После резорпции казеоз-ных масс в П. остаются глубокие втянутые-рубцы.—Вторая форма сифилитического поражения П. у взрослых выражается в очаговом разрастании толстых тяжей межуточной ткани, начинающемся с поверхности органа, с его капсулы; эти тяжи проникают глубоко в П., разделяя ее на отдельные неправильной формы и различной величины участки. В результате получается резкая деформация П. с образованием глубоких втяжений на поверхности, т. н. дольчатая П. (hepar lobatum). Иногда эта форма сифилитич. поражения П. комбинируется с наличием в ней гумм. Наконец указывается и на случаи диффузных циротич. изменений П. При Сифилисе. Н. Аничков. Клиника сифилиса П. Сифилис П. известен еще в 16 в. (von Hutten, 1488—1523; Benedetti, 1595; Cirillo, первая половина 18 века; Portal, 1813); однако сведения о сифилитических заболеваниях печени были очень мало распространены, и даже Рикор (Ricord), признавая в озможность поражения сифилисом всех внутренних органов, не решался признать соответствующие изменения П. за гуммы; такие знатоки патологии П., как Бедц, Крювелье (Budd, Cruveilhier) и др., принимали их за «стеатомы». Только в 1850 г. Дитрих (Dittrich) доказал с полной очевидностью гуммозный характер этих образований, подробную же характеристику сифилитических изменений П. дал Вирхов. Ни одна из болезней не поражает П. столь часто и главное в столь разнообразной форме, как сифилис, притом все виды и стадии сифилиса (врожденный, первичный, вторичный; свежий, рецидивный и лятентный, третичный, невролюес) могут сопровождаться изменениями со стороны печени. В среднем каждый 4-й печоночный больной оказывается сифилитиком (если взять б-ни только самой П. без заболеваний желчного пузыря и протоков). При приобретенном сифилисе болезнь печени в громадном большинстве случаев вызывается спирохетами, попавшими в П. в раннем периоде сифилиса-В одних случаях печень поражается сифилисом уже в ближайшее после заражения время, в других наличие осевших в П. спирохет первое время ничем не проявляется клинически и только через б. или м. продолжительный период, иногда через десятки лет, при благоприятных условиях в П. развивается сифилитический процесс. Однако возможны и иные-способы поражения П. при сифилисе: путем заноса спирохет из других сифилитических очагов уже во время третичного периода, пу- тем отравления ткани П. продуктами деятельности спирохет (токсинами). Разнообразие сифилитических поражений П. таково, что один б-ной может прожить всю жизнь с сифилисом П. и не подозревать об этом, чувствуя себя здоровым, другой погибает уже вскоре после заражения от тяжелой сифилитической желтухи, третий влачит жизнь в б-цах как циро-тик. Следовательно прежде всего нужно различать лятентные формы сифилиса П. от форм явного сифилитического поражения этого органа. Лятентные формы сифилиса П. как бы мало ни были они заметны в обычной врачебной практике, все же конечно не вполне скрыты от клин, анализа. Так, нередко в разные стадии сифилиса припухает П., функции ее при этом оказываются иногда нарушенными: наблюдаются несколько повышенные против нормы билирубинемия, холалурия и уробилину-рия; в иных случаях оказывается положительной проба с галактозой. Хотя данные о частоте этих фнкц. расстройств со стороны П. у отдельных авторов разноречивы, но в общем можно считать, что встречаются они не менее чем у 15% всех сифилитиков с активными проявлениями сифилиса. Особенно предрасполагает к ним вторичный период, что и понятно, т. к. именно в это время наблюдается более значительная и постоянная спирохетемия. Судя по характеру расстройств, в этом периоде должна страдать эпителиальная ткань П., однако в этом же (II) периоде может захватываться сифилитическим процессом и интерстици-альная ткань П. (так во II периоде описаны мелкие гранулемы в межуточной ткани П.). В более поздние периоды сифилиса, а также при врожденном сифилисе, встречаются иногда в виде случайных находок на вскрытии отдельные гуммы и даже циротические изменения у лиц, при жизни не имевших никаких симптомов печоночного заболевания. Сифилитические поражения П. можно разделить на острые и хронические. Острым сифилитическим поражениям П. в общем в наст. время уделяется еще недостаточно внимания отчасти потому, что патогенез их до сих пор не вполне еще ясен, а может быть и потому, что они сравнительно менее опасны как для здоровья (трудоспособности), так и для жизни, хотя встречаются они гораздо чаще хронических. Острые сифилитические поражения IL более известны под именем желтух, хотя это обозначение и неправильно, так как желтуха есть лишь один из симптомов б-ни (хотя и наиболее яркий) и т. к. кроме того она может появляться и в течение хрон. сифилиса П. В основе острого сифилиса П. лежит повреждение паренхимы органа, к-рое проявляется в различного рода дегенеративных изменениях печоночного эпителия, доходящих в тяжелых случаях до некроза, частичного или общего; высшей степенью этих изменений является «острая желтая атрофия» П.-—Спирохет в печоноч-ной ткани, пораженной подобным процессом, обычно не находили, хотя он й носит диффузный характер; возможно, что процесс этот обусловлен сифилитическими токсинами, или служит выражением каких-то нарушений обмена веществ, тем более, что гист. картина сифилитических паренхиматозных гепатитов не имеет никаких особенностей, к-рые отличали бы их от паренхиматозных гепатитов какой-либо другой природы. Наряду с указанными изменениями в П. при острых гегатитах вто- рично разыгрываются и явления дегенерации паренхимы, а также гипертрофия, гиперплазия Купферовских клеток, мелкоклеточная: инфильтрация и другие признаки реакции со» стороны мезенхимы. Т. о. острые поражения П. при сифилисе могут быть обозначены как острые паренхиматозные гепатиты или гепа— тозы. Исключение составляют лишь случаи,. где наряду с паренхиматозными изменениями имеются и интерстициальные в виде гумм или эндартериитов и т. п. Были впрочем попытки трактовать сущность острых желтух при сифилисе и иначе. Так, Лансеро (Lancerau) высказал в свое время взгляд, что в основе их лежит припухание лимф, желез в воротах П.; действительно подобные находки описаны. Менее обоснована гипотеза о том, что острые-желтухи при сифилисе зависят от специфич. ангиохолита (розеолы или энантемы желчных:. протоков); «энантем» этих впрочем никто не наблюдал. Базировалась подобная гипотеза, с одной стороны, на аналогии с т. н. катаральной желтухой, а с другой, на совпадении си--филитич. желтух с высыпаниями экзантемы на коже и слизистых.—Желтуха, совпадающая с сыпями вторичного периода, выделена была в свое время Гублером (Gubler) как icterus syphilit. praecox. В наст, время выяснилось, что эта форма составляет примерно лишь одну двадцатую часть всех острых желтух, встречающихся у сифилитиков. Желтухи могут развиваться еще до сыпей, вскоре после исчезновения сыпей, в лятентный период, в поздние-периоды. Чаще всего появляется желтуха во время или вскоре после антилюетического-курса, особенно после сальварсана. Этот факт' и послужил почвой для разногласий в оценке сущности этих желтух; их сифилитический характер был взят под сомнение. К тому же описаны единичные случаи желтух после вливаний сальварсана и у несифилитиков. Возникло-поэтому представление, что в основе большинства желтух у сифилитиков в связи с лечением лежит интоксикация сальварсаном. Однако-и сальварсанная теория встретила существенные возражения. Прежде всего выяснилось,. что желтуха может появляться в связи с лечением и другими антилюетическими средствами, как ртуть, висмут. Далее, между вливанием сальварсана и появлением желтухи обычно проходят недели и даже месяцы (чаше всего 1х/г мес.) и за этот срок последние следы саль-варсанного мышьяка обычно выделяются из П. (следовательно речь могла бы итти о саль-варсанной природе лишь тех желтух, к-рые появляются через несколько дней после вливания). Наконец оказалось, что в некоторых случаях введение сальварсана в разгар желтухи, возникшей у сифилитика в' процессе сальварсанного лечения, не влечет за собой ухудшения пат. процесса (Umber, Meyer, Birn-baum и др.). Из всех этих данных вытекает, что сальварсан во всяком случае не является единственным или главным этиологическим фактором острого гепатита у сифилитиков. Неудивительно поэтому, что снова окрепло-стремление расценивать эти желтухи как сифилитические. Желтухи в связи с лечением стали рассматриваться как результат: одни— обострения скрытого сифилиса П., другие— рецидива сифилиса с печоночной локализацией (Zieler, Milian и др.). К первого рода форме были отнесены желтухи, возникающие вовремя лечения (своего рода Герксгеймеров- екая реакция); ко второго рода формам—желтухи, развивающиеся через долгий срок после курса. Причиной обострения считалось неправильное лечение, причиной рецидива— недостаточное лечение. Однако же дело оказалось не так просто. Часто желтухи появляются в конце курса энергичной терапии или спустя несколько курсов (условия, неподходящие ни для обострения ни для рецидива). К тому же RW у большинства сифилитиков с желтухой отрицательна. В виду всех этих разноречивых фактов стали рассматривать большинство желтух у сифилитиков как результат простого совпадения обычного неспецифического острого гепатита с сифилисом и его лечением, тем более, что нередко развитию желтухи предшествует жел.-киш. расстройство или какое-нибудь остроинфекционное состояние; известны факты учащения заболеваемости желтухами у сифилитиков во время желтушных эпидемий и т. п. Но «простого совпадения» здесь все же конечно нет. Нельзя не считаться с тем, что примерно треть всех острых печоночных желтух падает на сифилитиков, что около 10% всех лечащихся сифилитиков заболевает желтухой, притом гл. обр. в ранние периоды сифилиса, а к тому же часто в непосредственной связи с лечением. Острая желтуха у сифилитика повидимому вызвана одновременным воздействием как сифилиса, так и тяжелых металлов (какими являются антилюетические средства), а в некоторых случаях еще и неспецифическими-токсическими продуктами. Главная роль все-таки принадлежит сифилитической интоксикации. Если придерживаться этого представления, то естественно будет ожидать поражения П. именно в период лечения, т. е. в период распада спирохет и сифилитических очагов и временного увеличения токсинов в крови. К этому присоединяется еще действие на П. самого сальварсана или висмута. Что касается случаев позднего появления желтух после лечения, то они объясняются тем, что вступает в действие какой-либо новый токсический фактор—в виде пищевого отравления, злоупотребления алкоголем с последующим гастроэнтеритом и т. д., чем дается толчок к переходу скрытого заболевания П. в явное. По клин, картине острые сальварсанно-сифи-литические гепатиты должны быть разбиты на доброкачественные и злокачественные. Главными симптомами первой формы являются: желтуха, другие фнкц. расстройства со стороны П. (в сфере белкового обмена—напр. повышенная аминоацидурия, в сфере углеводного обмена—напр. положительная проба с галактозой, в сфере липоидногообмена—напр. снижение холестеринемии); последствия задержки желчных к-т в организме (замедление пульса, понижение артериального давления, запоры, иногда зуд); увеличение П.; часто увеличение селезенки; тенденция к анемии, лейкопении и моноцитозу. Продолжительность б-ни—несколько недель. В огромном болынин-■ стве случаев она оканчивается выздоровлением. Иногда б-нь, начинающаяся как добром-качественная желтуха, уже с первых дней приобретает столь злокачественное течение, что смерть от печоночной недостаточности наступает прежде, чем желтуха успеет достигнуть значительной степени. Период тяжелых симптомов длится всего несколько дней (см. также Атрофия печени острая желтая). Icterus gravis у сифилитиков может окончиться выздоровлением, особенно если приняты своевременно соответствующие лечебные меры. Тяжелее всего она протекает у беременных (вообще беременность предрасполагает к развитию у сифилитичек острого гепатита; известны случаи желтух, повторяющихся при каждой беременности). Острый гепатит у сифилитиков может оставить после себя хрон. изменения со стороны П., к-рые в дальнейшем могут дать картину цироза. В одних случаях этот переход совершается быстро (случаи, где на вскрытии П. «напоминает столь же картину желтой атрофии, сколь и цироза»—Strauss), в других—■ постепенно (как показал Marchand, в П. при этом образуются крупные узлы, состоящие из регенерированных печоночных клеток, что и компенсирует долгое время вяло протекающий болезненный процесс). Хронические сифилитические поражения П. могут развиваться уже во вторичном периоде, чаще же всего они обнаруживаются в поздние периоды сифилиса (по P'avre'y) через 10—20 лет после заражения). В анамнезе у больных сифилисом П. часты указания на алкоголизм. Подчеркивают также значение недостаточности или отсутствия своевременного лечения сифилиса. Многие больные сифилисом П. отрицают вообще факт заражения. Мужчины заболевают несколько чаще. Хрон. поражения П. при сифилисе можно разделить на поражения сифилитического происхождения—т. н. сифилитические цирозы и поражения сифилитического характера—т. н. сифилитические интерстициальыые гепатиты; во вторую группу включаются и такие гепато-лиенальные формы заболевания, как сифилитическая спленомегалия или сифилитическая morbus Banti и т. п. Сифилитические цирозы П. можно обозначить термином хрон. паренхиматозного гепатита или гепатоза. Эта форма встречается во все периоды сифилиса. Клин, картина хрон. паренхиматозного гепатита сходна с таковой неспецифических циро-зов, чаще всего т. н. гипертрофического; она различна в зависимости от стадия процесса (подробнее см. Цирозы печени). Гораздо чаще встречается хрон. поражение П., разыгрывающееся по преимуществу в ее интерстициаль-ной ткани.—Сифилитические интерстициальыые гепатиты можно разбить на две формы: а) распространенную, милиар-но-гуммозную и б) очаговую, узловую (крупные гуммы П.). Распространенный м и л и а р-но-гуммозный гепатит впрочем постепенно завершается Рубцовыми изменениями, к-рые также можно назвать циротическими. Начинается б-нь обычно с болей в области П.; главные симптомы первого стадия: б. или м. равномерное увеличение П., боли в области П., в общем довольно интенсивные (иногда приступами); лихорадка неправильного ремитирующего типа, увелцчение селезенки; желтухи нет, также нет и других фнкц. расстройств со стороны П. и их последствий. Во втором стадии (цироз) П. становится плотнее, меньше, притом не совсем ровной, развиваются признаки портального застоя, асцит. В этом стадии могут присоединиться иногда те же симптомы, к-рые характеризуют паренхиматозный гепатит, хотя и в слабой форме. Очаговый гуммозный гепатит. Клин, картина этой формы разнообразна. На- -чинается б-нь чаще всего с болей в П. или же с лихорадки. Боли в области П. могут быть сильные, приступами; иногда они похожи на ^)'оли при заболеваниях желчного пузыря. Температура варьирует от субфебрильной до высокой, с отдельными скачками, сопровождающимися ознобом. П. увеличена неравномерно: в одних случаях определяются единичные •большие бугры, в других—множественные неровности края или поверхности; замечается нередко неодинаковое увеличение долей П., 'особенно часто увеличивается сильнее левая доля; П. болезненна, особенно в местах гумм; консистенция всей П. может быть изменена мало, но в местах гумм она бывает очень твердой (хотя при распадающейся гумме может быть и размягченной). Увеличения селезенки при этой форме чаще всего нет. Желтуха бывает редко; там, где она есть, следует думать •о присоединении паренхиматозных изменений или же о специальной локализации гумм в области ворот П. и сдавливании гуммозными узлами печоночного или общего желчного протоков. Решить вопрос, с какой желтухой имеется дело в каждом случае такого рода, можно путем фнкц. исследования П. Сам по себе очаговый гуммозный гепатит фнкц. расстройствами со стороны П- не сопровождается. В первом стадии очагового гуммозного гепатита обычно нет анемии, пищеварительных расстройств и т. д. Во втором стадии П. становится плотной, те или иные ее отделы могут сморщиваться, так что орган может потерять свою ■обычную конфигурацию; при этом может появиться и асцит (надо заметить, что асцит можно встретить в особо редких случаях и в раннем стадии, когда крупные гуммы расположены так, что давят на воротную вену). В тяжелых случаях могут присоединяться желтуха, геморагии, пищеварительные расстройства, увеличение селезенки, исхудание. Увеличение селезенки при распространенной форме надо объяснять так же, как проявление системной реакции со стороны активных элементов мезенхимы (такова же природа и моноцитоза, к-рый при этом иногда встречается). Увеличения селезенки при очаговых гуммах обычно нет. Только в поздних стадиях гумм П. может появиться опухоль селезенки вследствие развития рубцов в П. и затруднения тока портальной крови. Последний момент объясняет и присоединение при диффузном и очаговом гуммозном гепатите асцита. RW при интерстициальных гепатитах положительна в большинстве случаев. Интерстициальные гепатиты встречаются или при приобретенном третичном сифилисе (следовательно у более пожилых людей) или при врожденном. Обычно встречаются комбинации различных болезненных форм. К тому же не всегда легко решить.^ какой формой хрон. сифилиса П. имеется дело, особенно в случаях, когда б-нь далеко зашла. Прогностически из хрон. форм всегда более благоприятна форма ограниченного гуммозного гепатита, всего менее—форма паренхиматозного гепатита. Течение б-ни доброкачественнее и длительнее при очаговом гуммозном и злокачественнее и короче при паренхиматозном гепатите. Гуммы П. могут излечиваться. Может быть способны подвергаться обратному развитию и другие формы хрон. сифилиса П., если они не зашли далеко, но доказательств этого пока нет. Речь может итти о выздоровлении в клин, и соц. смысле (восстановление трудоспособности и прекращение прогрессирования б-ни), в П. же при этом обычно остаются рубцы. В единичных случаях рубцы после гумм П. могут быть вовсе не столь уже невинными, как это может показаться на первый взгляд (описаны случаи механической задержки желчи, болей, спаек в брюшной полости и т. д.). Длительность хрон. сифилитических гепатитов колеблется от нескольких месяцев до многих лет. Врожденный сифилис П. делят на ранний и поздний. При раннем врожденном сифилисе П. последняя чаще всего диффузно прорастает соединительной тканью, клеточные балки разобщены и частью разрушены, так что группы клеток оказываются как бы вкрапленными в соединит, ткань («кремневая П.»); она изобилует спирохетами. При позднем врожденном сифилисе П. обычно дело идет о разлитом склеро-гуммозном процессе; реже встречаются солитарные гуммы. Наряду с ин-терстициальными изменениями сильно выражены также дистрофические изменения со стороны печоночного эпителия. Особенностью врожденного сифилиса П. еще является сопутствующее заболевание стенок воротной вены (пиле- и перипилефлебит). Клинически эта форма протекает обычно под видом различных цирозов.—Вопрос о существовании в качестве отдельной формы сифилитической спленомегалии (или «Банти» или «псев-до-Банти») и об отношении этой формы, если она существует, к сифилису печени еще не решен.—Из крупных сосудистых стволов, приносящих кровь к печени, сифилисом может поражаться воротная вена, притом не только при врожденном сифилисе, но и при приобретенном. Чаще изменения в воротной вене имеются там, где уже есть сифилитический процесс в печени (так, Lissauer на 179 случаев сифилиса П. нашел 7 случаев пилефле-бита), и повидимому они вторичны. Наблюдался также сифилитический флебит печоноч-ной вены, а также и полой вены, вследствие прорастания в них гумм П. с последующим тромбозом. Диагноз сифилиса П. основывается, с одной стороны, на определении наличия сифи-литргческой инфекции у б-ного, а с другой—на основании самой клин, картины заболевания П. В этом отношении отдельные формы сифилиса П. могут создавать известные трудности для диагноза. Острые сифилитические гепатиты могут очень походить на обычные неспецифические острые гепатиты. RW и тщательный опрос б-ного, особенно по поводу недавней антилюетической терапии, обычно выясняют природу острой желтухи, однако необходимо иметь в виду, что острый сифилитический гепатит наблюдается нередко при отрицательной RW. Правда, именно как-раз в этих случаях анамнез указывает на сифилитическую инфекцию и специфическое лечение. Что касается самой клин, картины острого сифилитического гепатита, то можно указать только на то, что сифилитический гепатит чаще, нежели неспецифический, начинается без таких явлений, как диспептические расстройства, лихорадка и т. п. При хрон. диффузных гепатитах во всех случаях неясной этиологии всегда следует иметь в виду сифилис. Т. к. диффузные хрон. гепатиты сифилитической природы протекают под видом обычных циро- зов, то и диференцировать их приходится только по другим признакам, указывающим на заболевание данного б-ного сифилисом в прошлом или настоящем; в симптоматологии же этих форм опорных пунктов для этиологического диагноза нет. При очаговом гуммозном гепатите, напротив, подобные симптомы обычно имеются (см. выше); т. о. эта форма может быть легче диференцирована. Однако именно она далеко не так редко смешивается с целым рядом других заболеваний; многие больные с гуммозным гепатитом подвергались даже операции из-за ошибочного диагноза желчнокаменной б-ни, язвы 12-перстной кишки, эхинококка. Желчнокаменную б-нь гуммозный гепатит симулирует при наличии гумм в области желчного пузыря, т. к. эти гуммозные опухоли симулируют Риделевскую долю или спаянный с П. пузырь с воспалительными утолщениями стенки и перихолециститом. Гуммы принимались и за рак П.; в соответствующих случаях против рака говорит хорошее общее состояние и длительность б-ни (а т. к. рак П. чаще всего бывает вторичным, то против него будет говорить также и отсутствие изменений со стороны жел.-киш. тракта и др. органов его первичной локализации). Лечение сифилиса П. различно в зависимости от его формы. Острые гепати-т ы на почве сифилиса временно не должны подвергаться специфической терапии, хотя и указывается, что эти острые желтухи быстро проходят при назначении антилюетических средств. Были даже попытки назначать не только ртуть, но и сальварсан при желтухах, возникших после вливаний сальварсана, и даже при острой атрофии. Необходимо все же в таких случаях быть осторожным в виду возможности вместо пользы причинить вред, тем более что в наст, время имеются эффективные способы лечения даже очень тяжелых острых гепатитов, а именно вливания в вену глюкозы (10—20%-ный раствор по 200—300 г в день) в сопровождении инсулина (20—30 ед. под кожу). Само собой разумеется, больные должны соблюдать соответствующую диету (преимущественно углеводистую, с изъятием мясных. продуктов и ограничением жира). Обоснованием этого рода терапии служат опыты, по к-рым гликоген в П. повышает устойчивость этого органа к действию различных ядов (Roger), и наблюдения, показавшие, что П. у больных с острым гепатитом бедна гликогеном и т. д. Только там, где этого требуют особые обстоятельства социального и семейного характера, можно иногда рискнуть применить специфическую терапию, но при условии одновременного энергичного лечения глюкозой (самым трудным является вопрос, как быть с аи-тилюетической терапией у беременных с желтухой после сальварсана, т. к. здоровье ребенка в таких случаях зависит от тщательности лечения). Перерыв специфической терапии обычно длится около двух месяцев. Возобновлять специфическую терапию надо, начиная с года и ртути. При хронических гепатитах лечение также можно разделить на неспецифическое и специфическое. К первого рода мерам, кроме углеводной диеты и лечения сахаром и инсулином, принадлежит также назначение минеральных солей и вод, регулирующих работу кишечника, а также применение тепла. По мере надобности назначаются ванны, белла- донна, бром, сердечные и т. п. симптоматические средства. Дача желчегонных излишня. Очень важна забота о диурезе, о борьбе с асцитом (что достигается лучше всего назначением новозуроля по х\г—1 г через день внутривенно, а также хлористого кальция или аммония per os). Б-ные с хрон. гепатитом должны воздерживаться от спиртных напитков, вести правильный образ жизни и иметь уменьшенную проф. нагрузку.—Антилюетическое лечение следует проводить столь же упорно, как и осторожно. Всего менее подходящ для больной П. сальварсан, далее идут в соответствующем порядке в смысле опасности висмут, ртуть и иод. Лучше всего поддается лечению ограниченно гуммозная форма. При единичных гуммах можно пользоваться и сальварсаном. При разлитом гуммозном гепатите он может оказаться вредным, а при паренхиматозном гепатите—противопоказан. Зато иод и ртуть (в виде микстуры Биета или в виде возрастающих доз иода параллельно с введением каломеля или новозуроля) должны применяться при всех формах. Вопрос о дозировке и длительности лечения требует индивидуализации. Неблагоприятное действие аыти-люетической терапии гепатитов может проявиться: 1) обострением сифилитического процесса, 2) повреждением паренхимы и 3) слишком быстрым распадом сифилитических очагов, вызывающим усиленное рубцевание. Наконец нужно иметь в виду, что специфическое лечение направляется не только на сифилитическое поражение П., но и на сифилис всего организма, потому что сифилис П. есть лишь одно из проявлений висцерального сифилиса и сифилиса вообще. Профилактика сифилитических пор ряжений П. состоит прежде всего в борьбе с сифилисом в широком смысле слова. Профилактика развития гепатитов у сифилитика должна быть проведена путем а) создания наилучших внешних условий во время проведения антн-люетической терапии (в частности в смысле богатого сахаристыми веществами питания, воздержания от алкоголя), б) своевременного учета скрытых поражений П. Предохранить переход острых форм в хронические нужно пытаться при помощи соответствующих лечеб-| ных мер и проведения длительного диететического режима у таких б-ных. Сифилитику вообще необходимо внушить, что чем больше он будет щадить П. (алкоголь! пищевые и кишечные интоксикации!), тем меньше он будет иметь шансов оказаться инвалидом вследствие ее Заболевания. -*■• Мясников. О прочих заболеваниях П.—см. Атрофия печени острая желтая, Гепатит, Гемолитическая, желтуха, Гемохротатоз, Гепато-лие-нальиые заболевания, Гликозурия, Глазурные органы, Желтуха, Желчнокаменная болезнь, Клонорхоз, Општорхоз, Перигепатит, Цирозы печени, Эхинококк. Об опущении П.—см. Спланхиоптоз. Лит.: Анатомия, физиология и патология.—-A d 1 е г A., Die Leber als Exkretionsorgan (Hndb. d. normalen u. pathologiscben Physiologie, lirsg. v. A. Bethe, (T. Berg-mann u. a., B. IV, В., 1929); E p p i n g e r H. u. E 1 e k L., Gallenabsonderung und Gallenableitung (ibid., B. Ill, 1928, лит.); F i s с h 1 e r P., Physiologie und Pa-Uiologie der Leber, В., 1925; Handbuch der biologischen Arbeitsmethoden, hrsg. v. E. Abderhalden, AM. 4, Toil 6 u. AM. 6, Teil 1, В.—Wien, 1922—31; Handbuch der speziellen pathologiscben Anatomie und Histologie, hrsg. v. F. Henkeu. O.Lubarsch, B. V, Teil 1, В., 1930 (лит.); L о n d о n E.. Die Angiostomiemethode und die niit H'ilfe derselben erhaltene Resultate, Ergebnisse der пиво Plivsiologie, В. XXVІ, 1928; Neubauer 0., Inter-niediarerEiweisstoffwechsel, B.V, В., 1928; Pfuli 1 W., beber (Hndb. d. mikroskopischen Anatomie des Menschen, hrsg. v. W. MollendorTf, B.V, Teil 2, В., 1932); Roger J., Physiologie normale et pathologique du foie, P., 1922; T e s t"u t L., Traite d'anatomie humaine, v. IV, p. 569—639, P., 1931. Клиника.—В иноградовВ., Приобретенный си-•филис печени, Труды Х-го съезда терапевтов, Л., 1929; Г а у сман Ф., Сифилис печени (глава в книге—Д. Плетнев и В. Коган-Ясный, Висцеральный сифилис, -Л., 1930); Кастанаян Э., Болезни печени, Ростов н/Дону, 1929; Левин А., Болезни кишечника и печени (Частная патология и терапия внутренних болезней, под ред. Г. Ланга и Д. Плетнева, т. II, вып. 2, М.—Л., 1932); ЛепенеГ., Болезни печени и желчных путей в практике, М.—Л., 1931; М а р т ы н о в А., Хирургия щечени (Русская хирургия, под ред. П. Дьяконова, ■Л. Левшинаидр., т. IV, П., 1916); М е л ь н и к о в А., Анатомические обоснования к операциям на печени, Протоколы рус. хир. об-ваПирогова, П., 1922—23; О к и н-ш е в и ч'А., Дизентерийные нарывы печени и их хирургическое лечение, СПБ, 1911; Эппингер Г. и Валь цель П., Болезни печени и гспатолиенальные заболевания, М.—Л., 1927; Brugsch Th., Erkran-kimgen der Leber (Spez. Pathologie u. Therapie innerer Krankheiten, hrsg. v. F. Kraus u. Th. Brugsch, B. VІ, Halite 2, B.—Wien, 1923, лит.); HellerE., Chirur-,gie der Leber und des Gallensystems (Die Chirurgie, hrsg. т. M. Kirschneru. 0. Nordmann, B. VІ, Teil 1, B.—Wien, 1927, лит.); Isaac S., Die klinischen Funktionssto-rungen der Leber und ihre Diagnose, Erg. d. inn. Med., B. XXVІI, 1925; Korte W., Operationen an der Leber (Chirurgische Operationslehre, hrsg. v. A. Bier, H. Braun u. H. Ktimmell, B. Ill, p. 507—528, Lpz., 1923); Nouveau traite de medecine, sous la dir. de G-. Roger, F. ЛVidal et P. Teissier, v. XVІ—Pathologie du foie et des л-oies biliaires, P., 1928; P e 1 P., Krankheiten der Leber, «der Gallenwege und der Pfortader, Jena, 1909; Quincke H. u. H oppe-Seyler G., Krankheiten der Leber, Vv'ien, 1912; R i 11 e r A., Die Bedeutung der Funktions-priifung der Leber und Gallenwege fiir die Chirurgie, Erg.d.Chir.,B. XVІI, 1924; R о llest on H.a.Mc Nee J., Diseases of liver, L., 1929; Umber F., Brkrankun-;gen der Leber, der Gallenwege und des Pancreas (Hndb. ■d.inneren Medizin, hrsg. v. G. Bergmann u. R. Stae-helin, B. Ill, Teil 2, В., 1926, лит.). См. также лит. к ст. Гепато-лиенальные заболевания. Смотрите также:
Смотрите также:
- PIA MATER (лат.—мягкая оболочка; син.: meninx vasculosa, tunica propria), тонкая, богатая сосудами пластинка, к-рая, плотно срастаясь с поверхностью головного мозга, выстилает не только все его борозды, но проникает и в желудочки мозга, ...
- ПИВО, слабый алкогольный напиток, получаемый брожением сусла из ячменного солода с прибавлением хмеля. Основные материалы пивоварения — ячмень, хмель, дрожжи и вода; вместо ячменя для приготовления солода иногда пользуются пшеницей; ...
- ПИВОВАРЕННОЕ ПРОИЗВОДСТВО. Исходными материалами в П. п. являются ячмень, хмель, вода и дрожжи. Производственные процессы в пивоварении распадаются на 4 главных группы: 1. Превращение ячменя в солод (для образования в нем ...
- ПИГМЕНТАЦИЯ, окрашивание тканей и органов живого организма в определенный цвет вследствие отложения в них того или иного красящего вещества. Лишь изредка окрашивание зависит от физ. причин, т. е. от того, ...
- ПИГМЕНТНЫЙ ОБМЕН. Под П. о. подразумевают обычно все процессы образования,, превращения и распада пигмента крови (гемоглобина), точнее его пигментной небелковой части, и главного деривата этого пигмента— желчного пигмента (билирубина). В наст, ...