ЭХИНОКОНН
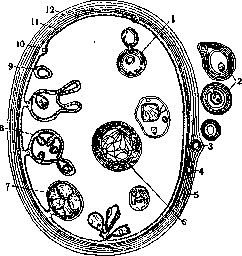
Рисунок 1. Эхинококковый пузырь (схема по В1ап-chard'y): 1, 8, 9 и 10—формирование внутренних дочерних пузырей; 2,3, 4 и 5—формирование наружных дочерних пузырей; в—превращение сколекса в пузырь; 7—сколекс; 11—зародышевая оболочка, 12—кутикулярная оболочка.
своих 6 крючечков»проникают в толщу кишечника, откуда двумя путями—либо внедряясь в венозные сосуды либо используя лимф, систему—попадают в кровеносную систему. Весьма нередко онкосфера задерживается в кровеносных сосудах печени, к-рая является одним из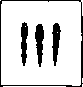

<Р^
Рисунок 2. Рисунок 3. Рисунок 2. Эхинококки из кишечника собаки (ленточный стадий). Рисунок 3. Крючья эхинококка из мокроты б-ного. наиболее частых мест локализации эхинококка. Проскочившие портадьный круг кровообращения или использовавшие лимф, ток онкосферы могут проникнуть через правое сердце и а. puimonalis в легкие, где могут быть уловлены легочными капилярами. Наконец отдельные онкосферы попадают из легких в левое сердце, а оттуда через аорту в большой круг кровообращения и могут быть занесены в любой орган и в любую ткань, где они и превращаются постепенно в пузырчатую форму—личинку типа Echinococcus. Т. о. все органы и все ткани могут явиться местами локализации Э. Формирование из онкосфер в теле промежуточного хозяина пузыря эхинококка протекает весьма медленно. Deve (1910) и Dew ess
Рисунок 4. Онкосфера. эхинококка.
(1925) наблюдали развитие личинки в печени свиньи и описывают этот процесс следующим образом. Онкосферы, проглоченные промежуточным хозяином, концентрируются в печени через 3-—12 часов, застревая обычно в просвете интралобулярного капиляра. Чрезвычайно быстро паразит окружается мононуклеарами, к-рые скрывают его от глаз наблюдателя. Через 28 часов мононуклеары вытесняются лимфоцитами, формирующими как бы фоликул с эозинофилами на периферии. По истечении 60 часов паразит становится заметным в виде маленького протоплазматического круглого тельца, едва достигающего 0,020 мм, расположенного в центре фокуса реактивного воспаления относительно больших размеров (около 0,2 мм). По истечении 4 суток в центре этого, все еще весьма небольшого паразита (ок. 0,030— 0,040 мм в диаметре) наблюдается вакуолизация—первый намек на формирование внутренней полости. Через 7 суток паразит принимает правильную сферическую форму, достигает 0,000—0,070 мм в диаметре и приобретает основные элементы структуры будущего эхинококкового пузыря; внутри имеется полость, наполненная жидкостью; жидкость эта омывает внутреннюю герминативную оболочку, состоящую из зернистой, содержащей ядра протоплазмы, к-рая окружена весьма нежной ку-тикулярной оболочкой. По Дю, паразит принимает пузырчатую структуру к концу второй недели. Дальнейший рост паразита протекает весьма медленно. Согласно ДвБе по истечении месяца он имеет размер всего лишь около 1 мм, через 3 месяца—около 1,5—2,0 мм, через 5 месяцев он в среднем имеет около 5 мм в диаметре. Личинка паразита (пузырь эхинококк а).В организме промежуточного хозяина личинка эхинококка может иметь 2 морфол. модификации, представляясь в виде либо однокамерного (Echinococcus imilocularis) либо многокамерного (Е. multilocularis) эхинококка. a) Echinococcus unilocula-ri s, однокамерный эхинококк. Наиболее частый тип личинки, состоящей из пузыря, наполненного жидкостью. У человека пузырь может достигать величины детской головы, у домашних животных пузырь обычно значительно меньшего размера. Анализируя структуру пузыря, мы видим, что он состоит из целого ряда элементов. Стенка пузыря состоит из 2 оболочек: наружной кутикулярной и внутренней герминативной. Кутикулярная оболочка обычно молочно-белого оттенка и состоит из множества концентрически расположенных слоистых пластинок. По данным Люкке (Lulike), кутикулярная оболочка близка к хитиновой субстанции. Герминативная оболочка, выстилающая изнутри полость пузыря, весьма богата гликогеном; она, достигая толщины 0,010—0,025 лае, заключает как мышечные во- локна и известковые тельца, так равно и экскреторные сосуды. В ней можно в свою очередь различить два слоя: внутренний, состоящий из крупных клеточных элементов, и наружный—из более мелких клеток. Полость пузыря. наполнена эхинококковой жидкостью. Жидкость эта, являясь производным крови промежуточного хозяина, имеет слегка желтоватый оттенок, нейтральную или слабо кислую реакцию и уд. в. 1,009—1,015. В этой жидкости можно обнаружить значительное количество NaCl, виноградный сахар, тирозин, инозит, альбумин и янтарную к-ту. Иногда встречается гематоидин, а при эхинококкозе почек—моче-кислые соли. В целом ряде случаев, в особенности при эхинококкозе домашних животных, можно наблюдать пузыри, состоящие из вышеперечисленных 3 элементов: кутикулярной и герминативной оболочек и жидкости. Такие пузыри получили особое наименование-—аце-фалоцисты, т. к. они не заключают внутри себя сколексов. Такие пузыри должны быть признаны стерильными, т. к. они не содержат инвазионных элементов для дефинитивного хозяина. Наиболее часты такие ацефалоцисты у жвачных (у крупного рогатого скота в 80% г у овец в 75%, по Lichtenheld'y). У человека, наоборот, ацефалоцисты чрезвычайно редки. Помимо таких «стерильных» пузырей наблюдаются пузыри иной структуры (нижеприводимая классификация эхинококковых пузырей является классификацией пат .-анатомической, но отнюдь не зоологической). На герминативной оболочке могут быть рассеяны бе» какого-либо определенного порядка т. н. выводковые капсулы. Капсулы эти одеты теми же оболочками, как и материнский пузырь, только распределены они в обратном порядке: кутикула, не слоистая,—внутри, а герминативный слой—снаружи. На стенках выводковых капсул развиваются сколексы, либо заполняя собой внутреннюю полость капсулы либо выпячиваясь наружу. Число сколексов в выводковых капсулах вариирует в широких пределах. Иногда сколексы отрываются от капсулы и оказываются свободно взвешенными в полости материнского пузрр*"я, образуя т. н. гидатидозный песок. Такая'форма эхинококка носит наименование Е. veterinorum, т. к. встречается особенно часто у домашних животных: свиней, овец, крупного рогатого скота. В противовес этой форме встречается особенно частая у человека форма Е. liominis, когда в полости материнского пузыря формируются так наз. дочерние пузыри. Дочерние пузыри образуются в толще оболочки материнского пузыря из небольших участков герминативной оболочки; растут они либо наружу (экзогенно) либо внутрь (эндогенно) и могут совершенно отпочковываться от материнского пузыря. При своем экзогенном росте они протискиваются в промежуток между кутикулярной оболочкой материнского пузыря и соединительнотканной защитной оболочкой: сформированный хозяином такой тип принято именовать Е. hydatidosus exogenus. При своем эндогенном росте дочерние пузыри проникают внутрь полости материнского пузыря, где их можно обнаружить свободными и подчас в значительном количестве— Е. hydatidosus endogenus. Взаиморасположение слоев в оболочке дочерних пузырей совершенно совпадает с таковым материнского-пузыря, причем и кутикулярная их оболочка имеет тоже слоистое строение. В полостях до- черних пузырей могут формироваться, как и в материнском пузыре, выводковые капсулы ■со сколексами. Дочерние пузыри могут развивать эндогенно или экзогенно и внучатые пузыри . Эндогенные дочерние пузыри могут иметь и иное происхождение: классическим опытом .Деве установлено, что взвешенные в жидкости материнского пузыря изолированные сколексы могут претерпевать своеобразный метаморфоз и превратиться в дочерний пузырь. Экспериментально установлено, что пересадка не только дочерних пузырей и отдельных сколексов, но и отдельных обрывков стенки пузыря опытным животным вызывает формирование у них эхинококковых пузырей, развивающих как выводковые капсулы, так и сколексы, что важно не забывать при хир. лечении Э. Ъ) Echinococcus multilocularis, s. alveolaris, многокамерный, или альвеолярный эхинококк (рис. 5). Эта форма, встречающаяся сравнительно редко у человека и довольно часто у крупного рогатого скота, характеризуется тем, что внутренняя полость личинки
Рисунок 5. Многокамерный эхинококк печени человека (схематически).
заполнена не жидкостью, а конгломератом множества мелких сдавленных, неправильной формы пузырьков, к-рые объединены соединительнотканной субстанцией [см. отдельную таблицу (ст. 415—416), рис. 3 и 4]. На разрезе паразит приобретает ячеистое строение. В пузырьках этих (не в каждом) локализуются сколексы.—Вопрос о зоологическом.взаимоотношении многокамерного и однокамерного эхинококков различными авторами трактуется различно. Лейкарт, Поссель (Leuckart, Possel; 1906,1910), а из русских исследователей Мелышков-Раз-веденков (1901) и его ученики считают, что многокамерный эхинококк является самостоятельным видом, независимым от однокамерного. Главным морфол. критерием сторонники дуалистического течения считают различие в структуре крючечков на хоботке сколекса: у однокамерного эхинококка отношение общей длины крючечка к его рукоятке равно 1 : 4,6, а у многокамерного—1 : 2,7. Имеются сторонники и монистического воззрения, говорящего о зоологическом единстве однокамерного и многокамерного эхинококков. Вопрос этот должен считаться пока еще неразрешенным. Частота нахождения Э. у человека. В Германии один клинически обнаруживаемый случай эхинококкоза человека приходится на 1 056 жит. (в районе Ростока), а в южных провинциях—на 23 685 жит. (Mosler и Peiper). Секционный материал дает болоо высокий процент Э. (в Ростоке—2,43%). В СССР наиболее неблагополучными районами по Э. считаются Зап. Сибирь, Северный Кавказ, Закавказье. По данным, Миролюбива (1927), в Тюмени на 3 820 вскрытий 58 трупов оказались эхинококкозными, что составляет 1,54% по секционным материалам. Наиболее часто у человека эхинококкоз развивается в возрасте от 30 до 50 лет .Частота нахождения Э. у домашних травоядных. По данным Турина, наиболее высокий процент инвазиро-ванности травоядных животных Э. падает на южные и юго-вост. районы европейской части СССР. Наиболее часто оказывается инвазиро-ванным Э. крупный рогатый скот, затем свиньи, козы и овцы. У лошадей эхинококкоз регистрируется весьма редко (0,43%). Частота распространения эхинококкозау собак. Но данным Всесоюзного ин-та гельминтологии, средний процент поражения собак эхинококковом в разных местностях СССР достигает 13% с явным преобладанием на юге. Эпидемиология Э. Уже a priori ясно, что факторами, благоприятствующими распространению Э., должны являться: а) обилие собак, б) недостатки боенского дела (недостаточность сети, недочеты осмотров), в) высокая степень зараженности носителей эхинококкоз-ного вируса—собак и убойных животных, г) недостаточное знакомство населения с этой б-ныо. Инвазия человека происходит при попадании в его пищеварительный тракт члеников цесто-ды или отдельных яиц, resp. онкосфер, выделенных собакой из кишечника. Собака находится по сравнению с другими домашними животными на привилегированном положении: ей доступен не только двор, но весьма часто и внутренние помещения человеческого жилья, вплоть до спальни и кухни. Постоянно облизывая себя, в частности анальную зону, и загрязняя таким образом морду и теряя отходящие членики на полу или на земле, у своего ложа, на своей подстилке, собака весь рассеиваемый материал может вновь сама же собрать на своей шерсти, на ногах, на морде. Эхино-коккозная собака всегда является большой угрозой для окружающих, более того, даже каждая незараженная собака, не изолированная от контакта с другими, также представляет опасность. Общение человека, особенно детей, с собакой ведет к этому заражению. Относительная частота поражений отдельных органов человека Э. явствует из таблицы (по Teichmann'y>1898)(CM. ст. 661). Профилактика: убой животных должен производиться на бойнях или в местах, где имеется веторинарно-сан. надзор. Ни один пораженный эхинококковыми пузырями орган (печень, легкие, почки) не должен выпускаться за пределы бойни. Пораженные органы должны либо уничтожаться либо подвергаться хотя бы кипячению для умерщвления личинок эхинококка. Помимо того нельзя допускать собак на бойни не только в места убоя, но и на боен-ские дворы. Для ограждения животных и человека от заражения Э. прежде всего надо беспощадно уничтожать бродячих собак. Обязательный налог на собак явится здесь подсобной мерой. Тех собак, к-рые имеют определенное назначение и ценность (служебных. в гос. питомниках, овчарок при овцеводческих хозяйствах, охотничьих), следует подвергать регулярному периодическому лечению—дегельминтизации. С этой целью необходимо во время лечения держать собак на привязи, испражнения сжигать или зарывать в землю. В виду эхинококк Органы Абс. число Проценты Органы Печень.......... Легкие ......... Селезенка ........ Почки.......... Женские половые органы и грудные железы Черепная полость . . . Органы кровообращения Костная система .... Плевра......... Сальник ......... Брюшина........ Малый таз....... 46, t 8,76 4,69 не 4,7 6,3 4,0 1,08 1,26 3) 1,2 0,91 1,1 Брюшная полость . . . Брыжейка........ Мужские половые органы .......... Шея........... Лицо, глазница, рот . . Позвоночный канал . . Клшечник........ Средостение....... Поджелудочная железа Мочевой пузырь . . . . Поверхность органов . . Туловище и конечности Абс. число Проценты 0,64 0,61 0,4! 8 5 3 3 337 0,32 0,2 0,12 0,12 13,7 того, что эхинококкозная собака служит постоянной угрозой заражения человека, всегда следует соблюдать и пропагандировать несложные и легко выполнимые меры личной профилактики, которые заключаются в следующем: 1) не целовать собак, 2) не спать в одной постели с собакой, 3) не кормить собак из общей посуды, 4) не допускать собак в помещения, где хранятся съестные припасы, 5) не позволять детям играть с собакой, 6) охранять съестные припасы от облизывания и обнюхивания собакой, 7) перед каждым приемом пищи обязательно мыть руки. к. скрибич. К л и и и к а эхинококкоза разработана еще слабо. Лишь когда паразит достигнет значительных размеров или когда он подвергнется пат. изменениям (прорыв), реакция со стороны носителя паразита становится ясной для клинициста, и последний устанавливает характер заболевания. Изменения в организме носителя в более ранние периоды развития паразита мало выражены, недостаточно характерны и требуют специальных исследований. Поэтому как правило распознавание эхинококкоза в клинике устанавливается поздно. Этим объясняется то, что в большинстве случаев эхинококкоз наблюдается на 8-м и 4-м десятилетии жизни, тогда как инвазия относится б. ч. к детскому возрасту. Лишь локализация паразита, сопряженная с появлением заметных симптомов при небольших размерах его, напр. в головном мозгу или в глазнице, позволяет сделать если не точное распознавание, то по крайней мере дать повод к оперативному вмешательству, к-рое раскроет сущность заболевания сравнительно рано, даже в детском возрасте. При наиболее частой локализации паразита (в печени) заболевание протекает долгое время, с мало заметными, трудно выявляемыми и недостаточно оцениваемыми симптомами хрон. эхинококковой интоксикации. Сюда относятся потеря апетита, слабость, похудание, пигментация кожи, одышка, сердцебиения, боли различной локализации и интенсивности, иногда усиливающиеся до степени приступов различной продолжительности, эозино-филия в крови, уробилинурия. Все эти явления после удаления паразита исчезают. Эти явления хрон. эхинококковой интоксикации еще менее выражены при альвеолярном эхинококке. Тем не менее не признавать эхинококковой интоксикации нельзя и учитывать ее в клин, наблюдении необходимо. За это говорят характер острых эхинококковых интоксикаций и изменения в крови. Поступающие из паразита в организм носителя вещества вызывают в качестве антигена появление антител. Отсюда возможность раз- вития при эхинококкозе анафилактических явлений . Из них наиболее заметным бывает крапивница, по своей частоте и заметности для больного представляющая очень важный симптом в клинике эхинококкоза, который можно выявить и в анамнезе. Она бывает то местной то разлитой и сопровождается зудом различной интенсивности. Проявляется крапивница или без видимых причин или чаще при нарушении целости эхинококковой кисты (прорыв, прокол, операция). Она может сопровождаться чрезвычайно тяжелыми расстройствами сердечнососудистой, дыхательной и нервной систем: больной делается беспокойным, температура повышается, дыхание и пульс учащаются, иногда пульс падает до исчезновения, в различных мышечных группах появляются судорожные сокращения, в крови повышается лейкоцитоз. В большинстве случаев больные более или менее скоро оправляются, но дело может закончиться и смертью. Эти картины анафилактического шока характерны для эхинококкоза. Нередко при эхинококкозе наблюдается падение питания, а у молодых субъектов и слабость физического развития. Отложение жира в клетчатке обычно невелико, в особенности при омертвении эхинококка, хотя бы и не нагноившегося. При альвеолярном эхинококкозе питание б-ных, наоборот, долго сохраняется, что не может не быть связано с плотностью и мощностью соединительнотканного разрастания. Гораздо более резки проявления интоксикации при нагноении паразита, но тогда они носят явно сецтический характер. В крови при эхинококкозе повышается количество нейтрофи-лов, моноцитов и в особенности эозинофилов. В виду того, что вокруг паразита обычно отмечается тканевая эозинофилия, напрашивается мысль о связи между, ней и эозинофилией периферической крови. Исследования Н. Напалкова показали, что параллелизма между тканевой и периферической эозинофилией нет. Количество эозинофилов в крови иной раз повышается очень значительно, до 50% и выше, а иной раз мало или даже эозинофилов совсем нет. Шилтов пытался связать это с интенсивностью процессов размножения в кисте. Не следует упускать из виду, что эозинофилия свойственна и другим гельминтозам. Поэтому наличие ее не говорит за эхинококкоз, а отсутствие против. После удаления эхинококка она идет на убыль то быстро то медленно. Стойкость ее после удаления эхинококка побуждает заподозрить наличие просмотренных при операции кист, конечно если в кишечнике не определяется других глист. Эозинофилии часто сопутствует невысокий (5—10%) моно-цитоз. Специфические особенности кровяной сыворотки при эхинококкозе выявляются в виде реакции преципитации и реакции связывания комплемента. Реакция преципитации для клин. целой ненадежна: она часто бывает положительной при отсутствии эхинококкоза и отрицательной при наличии его. Кроме того нужно эхинококк в64 иметь в виду, что появление осадков может зависеть и от бактериального загрязнения. Все это воспрепятствовало тому, чтобы реакция Крауса (появление специфических осадков) при эхинококкозе вошла в клин, обиход.—Большее клин. значение имеет реакция связывания комплемента. Ее особенно пропагандировал во Франции Вейнберг. По Вейнбергу, она бывает положительна в 65% случаев эхинококкоза, по Крейтеру (Kreuter)— в 50%. Выяснилось, что результаты ее сильно зависят от методики ее постановки, к-рая к тому же далеко не проста. Поэтому и эта реакция большого распространения не получила. Наибольшее применение нашла кожная анафилактическая реакция Касони (Casoni): в толщу кожи ладонной поверхности предплечья впрыскивается 0,2 см3 прозрачной центрифугированной эхинококковой жидкости, полученной с бойни или при операции от человека, свободной от сколексов, частиц плодового слоя и лейкоцитов. Для сравнения в отдаленное от укола место впрыскивают такое же количество солевого раствора. После введения жидкости в толщу кожи получается белый плотный узел, к-рый через 1—2 часа исчезает, если был введен солевой раствор или если реакция отрицательна. В случае положительной реакции вокруг места впрыскивания эхинококковой жидкости появляются красные пятна, к-рые сливаются в сплошную красноту, распространяющуюся на значительный участок кожи. Покрасневшая кожа припухает и делается плотной. Различают два вида реакции: раннюю и позднюю. Ранняя выявляется в первые полчаса (Чижова) в виде папулы с красным ободком и держится 2—3 часа. Она не так доказательна, как поздняя, проявляющаяся через 2—3 часа после впрыскивания и держащаяся сутки и больше. Внутрикожная реакция дает положительный результат более чем в 90%. Она очень демонстративна, проста по технике и не требует лабораторной обстановки. Гораздо более изучены местные проявления эхинококкоза. Из них на первом месте стоит эхинококковая опухоль. Для последней характерны округлые контуры, гладкая поверхность и напряженная эластичная консистенция. При альвеолярном эхинококке опухоль отличается доскообразной плотностью и мелкобугристой поверхностью. Величина опухоли всегда б. или м. значительна, т. к. малые опухоли по бессимптомное™ ускользают от наблюдения. Понятие величины конечно очень условно: опухоль, по своей величине остающаяся еще бессимптомной в печени, в желчных ходах дает уже обтурационную желтуху, в головном мозгу—параличи, а в сердце—прободение стенки со смертельным кровоизлиянием. Обусловливаемая жидким содержимым сферичность опухоли под влиянием местных механических условий может терять свою правильность, но даже после прорыва хотя бы частичная округлость контуров остается. Вследствие сильной напряженности зыбле-ние в опухоли прощупывается редко, лишь при тонкой и слабой брюшной стенке. Отмечавшееся старыми авторами так называемое дрожание гидатид бывает крайне редко. При окаменении Э. опухоль может давать пергаментный хруст при надавливании. То же бывает и при эхинококкозе костей, особенно трубчатых. Кроме опухоли, образуемой самим паразитом, иногда бывает опухание пораженного органа, напр. печени, в силу расстройства в ней кровообращения, паренхиматозного перерождения и викарной гипертрофии. При эхинококкозе брюшных органов нередко увеличивается и селезенка. Увеличение печени и селезенки особенно характерно для альвеолярного эхинококка . Обычно прощупывается одна опухоль, но это не значит, что одиночность характерна даже для гидатидозного Э., называемого иногда однокамерным (это название должно быть оставлено). Множественные кисты бывают очень часто, не менее чем в 50% ел. и даже больше, но они часто просматриваются, даже при операции. Очень часто через нек-рое время после операции б-ной вновь приходит с кистой, находящейся близко к месту удаленной кисты, хотя бы удаление было-произведено без ее вскрытия, следовательно без обсеменения поля операции содержимым кисты. Нередко соседние кисты сливаются вместе, а иногда соседнюю кисту при операции приходится вскрывать через полость уже вскрытой кисты. Обыкновенно соседние кисты бывают неодинаковой величины и после удаления большей кисты просмотренная меньшая начинает быстро разрастаться.. Еще чаще множественность бывает вторичной вследствие разрыва кисты и ауто-трансплянтации дочерних пузырьков, сколексов и частиц зародышевого слоя на новое место в серозной полости или в клетчатке. Обычно при этом бывают те или другие проявления анафилактического шока, и указания на них можно иногда найти в анамнезе б-ных. Такое обсеменение может произойти во время операции и особенно после пробного прокола. Поэтому при операции необходимо всегда считаться с возможностью обсеменения и соответствующими мерами предупредить его, а от пробных проколов при эхинококкозе нужно совсем отказаться. Вторичные кисты могут развиваться и путем экзогенного роста, но установить экзогенность их происхождения возможно лишь путем гист. исследования фиброзной сумки носителя. К смешению со множественными могут повести кисты, прорастающие в соседний орган, так что одна киста одновременно лежит в двух органах, напр. в печени и нижней доле правого легкого. При этом возможен прорыв такой кисты и в бронх и в желчный проток, вследствие чего б-ной будет отхаркивать желчную мокроту, а в желчных ходах могут оказаться дочерние пузырьки. Как правило множественным бывает Э. в костях. В силу неблагоприятных пространственных отношений в кости паразит дает обильное разрастание мелких дочерних пузырьков, которые выполняют губчатую часть кости, распирают и истончают компактную часть ее. Изменение пространственных условий роста паразита тотчас отзывается на характере роста: по обе стороны пораженной кости развиваются пяростальные кисты, уже объемистые по размеру. Сходные условия развития мы имеем и при т. н. альвеолярном эхинококке, дающем массу мелких пузырьков среди мощного разрастания плотной соединительной ткани. Эхинококковую опухоль можно выявить рентгенологически. Это очень легко удается в воздухоносных органах (легких) и при развитии газов в нагнаивающейся эхинококковой кисте. Отсюда явилась мысль пользоваться для выявления эхинококкоза брюш- ных органов, в том числе и печени, введением воздуха в брюшную полость. Особенно благоприятно условия для рентгенодиагностики эхинококкоза складываются при омелотворе-нии паразита как гидатидозного, так и альвеолярного. При костном эхинококкозе получается тоже характерная картина. Принято думать, что опухоль ость первое проявление эхинококкоза, но это не соответствует действительности. Ей предшествуют обычно боли различной интенсивности и качества, иногда обостряющиеся до степени болевых приступов. Источниками боли бывают или серозная оболочка, растягиваемая при изменениях объема и положения пораженного органа и реагирующая на токсические и инфекционные влияния.или желчные пути при нарушении их проходимости. Боли могут стоять в связи и с прорывом кисты в соседние серозные полости или в клетчатку. В таком случае они сопровождаются анафилактическими явлениями. При эхинококкозе костей боли могут иметь рвущий и сверлящий характер и усиливаются при давлении. Для альвеолярного эхинококкоза характерно безболезненное течение. Болевые ощущения могут возникать в печени периодически в результате расстройств печеночного кровообращения и набухания печеночной паренхимы под влиянием гепатотроп-ной 'эхинококковой интоксикации. Несмотря на периодичность болей и сопровождающую их нередко желтушность склер их нельзя относить к поражению внепеченочных желчных ходов, т. к. бывают они гораздо чаще, нежели эхинококковые холангиты, тогда как печеночная паренхима страдает всегда, и не только по соседству с паразитом, но и вдали от него. В результате развивается недостаточность обезвреживающей деятельности печени, а за ней следует и недостаточность работы почек и не-фротические изменения в них. Клин, проявления эхинококкоза в высокой степени видоизменяются в связи ст. н. прорыв о м в соседние ткани и органы. Прорывы происходят нередко; напр. печеночные Э. дают прорывы не меньше чем в 10%. Еще чаще дают прорывы Э. легких. Прорывы происходят в прилежащие серозные полости (брюшину, плевру), в рыхлую клетчатку (забрю-шинную, околопочечную), в трубчатые органы (бронхи, желчные протоки, кишечник, мочеточник), в кровеносные сосуды (в воротную вену, даже в артерии). Альвеолярный эхинококк дает прорывы значительно реже гидатидозного. Прорывы сопровождаются анафилактическими явлениями и чрезвычайно разнообразными симптомами в зависимости от направления прорыва: при прорыве в серозные полости появляются симптомы раздражения (брюшины, плевры); в клетчатке развивается похожая по быстроте появления на кровоизлияние болезненная припухлость; через трубчатые органы (бронхи, кишечник, мочеточник) выводятся наружу характерные составные части содержимого эхинококковой кисты (крючья, дочернее пузырьки и обрывки хитинового мешка) или же происходит закупорка этими образованиями трубчатого органа (желчного хода, мочеточника) с последующей непроходимостью. После прорыва опорожнившаяся киста подвергается рубцеванию; иногда в ней развивается нагноение. Излившееся в серозную полость или в рыхлую клетчатку содержимое может дать начало развитию вторичного эхинококка. Костные Э. могут дать прорыв в сустав.— Кроме прорыва наблюдается и п р о-растание Э. в соседний орган. Так, паразиты выпуклой поверхности печени или селезенки, развивающиеся в сторону диафрагмы, прорастают через нее в нижнюю долю легкого. Костный Э. через полость сустава может прорасти в соседнюю кость. Изменения в клин. течение вносит и умирание паразита. При умирании хитиновая оболочка делается более проницаемой и резче выражается токсическое влияние паразита как местное, так и общее. Мертвые Э. по окружности всегда дают адгезивный процесс, с наклонностью к омелотворе-нию, свидетельствующей о пониженной жизнеспособности тканей. Тогда на рентген, изображении получаются резкие контуры кисты. Эхинококковая интоксикация при умирании паразита делается более выраженной: упадок питания и кроветворения, понижение устойчивости против инфекционных влияний, нарушение защитных функций печени. Мертвый паразит часто делается очагом гноеродной инфекции и дает тогда смешанную интоксикацию. Даже после осумкования и омелотворения он долго хранит в себе дремлющую инфекцию, могущую дать новую вспышку. Самые серьезные изменения в клин, картине возникают с развитием нагноения в паразите. Наиболее частым возбудителем нагноения бывает кишечная палочка, но не исключаются и другие виды гноеродной инфекции. Особенно легко нагноению подвергаются поврежденный паразит, напр. после прорыва, и умерший. Нагноение нередко возникает в просмотренной при операции кисте, расположенной по соседству с удаленной или дренированной кистой. Можно думать, что дегенеративные процессы паразита повышают количество углеводов и белков в содержимом кисты и тем делают его более благоприятной для инфекции питательной средой. С развитием нагноения появляются болезненность, лихорадочное состояние. Опухоль быстро увеличивается, в особенности если нагноение сопровождается развитием газа, что при гидатидозном Э., в противоположность альвеолярному, бывает нередко, т. к. кишечная палочка дает газообразование при наличии в среде углеводов. При сохранении целости оболочек паразита опухоль продолжает сохранять округлую форму, и на рентген, изображении видно, как поверх горизонтального уровня жидкости располагается объемистый воздушный пузырь. При прорыве нагноившейся с образованием газов кисты округлость опухоли теряется, т. к. тогда в процесс вовлекается полость, в к-рую прорывается нагноившийся паразит. Чаще всего это бывает в плевре; в таком случае по физ. проявлениям получается картина газового гнойного плеврита, и только внезапность его развития может навести на подозрение о специфической природе его. Конечно в случае одновременного выделения с мокротой крючьев, обрывков хитина и пузырьков 9. вопрос разъясняется точно. При прорыве нагноившейся кисты в серозную полость или клетчатку всегда, а нередко и раньше прорыва, при газовом нагноении паразита, развивается сеп-тикопиемическое состояние: знобы, лихорадка с большими размахами, поты, поносы, крайнее истощение. Ослабленный эхинококковой интоксикацией организм плохо борется с гнойной инфекцией, а при прорыве нередко пасту- пает и смертельный исход. С этим нужно считаться и при срочно необходимом оперативном лечении нагноившегося эхинококка. В клин, проявлении эхинококкоза очень многое зависит от локализации паразита (см. Печень, Легкие, Селезенка, Кость, Щитовидная железа, Головной мозг). Пораженный орган налагает свой отпечаток на картину б-ни. Так напр. костный эхинококков может дать картину произвольного перелома трубчатой кости. Мало того, и положение паразита в органе тоже имеет большое значение. Паразиты, лежащие в центре печени, легкого, дают гораздо меньше симптомов, нежели лежащие близко к поверхности этих органов.—Клиника альвеолярного эхинококкоза получает своеобразный отпечаток в силу его пат.-анат. особенностей: чрезвычайно большое развитие соединительной ткани с мелкими пузырьками в петлях ее. Получается картина новообразования, развивающегося без болей, без лихорадки, без признаков кисты. Обилие соединительной ткани выявляется плотностью опухоли, неровностью ее поверхности и сдавле-нием желчных ходов, вследствие чего часто бывает тяжелая желтуха. Разрастание соединительной ткани идет вдоль желчных ходов, оставляя проходимыми венозные сосуды, почему асцит отсутствует. От злокачественных опухолей альвеолярный эхинококк отличается устойчивостью питания, к-рое очень долго не нарушается. Распознавание эхинококкоза производится на основании изложенной симптоматологии. Решающим в диагностике моментом может быть только нахождение крючьев, ско-лексов, пузырьков и обрывков хитиновой оболочки. Это может быть только при прорыве Э. в полые и трубчатые органы: в желудок, кишечник, в мочеточник, мочевой пузырь, в бронх. Иначе эти характерные части паразита можно получить только оперативным путем. В прежнее время стремились достигнуть этого путем пробного прокола. В наст, время в виду опасности анафилактического шока и обсеменения прокол отвергнут. Из специфических реакций солидную опору в распознавании представляет кожная реакция Касони; хотя надежность ее не абсолютна, но все-таки очень велика. В большинстве случаев распознается лишь наличие кистовидной опухоли и делается лишь вероятное предположение о возможности эхинококковой природы ее на основании гл. обр. ее локализации. Так, в печени вследствие редкости непаразитарных кист и значительной частоты эхинококковых распознавание кисты уже само по себе решает вопрос в сторону эхинококкоза. В легких вопрос решается обычно рентгенологическим исследованием, выявляющим округлые контуры кисты. Множественность мелких округлых пузырьков на рентгон. снимке кости отличает костный эхинококкоз от солитарных костных кист. Редкие локализации паразита в большинстве случаев не распознаются, даже в таких доступных исследованию органах, как щитовидная железа. Вообще возможность эхинококкоза нужно иметь в виду, чтобы заподозрить его на основании результатов физ. исследования; тогда можно подкрепить предположение об эхинококкозе установлением эозинофилии в крови и анафилактической кожной реакции. Дальше этого распознавание может пойти лишь в случаях открытого эхинококка, когда характерные эле- менты его выделяются наружу.— Предсказание при эхинококкозе гораздо тяжелее, чем принято думать. Не нужно упускать из виду, что эхинококковые кисты часто бывают множественными, располагаются в жизненно важных органах и представляют очаги размножения паразита, что хрон. эхинококковая интоксикация подрываот питание и сопротивляемость организма, что сам паразит подвергается опасным для его носителя процессам (прорыв, обсеменение, переносы, нагноение) и обладает безграничной способностью ic росту, что даже умирание его еще далеко не всегда ведет к излечению, а нередко повышает опасность вследствие развития нагноения. Лечение эхинококкоза мыслимо в двух направлениях: добиваться умирания паразита в расчете на осумкование и даже омелотворе-ние его или удалить паразита из пораженного органа оперативным путем. Умирания паразита пытались достигнуть различными способами: введением в пораженный организм различных медикаментов (сулемы, иода, экстракта мужского папоротника, сальварсана, хини-'. на), рентгенизацией, электролизом, введением лекарств в мешок паразита (сулемы, формалина). Однако умирание паразита еще не означает выздоровления, если мертвый паразит остается внутри организма. Значительное количестве мертвого органического вещества, к тому же токсичного для окружающих тканей и для всего организма, может дать нагноение, опасное для б-ного, особенно в таких органах, как печень, легкое, селезенка, почка, мозг. Поэтому надежным методом лечения может быть только удаление паразита. Удаление паразита должно быть полным, свободным от опасности обсеменения и не оставлять долго не заживающих и гноящихся полостей. С этих точек зрения и нужно оценивать многочисленные предложения оперативной методики. В виду нередкой множественности кист доступ к ним должен быть достаточно широким, чтобы не только удалить распознанную «исту, но и широко обревизовать прилежащие ткани и органы, нет ли в них еще кист, ускользнувших от распознавания. В этом отношении хир. практика оставляет желать еще многого. Если возможно, удалять паразита нужно целиком, вместе с фиброзной сумкой, чтобы не оставлять не только соседних кист, но даже и зародышей. Еще лучше в этих целях, если только возможно, резекция части пораженного органа. Если невозможны резекция или удаление вместе с фиброзной сумкой, иногда бывает возможно удаление хитинового мешка без его вскрытия, что охраняет от обсеменения. Все-таки после удаления невскрытого хитинового мешка стенки остающейся фиброзной сумки необходимо обработать каким-либо противопаразитным веществом, чтобы устранить опасность сохранения жизнеспособных частиц паразита. С этой целью можно рекомендовать наливание в сумку эфира с удалением избытка последнего через 2—3 минуты. Эфир менее повреждает стенки сумки, чем формалин, сильно нарушающий последующее заживление полости, и менее ядовит для всего организма, чем сулема или карболовая кислота. Если хитиновый мешок паразита приходится по обнажении все-таки прокалывать или рассекать, то окружность его необходимо предварительно тщательно обложить марлевыми салфетками, удалять которые нужно только после обливания их эфиром, чтобы при удалении не занести жизнеспособных частиц и образований (сколексов, пузырьков) в серозную полость или в клетчатку. С той же целью до вскрытия следует внести в мешок какое-либо противопаразитное вещество, отсосав предварительно часть жидкости через троакар; и в этом случае уместно вливание эфира. По удалении паразита стерильную полость следует уничтожить путем сшивания струной ее стенок, начиная со дна. Если это невозможно, то после отсечения возможно большей части фиброзной сумки края остатка ее нужно пришить к краям раны брюшной стенки и остающуюся полость дренировать (марсупиализа-ция). Зашивание наглухо фиброзного мешка по способу Боброва теоретически не обосновано, а практически опасно, часто не удается и нередко дает т. н. возвраты, на самом деле— разрастание просмотренных при операции паразитов. В случаях нагноившихся паразитов конечно речь может итти только о дренировании.—Альвеолярный эхинококков может быть излечен только резекцией всего пораженного отдела органа. К сожалению возможность резекции бывает не часто, в силу поражения центральных частей органа, напр. печени. Лечение эхинококкоза легких, костей и др. органов в обшем базируется па изложенных основаниях. В послеоперационном течении приходится встречаться нередко с упорным жел-чеистечением из остающегося послеоперационного свища. Исследования Массалитинова доказали, что повод к этому дают широкие желчные ходы в толще фиброзной капсулы паразита. Это также дает основание к удалению ее вместе с паразитом. При долго держащихся свищах после удаления Э. в-свищевых ходах может развиться раковое новообразование. Оно выявит себя повторными упорными кровотечениями. Н. Напалквв. Лит.: Гурин Г., Эхинококковая болезнь у животных, стр. 1—152, М., 1900; Даниляк И., Материалы к изучению эхинококковой болезни в Азербайджанской ССР, Баку, 1935 (лит. 568 назв.); Скрябин К. и Шульц Р., Гельминтозы человека, ч. 1, М., 1929; Blumenthal G-., Echinokokkenkrankheit (Hndb. d. pathogenen Mikroorganismen, hrsg. v. W. Kollc, R. Kraus u. P. Uhlenhuth, B. VІ, T. 2, Jena—В.—Wien, 1928, лит.); Deve Г., Echinococcose (Norjveau traitfi de me-decine, sous la dir. de G. Roger, F. Widal et P. Teissier, f. V., t. 1, P., 1924); Dew H., Hydatid disease, Sydney, 1928 (лит.); Н о s e m a n n &., Die Chirurgie der parasitiircn Erkrankungen (Die Chirurgie. herausgegeben v. M.Kirsehiicr u. 0. Nordmann.B. I, B.—Wien, 1928, лит.). Смотрите также:
Смотрите также:
- ЭХОПРАКСИЯ (отгреч. echo—звук и praxis — деление), подражательный автоматизм, склонность нок-рых душевнобольных пассивно автоматически повторять движения и действия других людей. Э. может быть выражена с различной интенсивностью: чаще б-ной повторяет только ...
- ЭЯКУЛЯЦИЯ (ejaculatio, ejaculatio seminis), извержение семени, начинается передвижением яичкового секрета из придатков яичек в предстательную часть мочеиспускательного канала. Этому предшествует продвижение яичкового секрета из семенных канальцев в придаток яичка, происходящее под ...
- ЮГОСЛАВИЯ (королевство сербов, хорватов и словен), государство, образовавшееся в 1918— 1919 гг. после войны в результате присоединения к Сербии австрийских провинций и Черногории . Общие данные и движение населения. Поверхность—248 987 ...
- ЮДИН СЕРГЕЙ Сергеевич (род. в 1891 г.), профессор-хирург, директор клиники неотложной хирургии Института Склифосовского в Москве. Окончил Московский ун-т в 1915 г. В германской войне участвовал полковым врачом. В 1918—22 гг ...
- ЮДИН ТИХОН Иванович (род. в 1879 г.), известный советский психиатр. Учился в Московском ун-те, где по окончании был ординатором психиатрич. клиники (1904—07 гг.). С 1907 по 1914 г. был ординатором Харьковской больницы ...