ПАППАТАЧИ ЛИХОРАДКА
ПАППАТАЧИ ЛИХОРАДКА (син.: трехднев
ная лихорадка, флеботомус-лихорадка, летняя лихорадка, климатическая лихорадка, москитная лихорадка, москитка, летнийгрип, малярийная инфлюенца, бухарская инфлюен-ца, сартянка, трапезундская «хава», собачья болезнь, эндемический гастроэнтерит, климатический гастроэнтерит, желудочный катар, болезнь Pick'а), остроинфекционное заболевание, появляющееся в нек-рых странах лишь в жаркое время года, сопровождаемое кратковременной (около трех дней) лихорадкой, вызывающее сильное общее расстройство, но имеющее всегда доброкачественный характер. Неизвестный еще возбудитель—фильтрующийся микроб—передается
москитом (см.) Phle-botomus papatasii; от этого переносчика и произошло название заболевания (pappataci— происходит от итальянских слов рарра— кусает, tace—молча)—так называли москита Phlebotomus papatasii, который обыкновенно «молча кусается». История. П. л. под разными названиями была известна давно. В 1804 г. Пим (Рут) описал «трехдневную лихорадку» на средиземноморском побережьи. В 1874—75 гг. Чиколи (Cicoli) описал «летнюю лихорадку» в Пола (Истрия), клинически похожую на П. л. В 1886 г. Пик (A. Pick) в Герцоговине впервые признает П. л. самостоятельной инфекционной б-ныо с характерными клин, проявлениями. В 1904 г. Тауссиг (Taussig) отметил совпадение заболевания с появлением москитов (Phi. papatasii), к-рые встречаются в жаркие месяцы в низменных местностях и отсутствуют на возвышенностях; он впервые счел москитов распространителями этого заболевания. В 1908 году особая комиссия, в составе Дерра (Doerr) (бактериолог, и экспериментальная часть), Франца (Franz) (клин, часть) и Таус-сига (эпидемиология и распространение б-ни) специально изучила этиологию, клинику и эпидемиологию распространенной в Герцоговине и Далмации трехдневной лихорадки и впервые ввела в научную медицинскую литературу название П. л. В 1908—09 гг. Дерру впервые удалось экспериментально перенести инфекцию от б-ных на здоровых посредством впрыскивания взятой от б-ных крови или профильтрованной кровяной сыворотки. Ему же впервые удалось перенести инфекцию посредством флеботомуса. Эти опыты дали возможность установить этиологический характер и эпидемиологические особенности П. л. Этиология. Возбудитель П. л. неизвестен. Были описаны в качестве возбудителя спирохеты (Whittingham) или rickettsia-no-добные организмы, найденные в кишечнике самки флеботомуса (Schilling), но эти находки не подтвердились. Работы по отыскиванию возбудителя в кале, моче, мокроте и рвотных массах дали отрицательный результат. Возбудитель находится в циркулирующей крови в первые 24 часа от начала заболевания. 40 часов спустя от начала лихорадки кровь (сыворотка) навсегда теряет вирулентность. Сыворотка больных после пропускания ее через фильтры Беркефельда, Рейхеля и Шамбердана (но не через свечу Пукаля) сохраняет свою вирулентность и при подкожном введении здоровым восприимчивым людям вызывает у них типичное заболевание после инкубации около 5 дней. Чтобы вызвать заболевание посредством подкожной инъекции, достаточно 0,001
см3 свежей вирулентной сыворотки; бблыпие количества крови и сыворотки (1—3
смг) не усиливают тяжести забо- левания (Дерр). По Лепину (Lepine), вирулентная сыворотка после подогревания при 55° в течении 10 мин. совершенно теряет вирулентность; по Дерру, при комнатной t° сыворотка сохраняет заразительность до З
г/
а дней. Впрыскивание вирулентной крови или сыворотки -различным лабораторным животным (морской свинке, кролику, крысам, собаке) остается безрезультатным (Birt, Doerr и дрО; заболевание не удается вызвать у животных и при посредстве москитов (Lepine). Нек-рые авторы все-таки предполагают, что животные заболевают П. л. и могут являться носителями вируса (Brack). В крови выздоравливающего б-ного имеются имунные тела. Дерр и Русс (Russ) смешали 1
см3 имунной сыворотки с вирулентной сывороткой б-ного (0,5
см3) и, оставив на 4 часа, впрыснули здоровому восприимчивому человеку; сыворотка оказалась потерявшей вирулентность. Т. к. флебо-томусы осенью погибают, а рецидивы б-ни зимой и весной до появления флеботомусов не наблюдаются, то не ясен вопрос, где и как сохраняется вирус в свободное от москитов время. Дерр и Русс предполагали, что вирус от инфицированной самки через яйцо переходит личинке, в ней зимует, а затем при дальнейшем развитии передается взрослому насекомому. Уиттингем и Рук (Rook) отвезли инфицированных флеботомусов из Мальты в Лондон, здесь от них получили яйца и полное развитие насекомых. Укусами полученного здесь нового поколения они вызвали заболевание. В вопросе о перезимовании вируса в личинке и передаче потомству однако еще много неясного и спорного. По Ньюстеду (Newstead), помимо Phi. papatasii переносчиками паппатачи лихорадки могут быть и другие виды флеботомусов, в первую очередь Phi. perniciosus. Обвиняют также Phi. minutus, Phi. molestus, Phi. nigerrimus, Phi. rostrans, Phi. malabaricus. Распространение П. л. совпадаете местом распространения и с временем появления флеботомусов, преимущественно Phlebo-tonms papatasii Scapoli. П. л. распространена в странах с тропическим и субтропическим, а также и с умеренным климатом; эндемичными очагами являются низменности и долины рек и побережья морей. Тауссиг в Далмации и Герцоговине отмечает пораженные места высотой до 420
м над уровнем моря; по данным автора эндемичные места обыкновенно не превышают 450
м. Другие авторы отмечают еще более высокие местности, пораженные П. л.: Иерусалим (780 .it), Ангору (1 000
м) и др. В СССР Канделаки отметил распространение П. л. на высоте 800
м (Боржом в ССР Грузии). Не всегда там, где имеются флеботомусы, распространена П. л.; встречаются места «с фле-ботомусами без флеботомус-лихорадки» (Phle-botomen ohne Phlebotomeniieber). Очевидно имеется еще целый ряд неизвестных факторов местного характера, от к-рых зависит распространение П. л. Флеботомусы появляются в летние месяцы; в зависимости от местных метеорологических и др. условий, период распространения их длится в субтропических странах и в странах с умеренным климатом от мая или июня до сентября или октября месяца. В жарких странах (Индия, Египет и т. п.) флеботомусы появляются раньше (апрель) и исчезают позже. При этом появление флеботомусов всегда предшествует появлению П. л, В СССР время распространения флеботомусов и П. л. отмечается: для Закавказья—с июня по сентябрь, для Средней Азии—с мая по сентябрь, для Крыма—с июня по октябрь. В Персии эпидемия П. л. появляется с мая. Во время мировой войны в 1917 году в Трапезунде (Турция) эпидемия П. л. появилась в первой половине июня, постепенно нарастала, достигла высшего развития в июле—августе и исчезла в октябре. В одной и той же местности время появления и исчезновения эпидемии П. л. колеблется в зависимости от местных метеорологических и других внешних условий; жаркие дни способствуют раннему появлению эпидемии; холодные, дождливые, ветряные дни отодвигают время появления эпидемии, ослабляют и даже прерывают ее. В Тифлисе при холодной и дождливой весне появление флеботомуса и П. л. запаздывает на несколько недель. В начале эпидемии клин, течение П. л. обыкновенно бывает более легкое, абортивное, затем к разгару эпидемии становится тяжелее. В одной и той же местности эпидемия П. л. не каждый год протекает с одинаковой интенсивностью; бывают годы с сильной эпидемией и, наоборот, годы, когда эпидемия П. л. протекает тихо, незаметно или почти отсутствует. В эндемичных местах интенсивность распространения П. л. связана с определенными районами, участками, улицами, домами и даже комнатами. Жители нижних этажей домов более поражаются, чем верхних. Такое избирательное распространение П. л. во многом зависит от биол. особенностей москитов (близость мест для выплаживания москитов, сан. состояние домов и окружающих мест, проветривание комнат), а также от восприимчивости населения. П. л. заболевают все без различия возраста, пола и расовой принадлежности. Наблюдается лишь небольшой процент природной невосприимчивости. В эндемичных местах болеют почти исключительно приезжие и дети. Местное население, переболев в детстве, имеет иммунитет. Во время мировой войны на Кавказском фронте заболевали прибывающие войсковые части и вообще приезжие, местное же население оставалось здоровым. Для армии П. л. заслуживает особого внимания. Хотя б-нь длится недолго, оканчивается благополучно, но, имея тяжелое течение, на недели оставляет общую слабость и неспособность к труду. Сразу заболевает большое количество людей, и из строя выбывает на несколько недель до 20—25% состава. Однажды перенесенное заболевание оставляет иммунитет. Повторное заболевание в том же году или в последующем бывает как исключение. Географическое распространение П. л. Помимо Герцоговины и Далмации, где П. л. была впервые описана под этим названием, ее распространение отмечено во многих местах, прилегающих к Средиземному морю; она встречается в Испании, Португалии, южной Франции и Италии, на острове Мальте, Корсике, Сицилии и Сардинии, в Греции, Болгарии, Турции, Персии, Сирии, Месопотамии, Ост-Индии, Египте, Индии, на острове Цейлоне, в Китае и нек-рых частях Америки и Австралии. В СССР П. л. распространена в Закавказьи, Крыму и Средней Азии. П. л. в СССР впервые обратила на себя особое внимание со времени мировой войны, когда на Кавказском фронте во многих гарни- зонах войсковые части заболевали поголовно трехдневной лихорадкой, идентичность к-рой с П. л. доказана была Канделаки и Марцинов-ским. Среди войсковых частей Кавказского фронта П. л. оказалась распространенной по берегам Черного моря (Трапезунд, Платана), Каспийского моря (Энзели), а также в Шах-тахтах, Керманшахе и др. (Марциновский, Канделаки, Исаакян, Патрик и другие). В Грузии П. л. особенно распространена в долине р. Куры. Ее эндемичные очаги имеются в нек-рых участках Тифлиса. П. л. распространена далее в различных районах Азербайджана (долина рек Куры, Аракса, Каспийское побережье и др.), сильно распространена и в Армении; в последней г. Эривань является наиболее пораженным. П. л. довольно широко распространена в Крыму, где она под разными названиями (летний грип, трехдневная лихорадка и др.) была известна давно. В Средней Азии П. л. начала правильно распознаваться с 1924 г. военными врачами среди войсковых частей, а также среди гражданского населения в Восточной Бухаре, Ташкенте, Таджикистане и Туркменистане. Здесь же тщательно изучались переносчики П. л.—флеботомусы. Пат. анатомия. Непосредственно от П. л. смертных случаев не бывает. По имеющимся данным каких-либо специфических, характерных для П. л. пат.-анатом, изменений со стороны внутренних органов не отмечается.—Течение б-ни и симптоматология. Инкубационный период длится от 3 до 7 дней. Продромальный период обычно отсутствует. Легкие продромальные явления, если они имеются, выражаются в виде общего недомогания, чувства усталости, незначительных головных болей, отсутствия апетита, к-рые появляются за несколько часов до начала болезни. Большей частью б-нь наступает внезапно: иногда во время работы, на карауле или во время сна. Без озноба или при незначительном познабливании t° за несколько часов (ок. 6 часов) достигает 39—40° или 41°. На такой высоте темп, держится 24 часа, затем начинает постепенно понижаться и на Б-ной чувствует мучительную головную боль, в особенности в области висков, лба и глазных впадин. Помимо чувства усталости, тяжести в суставах, сильной слабости и головокружения отмечается апатия, психическая депрессия, бессонница, иногда же возбужденное состояние, делириум и судороги. Наблюдаются обморочное, а иногда и апоплексиподобное состояния. Б-ной чувствует тянущие и рвущие боли в нервах и мышцах. Сильные боли в мышцах имеются особенно в начале заболевания; боли эти усиливаются во время активных движений. Особенно сильны они в области спины, поясницы, в межреберных пространствах, в икроножных мышцах. Суставы обыкновенно не поражаются. Глазные яблоки сильно болезненны, особенно при движении и надавливании. Сильно болезненны и глазные мышцы. Рисунок 1. Если поднять двумя пальцами кожу опущенного верхнего века, б-ной чувствует сильнейшую боль(«Ыс18утр1ют»—Taussig). Конъюнктива склеры сильно инъицирована, особенно у наружного угла глаза, где имеется краснота в виде полос или треугольника, вершиной обращенного к роговице (симптом Пика). Слизистая полости рта часто сильно красна. Отмечается гиперемия и отечность мягкого нёба; точечные геморагии слизистой в различных местах полости рта и носа, носовые кровотечения. Катаральных явлений со стороны дыхательных путей не имеется. Апетит понижен.
ДНИ Б0ЛЕЗНИ| I I 2J3 1 2|3[4|1 2131415871811 [2 3 ' 5161711 [2IS] 4Щ. (]7 в 123 4 Г8 ш 4[1]2]3 4|5|8|7|8|8 1|2|3|4|5|6|7|8|ll 2]3 в Г 1 41Ь ' ]2]3!4 1|2|3|4|5[6|7 40: 39-38 = 37: 36: щ ijjnaroi UjUlllJJJJJJJ-i:
иш 35С ЛУЧ1 2 \ 3 I 4 | 5 ^"' Г 8 10 I 11 Рисунок 2. Различные случаи паппатачи лихорадки. третий день падает до нормы. Обыкновенно лихорадка заканчивается в три дня, почему ее также называют трехдневной лихорадкой (рис. 1). В легких или атипичных случаях t° может упасть раньше—через 48 или даже через 24 часа (абортивная форма); t° может держаться и дольше—до 4—5 и даже до 7 дней. Иногда t°, упав до нормы, на третий день или раньше может снова подняться. Рецидивы могут наступить через несколько дней или через 1—2 недели после падения t° (рис. 2). В зависимости от индивидуальности проявления со стороны нервной системы разнообразны; в общем они дают характерную для П. л* картину. Язык покрыт белым или желтовато-коричневым налетом, слегка влажен, в тяжелых случаях сухой. Нередко бывает рвота. В начале б. ч. отмечается запор, впоследствии—поносы. Наблюдается жидкий стул с примесью слизи и крови, иногда холероподобный стул. В некоторых случаях расстройства пищеварительного тракта при П. л. выступают особенно резко. Селезенка и печень не увеличены. Со стороны мочеполовых органов не отмечается изменений. Лишь в редких случаях во время высокой t° можно в моче обнаружить следы белка, который быстро исчезает. Органы кровообращения сильно реагируют на инфекцию и дают характерные изменения. Пульс не соответствует t.°; наблюдается брадикардия. Небольшое замедление частоты пульса отмечается с первого же дня, но как правило выражено со второго и третьего дня. Частота пульса замедляется до 60, а иногда даже до 40 в мин. Брадикардия может длиться от одной до двух недель. Кровяное давление во время лихорадочного стадия соответствует норме, в периоде выздоровления немного понижается (Тауссиг и Франц). Картина крови дает сильно выраженную лейкопению, которая отмечается с первого же дня заболевания (2 400— 4 450). Вместе с тем отмечаются лимфоцитоз, моноцитоз, анэозинофилия и увеличение па-лочкоядерных нейтрофилов (Шиллинг, Га-глазов и др.). Характерных изменений со стороны кожи не бывает; кожная экзантема отсутствует. Во время лихорадочного состояния отмечается гиперемия кожи (вазомоторная краснота). Нередко на коже можно заметить лишь следы укуса москитов на определенных частях тела, б. ч. на ногах и руках (см. отдельн. таблицу к ст.
Пеллагра, рисунок 1). Следы укусов в зависимости от чувствительности и реакции б-ного различны; свежие укусы имеют вид мельчайших красных пятнышек, напоминающих укусы клопов. Пятна эти, исчезая, оставляют узелки; от расчесов вследствие зуда картина может меняться. У резко реагирующих б-ных на местах укусов появляется вначале инфильтрация, а затем маленькие, постепенно увеличивающиеся пузырьки со светложелтой жидкостью. Пузырьки лопаются, высыхают и образуют корку с неправильными зубчатыми краями. Иногда как вторичная инфекция наблюдаются гнойные пузырьки (Дерр). Диагноз. При вспышке эпидемии в летнее время, в эндемичных местах распространения флеботомусов, распознавание б-ни не трудно. Диференцировать приходится с некоторыми лихорадочными заболеваниями (малярия, денге, инфлюенца, мальтийская лихорадка, тиф и паратифы). При малярии исследование крови решает вопрос. Для денге в отличие от П. л. характерна тахикардия при высокой t°, экзантема, возвратный тип лихорадки и боль в суставах (при П. л. боли преимущественно в мышцах); эпидемия П. л. начинается с весны, а эпидемия денге бывает осенью. В отличие от инфлюенцы при П. л. имеется лейкопения и отсутствие катаральных явлений со стороны дыхательных путей. Для отличия от мальтийской лихорадки, тифа и паратифа служат серологические и бактериологические реакции.—П р о г н о з всегда благоприятный. Выздоровление часто затягивается на недели.—Л е ч е н и е. Специфических средств нет. Лечение симптоматическое. Для облегчения болей дают аспирин, пирамидон; регулируют состояние жел.-киш. тракта. Удобная постель, промывание рта. Профилактика. При проведении про-филактич. мероприятий необходимо иметь в виду 1) источник инфекции (б-ной человек в начале заболевания); 2) переносчика инфекции (флеботомуо); 3) восприимчивого человека. Борьба с источником инфекции—задача весьма трудная. Теоретически следует в первый же день заболевания изолировать б-ных в отдельном помещении, защищенном от флеботомусов. Но практически это трудно выполнимо. Борьба с флеботомусами должна вестись в двух направлениях: с окрыленными насекомыми и с очагами их выплаживания. Т. к. флеботомус на человека нападает ночью, особенно во время сна, то необходимо защищать комнаты (спальни) от них. При открытых окнах свет привлекает в комнату большое количество флеботомусов. Механическая защита— сетки на окнах—лучшее средство, но диаметр отверстий сетки не должен превышать 0,75
мм, т. к. флеботомусы легко проползают через бо-лее.широкие отверстия. С другой стороны, сетка задерживает воздух, что делает ее мало применимой в знойные летние ночи. Комната ежедневно должна проверяться на присутствие флеботомусов; их легче находить рано по утрам: насосавшись крови, они сидят на стенах, в углах, под потолком. Потолок и стены комнаты должны быть хорошо выбелены, тогда флеботомусы легче видны. Необходимо тщательно очищать стены, углы и потолки щеткой, обрызгивать насекомоядными жидкостями. Ньюстед советует 1 %-ный раствор формалина; периодически можно применять выкуривание. Рекомендуется устраивать сквозняки или искусственную (электрическую) вентиляцию около постели, т. к. флеботомусы не переносят движения воздуха. При личной профилактике лучшее средство—полог над кроватью. Рекомендуемые различные пахучие средства (01. Anisi, 01. Eucalypti, 01. Terebinth. и др.) мало действительны. Не имеют практического значения и естественные враги флеботомусов (птицы, пауки и т. п.). Борьба с очагами выплаживания флеботомусов также затруднительна, т. к. до сих пор недостаточно изучены эти места. Не надо допускать скопления отбросов как органического, так и неорганического характера. Необходимо сносить развалины и всякие ненужные пристройки; уборные, кладовые, сараи и помещения для животных следует содержать в чистоте, часто их проветривать. Общественные мероприятия должны преследовать улучшение общегиг. и сан. условий эндемичных местностей. При походах рекомендуется избегать ночевок в заведомо эндемичных местах и выбирать более высокие, свободные от флеботомусов местности.
Лит.: Гриднева В., К эпидемиологии лихорадки паппатачи в Тифлисе, Рус. ж. троп, мед., 1928, №1; Канделаки С, Лихорадка паппатачи в Трапе-зунде и передатчик этой болезни, Общественный врач, 1917, № 9—10,- Кремер Б.,К эпидемиологии лихорадки паппатачи в Крыму, Вестн. микробиол., эпиде-миол. и паразитол., т. IX, вып. 3, 1930; Лабутив М., К вопросу о профилактике при febris pappataci, Мед. мысль Узб., 1927, № 9; Мацкевич Б.,. Изменения со стороны нервной системы при febris pappataci, ibid.; Марциновский Е., Лихорадка паппатачи на Кавказском фронте, Мед. обозр., т. XXXVІI, № 13—16, 1917; Минкевич И., Так называемая москитная лихорадка в Крыму, Профил. мед., 1923, № 1—2; Петров В., Эпидемиология лихорадки паппатачи в связи с биологией москитов, Мед. мысль Узб., 1929, № 1 (лит.); Петров В.иВис-ковский С, Эпидемиологические и клинические наблюдения над лихорадкой pappataci, ibid., 1927, № 9; Попов П., Опыт изучения Phlebotomus России, Рус. ж. троп, мед., 1926, № 10 (также отд. изд.— M., 1927); он же, О лихорадке pappataci и Phlebotomus в Крыму, ibid., 1927, № 6 (лит.); Раевский А., Лихорадка паппатачи в Туркменистане, Вестн. микробиол., эпидемиол. и паразитол., т. VІII, вып. 2, 1929; D о е г г R., Pappatacifieber und Dengue (Hndb. d. pathogenen Mikroorganismen, hrsg. v. W. Kolle, R. Kraus u. P. Uhlenhuth, B. VІII, Jena— В.—Wien, .1930); Do err R., Franz R. u. Taussig S., Das Pappatacifieber, Lpz.-—Wien, 1909; E у sell A., Die Phlebotomen (Hndb. d. Tropenkrankheiten, hrsg. v. С Mense, B. I, Lpz., 1924, лит.); Larrousse F.„ Etude systematique et medicale des phlebotomes, P., 1921; Sticker G., Die Pappataciseuche (Hndb. d. Tropenkrankheiten, hrsg. v. C. Mense, B.IV, Lpz..1926, лит.). См. также лит. к ст. Москиты. С. Канделаки»
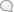 Смотрите также:
Смотрите также:
- ПАППЕНГЕЙМА МЕТОДЫ (Pappenheim), предложенные Паппенгеймом способы окраски клеточных элементов крови в кровяных мазках и гист. срезах из кроветворных органов. Эти методы, называемые ианоитическими окрасками Паппенгейма, служат гл. обр. для диференциации хроматина и ...
- ПАПУЛА (papula), узелок, морфол. элемент многих дерматозов—небольшое, от макового-зерна до крупной горошины возвышение на поверхности кожи или слизистой, плотное и компактное (отличие от везикулы), имеющее ограниченные существование и рост (отличие от ...
- ПАРА, приставка (греческ.), обозначающая «возле», «рядом»; применяется в мед. терминологии для указания на существование каких-либо образований или процессов в тканях, топографически близких к какому-нибудь органу. Напр. говоря о паранефрите, имеют ...
- ПАРААГЛЮТИНАЦИЯ, образование аглю-тининов по отношению к микробу, не являющемуся причиной данного заболевания, но находящемуся в симбиозе с микробом-возбудите- .леи. Феномен П. описан впервые Куном и Войте (Kuhn, Woithe) при дизентерии. ...
- ПАРАБИОЗ (от греч. para—возле и bios— жизнь), термин, имеющий двоякое значение. 1. Соединение двух организмов в целях изучения взаимных влияний через посредство кровеносной и лимфатической систем. Опыты парабиоза осуществлялись на млекопитающих, ...
 Смотрите также:
Смотрите также: