НЕВРОТОМИЯ
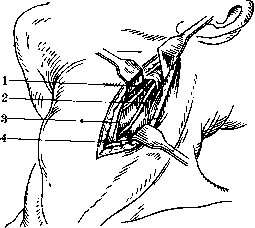
Рисунок 1. Оперативный доступ к п. laryngeus sup.:
1— место перерезки гортанного нерва; 2—п. vagus; S—a. carotis int.; 4.—m. sterao-cleido- mastoideus. ствующего ребра, на 0,5 см книзу от него, делают разрез (6—7 см), начиная на четыре пальца в сторону от линии остистых отростков. Послойно доходят до наружной межреберной мышцы, к-рую рассекают у места прикрепления ее к ребру. При оттягивании ее книзу обнажается нерв. Кроме указанных невральгий перерезка межреберных нервов (в комбинации с вырыванием центрального и периферического концов) применяется иногда при табетических кризах (Le-riche и др.).—В ерхние конечност и.—
Рисунок 2. Рисунок 3.
Рисунок 2. Твердый отек тыла кисти до невротомии. Ямка от давления пальцем. Рисунок 3. То те после невротомии. Твердый отек тыла кисти, сопровождающийся обычно рефлекторной контрактурой разгибателей пальцев. Прекрасные результаты дает рассечение п. interossei dors. (ram. n. radialis) (рисунки 2 и 3). Доступ—разрез по тыльной стороне предпле- чья в средней трети его по линии, соединяющей головку луча с его шиловидным отростком. Нерв лежит на membrana interossea между m. extensor pollicis longus и brevis. Положительный результат дает перерезка этого же нерва при незаживающих язвах на тыле кисти.—Б-нь Рено, рентген. о ж о.г и, экземы. Опыт лечения их Н. пока определенных результатов не дает. Обычно перерезают при этом в нижней трети предплечья п. medianus—при локализации процесса на ладонной стороне дисталь-ных фаланг 1-го—3-го пальцев, п. ulnaris (ram. superfic.) — при поражении концевых фаланг 4-го—5-го пальцев, ram. superficia-lis n. radialis — при наличии процесса на тыле 1-го—3-го пальцев. При сухих формах экзем на ладонной поверхности предплечья рассечение п. cut. antibrachii med. в нижней трети плеча дает в ряде случаев положительный результат. Нижняя конечность за последнее время является особенно часто объектом вмешательства на периферических нервах по поводу различных пат.процессов. X р он. незаживающие язвы голени. При локализации их на внутренней поверхно-: сти голени (в нижней трети ее) перерезает-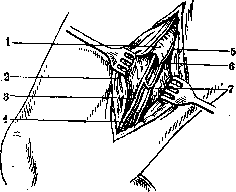
Рисунок 4. Оперативный доступ к п. saphenus: 1— lamina vasto-adductoria; 2—m. sartorius; з—п. saphenus; 4 — ramus saphenus a. geau supremae; 5—m. gracilis; 6—n. obturatorius; 7—анастомоз.
ся п. saphenus. Доступ—разрез (8—10 см) ведется по заднему краю портняжной мышцы (m. sartorius) на 4 пальца выше внутреннего мыщелка бедра. Мышца оттягивается кпереди и под ней в жировой клетчатке обнажается п. saphenus (рисунок 4). При другой, более редкой локализации язв, а именно— на внутренней же стороне, но в верхней трети голени, хороший эффект дает рассечение п. obturatorH (технику обнажения см. ниже). При положении язв на задней и наружной поверхности голени можно пытаться перерезать п. cut. surae med. et lat., но в большинстве случаев эти Н. мало действительны. Статистика результатов после Н. при язвах дает 70—72% непосредственного успеха. Стойкие результаты (от 1 до 3 лет) наблюдаются в 20—25% (рис. 5 и 6). В течение ближайшего полугода рецидивируют 18—20%.—С амопроизвольные гангрены. Наибольший процент успеха 1& дает перерезка п. peronaei prof. Это нужно считать одинаково правильным как для начальных форм, так и для форм с развившимися гангренозными очагами. При этом местоположение очагов (на стопе или пальцах) особой рота не играет. Нерв обнажают разрезом (6—7 см длиной) в средней
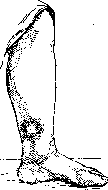
Рисунок 5. Рисунок 6.
Рисунок 5. Незаживающая язва голени (давность 1 год) до невротомии. Рисунок 6. То же после невротомии. Гладкий рубец на месте бывшей язвы. Продолжительность наблюдения 4 года. трети голени, на палец отступя кнаружи от crista tibiae. Раздвинув m. extensor hallucis longus. и m. tibialis anterior, находят в глубине между ними на межкостной перегородке нерв. Если терапевтич. эффект указанной Н. оказывается недостаточным, то добавляют к ней перерезку п. cut. su-rae medialis в под-колен. ямке при локализации гангрены на мизинце или же перерезку соответствующей ветви п. peronaei superfi- ^f;^;,?'"™^^0^1^!1 cialis при наличии ЛЯ„„~ г,™ ™ ™ ганГрен03Ных язв на других пальцах ноги. От перерезки таких крупных нервных стволов, как например п. ischiadicus и даже п. tibialis и п. peronaeus comm. (в подколенной ямке), лучше воздерживаться. Терапевт, ценность подобных Н. более чем проблематична, причиняемые же ими двигательные расстройства невыгодно отражаются на функции конечности. Непосредственный успех после невротомии приса-мопроизвольн. ган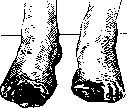
гангрена обеих ног до не-.вротомии.
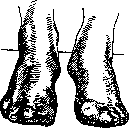
Рисунок 8. То ще после нев-
тоенё постигает (П— Т0Т2.МИД n' peronaei рг0" хреис дин ш ае i uo fundi. На месте язв глад- 65%. Рецидивы В кие рубцы. Продолжитель- течение ближайше- ность наблюдения 2V2 года. го полугода Отмечаются в 10—15%. Продолжительность терап. эффекта в отдельных случа ях прослежена до четырех лет (рисунки 7 и 8). Кроме самопроизвольной гангрены рассечение п. peronaei profundi дает хорошие результаты при твердом отеке тыла стопы, при болезни Келера, а также при болезни Мортона. Расстройства двигательной сферы. Болезнь Литля, спастические параличи при повреждениях спинного-мозга и гемиплегиях. Относительно хороший фнкц. результат получается при перерезке п. obturatorii. Доступ—вертикальный разрез (10—12 см длиной), начинающийся на. границе средней и внутренней трети Пупартовой связки. Послойно обнажается промежуток между.m. pectineus и т. adductor longus. При оттягивании m. pectinei кнаружи в глубине раны под фасцией делаются видимыми все ветви п. obturalorii (рис. 9).— Имеются еще некоторые формы заболеваний, которые пытаются лечить ьевротомией. Сюда в первую очередь нужно отнести т. н. рефлекторные эпилепсии, отдельные случаи лечения к-рых Н. дали положительный результат. Что касается довольно большой группы злокачественных новообразований, то попытку лечить их Н. пока что-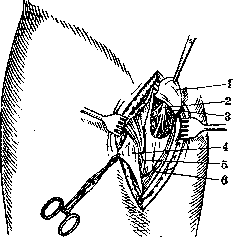
Рисунок 9. Оперативный доступ к п. onturatorius: 1—fascia m. obluratoris ext.;2—п. obturatorius; 3—a. obturaloria; 4—fascia peetinea; 5—m. pectineus; 6—m. adductor longus.
нужно признать неудавшейся. ОН. при невромах—см. Неврома. Лит.: Макаренко А., Случай самопроизвольной гангрены, леченной невротомией, Нов. хир., т. VIII, № 3, 1929; Малиновский 3,, Электрические исследования при невротомиях, Тр. XX Съезда росг. хирургов, М., 1930; Молотков А., Патогенез кожно-костных расстройств и опыт нового способа хирургического их лечения, Вестн. хирургии и пограничных областей, т. I, 1922; он же, Трофическая функция нервной системы как основа патологических процессов в хирургии, Рус. физиол. ж., т. VIII, в. 5—6, 1925; Пуссен Л., Основы хирургической невропатологии, ч. 1, Петроград, 1917; ТурнерГ.,0 так называемой опухоли стопы, Нов. хир. арх., т. VI, кн. 14:, 1925; Ш а м о в В., Повреждения и заболевания спинномозговых нервов (Руководство практической хирургии, т. II, под ред. С. Гирголава, А.Мартынова,С. Федорова, М.—Л., 1929); Lehmann W., Grundziige der Neurochirurgie, Dresden—Lpz., 1930 (лит); Wischnewsky A. S., Experimented klin. Untersuchungen z. Frage der Ge-nese u. Beliandlung chron. tropischer Geschwiire, Arch, f. klin. Chir., В. CLIV, H. 1—2, 1929. См. также лит. к ст. Нервный шов. А. Вишневский. Смотрите также:
Смотрите также:
- НЕВРОФИЕРСМА (nenrofibroma), фиброма нерва; чаще всего наблюдается -в виде плотного беловатого, округлого или веретенообразного, реже—диффузного, цилиндрического утолщения на периферическом нерве, причем микроскопич. исследование открывает; что опухоль состоит из фиброзной соединительной ткани, ...
- NAEVUS, родимое пятно (син.: родинка, naevus maternus), врожден, аномалии развития кожи в виде стойких пятен или опухолей. Natvi обычно бывают врожденными, но могут развиваться и после рождения, чаще в период ...
- НЕГАТИВИЗМ, отрицательная установка по отношению к воздействиям окружающей среды, один из основных симптомов ката-тонии (см.), часто встречающийся также при прочих формах схизофрении (см.), а иногда и в картине других психозов ...
- НЕГЕЛЕ Франц (Franz Naegele, 1777— 1851), знаменитый нем. акушер первой половины 19 века. Мед. образование получил в Страсбурге, Фрейбурге и Бамберге. По окончании мед. факультета занимался врач, деятельностью в Бармене. В ...
- НЕГЕЛИ Карл (Carl Wilhelm von Na-geli, 1817—91), выдающийся нем. ботаник и теоретик-биолог 19 века. Негели получил образование в Цюрихе, работал сначала в Берлине и Иене, где со Шлейденом основал журнал «Zeitschrift ...