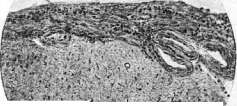
МЕНИНГИТЫ
S^ZS.'!-..

»,■ ■.';■• '•■"-,.-; ... if-- ■•- '-
'■■■'Л,-' •:-4^J'Л-Ь.■> l •:■•-•:$<!if'*•?■' :x$:<:-s § ■■■. 'A .-■ -v^Ts ■■■ -':- ■i-'-v ■:.■■..■: 'Xfh \ ■':■■ ijiv-: ;:■■■-. Рисунок I. Хро"нческнй фиброзный лептомсчннгнт, Утолщен пап, рубцового характера мягка it мозговая оболочка; утолщенные стенки сосудоп; тез рачительная лнмфоиднап инфильтрация, Рже. 2. Гнойный лепто-менилгнт. Инфильтр]-рованная лейкоцитами в динфоидныни элементами мягкая мозговап оболочка головного м о зга. Ряс. 3. Туберкулезный менингит с творожисто перерожденными бугорками. Рис, 4. Гнойный свивальный лептименнш lit. Инфильтрированная мягкая мозговал оболочка с измененными корешками. Рне. 5. Гнойный менингит: а-прошпаншш гноем мягкая мозговая оболочка; 6—мозжечок. Рисунок 6. Туберкулезный менингит: а—туберкулезные бугорки в мягкой мозговой оболочке; t>—инфильтрированная мягкая МО'ЭГОВап оболочка; с—elilasma; d—продолговатый мозг; е—мозжечок. роже пневмококкового М. Заболевание очень тяжелое, но выздоровление возможно. Стафилококковые М. встречаются очень редко; несколько чаще обнаруживается белый стафилококк при отогенных М.—П н е в м о б а -ц и л я р н ы й М. (пневмобацилы Фридленде-ра) редко встречается как первичный, чаще как одна из локализаций генерализованной инфекции. Не исключается возможность выздоровления. Наблюдались случаи после травмы.—К о -л и б а ц и л я р н ы й М. встречается редко, почти исключительно у детей; иногда при колитах, в атональных стадиях. Спинномозговая жидкость прозрачная или гнойная; наблюдается выздоровление.—Г онококковыйМ. вызывается гонококком, к-рый с бактериол. стороны надо диференцировать с менингококком.— А к т и н о м и к о з также вызывает гнойный М., чаще всего как осложнение при хрон. акти-номикотическом процессе. Си мп соматология гнойного М. Начало внезапное, реже—продромальные симптомы: головная боль, усталость, общая разбитость и т. д., к-рые часто проходят незамеченными на фоне основного инфекционного или септического заболевания. Одновременно с сильной головной болью наблюдается высокий скачок t°, часто с ознобом; тип темп, кривой— постоянный, в дальнейшем может принять гек-тический характер, очень редко встречается нормальная или субфебрильная tc. Пульс слабого наполнения, неправильный, учащенный. Дыхание также учащено, тошнота, рвота; общая гиперестезия, сознание угнетено (сопорозное, в дальнейшем коматозное состояние); иногда бред с психомоторным возбуждением и галлюцинациями. Общие и частичные судороги (особенно часто у детей). Менингеальные контрактуры резко выражены, в дальнейшем параличи конечностей. В исходных стадиях заболевания—бульбарные явления. Спинномозговая жидкость гнойная, криоскопическая точка понижена, процентное содержание сахара и хлоридов уменьшено, но не в такой степени, как при туб. М. Белок в большом количестве. Пер-меабильность мягких мозговых оболочек значительно повышена. Клеточные элементы в жидкости находятся в большом числе, гл. обр. по-линуклеары, в. большинстве случаев перерожденные. Иногда в жидкости обнаруживаются бактерии.—Т е ч е н и е гнойного М. быстрое, иногда молниеносное, смерть в таких случаях может наступить через 24—48 час. и меньше, обычно же б-нь тянется от 6 до 8.дней и кончается смертью от паралича дыхания в коматозном состоянии или во время судорожных припадков. При гнойных М. отсутствуют характерные для эпид. М. вспышки и ремиссии процесса. В литературе описываются единичные случаи выздоровления после гнойного М., причем остаются дефекты в форме параличей черепномозговых нервов и конечностей, hydro-cephalus internus и поражения психики; реже—полное выздоровление.—Р аспознава-н и е гнойного М. основывается гл. обр. па свойствах жидкости (большое количество поли-нуклеаров, иногда микроорганизмы) и на наличия источника нагноения или инфекционного заболевания. Эпид. менингококковый М. отличается от гнойного тем, что он представляет первичное заболевание; в некоторых случаях можно установить наличие эпидемии или спорадических случаев менингококкового М., в жидкости часто обнаруживается менингококк; другие бактерии отсутствуют. Течение менингококкового М. ремитирующее, чего не бывает при гнойных формах; часто наблюдается herpes, артральгии и кожные сыпи, к-рых также обычно не бывает при гнойных формах. Сознание при менингококковом М. обычно сохраняется до последних минут и, напротив, быстро теряется при гнойных формах. Серозные формы М.-отличаются характером жидкости (большое количество лимфоцитов), часто геморагическая жидкость, отсутствие микроорганизмов. Течение серозных М. значительно легче, нежели гнойных, сознание ясное. Мепингизмы при инфекционных заболеваниях отличаются скоропреходящим течением, отсутствием изменений в жидкости, повышением давления последней. М. при инфекционных заболеваниях часто затушевываются основным заболеванием; поражение мягких мозговых оболочек в этих случаях выражается параличами черепномозговых нервов, менингеальными контрактурами и изменениями жидкости.—Л е ч е н и е: повторные пункции с выпусканием большого количества жидкости и эндолюмбальным введением поливалентных стрептококковой и стафилококковой сывороток, введение эндолюмбалыю 5—10 см? 20—40%-ного раствора уротропина. При гнойных очагах в костях черепа вследствие травматических повреждений последних или при нагноениях в придаточных полостях черепа применяется хир. лечение с целью удаления источника нагноения. м. Маргулис. Эпидемический церебро-спинальный менингит (meningitis cerebro-spinalis epidemica), острое инфекционное заболевание с воспалением мягких мозговых оболочек как важнейшим симптомом б-ни. Эпид. церебро-спинальный М. распространен по всему земному шару и наблюдается и о всем странам из года в год в виде эндемического заболевания. Этиология. Эпидемический цереброспинальный М. вызывается менингококком Ве-ксельбаума (Weichselbaum, 1887), к-рый обычно и обнаруживается в спинномозговой жидкости, нередко в крови, отделяемом зева, в гное при осложнениях (см. Менингококк). Эпидемиология. Заражение менингококком происходит главным образом путем «капельной» инфекции и контакта. Как и при других инфекциях, бацилоносительство имеет большое значение для возникновения и распространения эпидемического менингита. В этом отношении интересны исследования англичан: тщательные исследования частей войск, свободных от эпидемического М.. дали от 2% до 5% носителей менингококка. Из дальнейших исследований выяснилось, что повышение количества бацилоносителей до 10% уже сигнализировало о грядущем неблагополучии в смысле заболевания М., а когда процент бацилоносителей достигал 20, то наступала непосредственная опасность развития эпидемии, т.к. уже появлялись отдельные заболевания М. Эпидемия М. развивается обычно медленно и постепенно. Эпид. М. чаще встречается там, где преобладают скученность, •отсутствие элементарных сан.-гиг. навыков, плохая материальная обеспеченность.—Наиболее предрасположен к заболеванию эпид. М. ранний детский возраст, гл. обр. дети до 3 лет. причем и здесь на детей до 1—l'/г лет приходятся наибольшие цифры. После 3 лет и до 5 это предрасположение заметно падает, давая однако и в этих возрастах все же большие цифры, и только лишь после 5 лет количество заболевших эпид. М. падает более значительно. Что яге касается до конституциональных особенностей ребенка, то вряд ли ость возможность говорить о той или иной конституции как факторе, особо предрасполагающем к заболеванию эпид. М. Влияние внешней среды как фактора, предрасполагающего и имеющего часто первенствующее значение, весьма велико. Сюда относятся климат, особенности местности, определенные времена года с различным взаимоотношением между количеством солнечных дней и облачностью, количеством выпадающих осадков, величиной барометрического давления и пр. Далее соц.-экономические условия среды, ее сан.-гиг. облик, наконец заболевания, имеющие в данный момент распространение среди населения. Так напр. можно предполагать, что грипозная инфекция активирует вирулентность менингококка и тем самым стало-быть повышает количество заболеваний эпид. М. Точно так же всякие катары носоглотки могут служить предрасполагающим моментом к заболеванию М., т. к. понижают устойчивость слизистых верхних дыхательных путей и облегчают проникновение менингококка.—П ути проникновения инфекции. Обычным местом проникновения менингококка в мозговые оболочки, согласно мнению, высказанному еще Вестенгефером, принято считать лимф, глоточное кольцо, откуда он по лимф, путям проникает в кровь, а затем уже к мягким мозговым оболочкам. Однако, принимая во внимание, что эпид. церебро-спинальному М. б.ч. предшествуют катаральные явления верхних, а часто и нижних дыхательных путей, нужно думать, что менингококк может проникнуть в кровь в любом месте дыхательных путей, начиная со слизистой носа и кончая альвеолами. Нек-рые авторы полагают, что он может проникнуть, минуя кровяное русло, непосредственно к мягким мозговым оболочкам, а именно: 1) через решотчатую кость вдоль волокон обонятельного нерва, 2) через синус и тело клиновидной кости (Mackenzie) и 3) через глоточное отверстие Евстахиевой трубы в среднее ухо, а оттуда уже к мягкой мозговой оболочке. В пользу первого пути говорит относительная частота поражения передних частей мозга. Наконец не исключена возможность того, что менингококк, попадая со слизистых верхних дыхательных путей в кишечник, может проникнуть в кровь через кишечную стенку, в особенности у детей раннего возраста. Пат. анатомия. Пат.-анат. изменения при эпидемическом церебро-спинальном М. не всегда одинаковы и варьируют в зависимости от тяжести случая, длительности заболевания и т. д. В случаях сверхострых, молниеносных мягкая мозговая оболочка набухшая, гипере-мирована, местами слегка мутновата, но эксудата еще нет или он начинает образовываться в незначительном количестве в бороздах. Если же ■дело касается случаев эпид. М., в к-рых процесс протекал более длительно, то в типических случаях вся выпуклая поверхность головного мозга как бы окутана густым гнойным зеленовато-желтого цвета эксудатом, образующим наиболее обильные отложения вдоль борозд как крупных, так и мелких. В дальнейшем гнойный эксудат распространяется и на основание мозга, давая особенно обильное скопление в области перекреста зрительных нервов, моста, продолговатого мозга и переходя на мозжечок. Однако чаще наблюдается, что основание мозга свободно от эксудата или он в незначительном количестве обнаруживается у перекреста зрительных нервов, а мягкая мозговая оболочка основания гипереми-рована, отечна, мутновата. Нередко гнойный эксудат пропитывает избирательно лобные доли мозга, образуя как бы зеленый чепчик. Иногда гнойный эксудат как на поверхности, так и на основании мозга отсутствует, и тогда мягкая мозговая оболочка представляется помутневшей, сильно отечной, причем отек распространяется и на собственно мозговую ткань, благодаря чему извилины мозга сдавлены, уплощены. На самой поверхности мозга наблюдаются различной величины кровоизлияния, а местами небольшие воспалительные очаги, идущие в глубь коры, иногда некрозы. Ткань мозга на разрезе мягка, отечна, гиперемирова-на, с резко расширенными сосудами. Желудочки б. ч. растянуты.. В случае перехода процесса на эпендиму желудочки наполнены мутной, серозно-фибринозной или гнойной жидкостью, иногда с примесью крови. Сосуды plexus chorioidei резко расширены, инфильтрированы, с обильным кровенаполнением; эпендима желудочков набухшая, с резко воспалительными явлениями. Что же касается спинного мозга, то там обнаруживаются такого же характера воспалительные изменения, причем эксудат гнойный или серозпо-гнойный не во всех отделах одинаково обилен: чаще грудная и поясничная части оказываются более пораженными, покрытыми эксудатом, в то время как шейная часть б. или м. свободна от него. Как правило задняя поверхность спинного мозга поражена больше, чем передняя.—В затянувшихся случаях б-ни со стороны мозга на первый план выступают симптомы его водянки, почему эту хрон. форму называют также гидроцефали-ческой. Жидкость в желудочках теряет гнойные свойства, становится светлой и лишь слегка мутноватой; возбудитель в таком эксудате обнаруживается уже далеко не всегда. Мягкие оболочки в этих случаях утолщаются, мутнеют, приобретают белесоватый вид.—Со стороны внутренних органов при эпидемическом церебро-спинальном М. отмечают нередко также значительные изменения. Так, со стороны сердца наблюдаются миокардиты (лейкоцитарные и лимфоцитарные инфильтраты миокарда) в сопровождении тех или иных дегенеративных изменений. Менингококковые эндокардиты довольно редкое явление. Обычно отмечают катар верхних дыхательных путей, глотки, 'носоглоточного пространства. В большей части случаев обнаруживают также катарально-гнойные бронхиты, бронхиолиты, мелкие катарально-пневмонические фокусы, причем в соответствующих эксудатах иногда можно обнаружить и возбудителя б-ни, обычно впрочем вместе с другими кокками, особенно Френкелевским диплококком. Дегенеративные изменения со стороны паренхиматозных органов (печени, почек и др.) редко отсутствуют; реже в них наблюдаются воспалительные инфильтраты по ходу стромы. Сравнительно нередко в острых случаях обнаруживаются явления Ценкеров-ского перерождения со стороны поперечнополосатых мышц скелета, особенно прямых мышц живота. Со стороны эпидермиса отмечаются некротические изменения, особенно в случаях, протекающих с кожными высыпаниями геморагического характера (см. ниже). Иногда в картине б-ни наиболее ярко представлены явления септического порядка, причем процессы со стороны мягких мозговых оболочек могут отходить как бы па второй плап и даже отсутствовать (острый менингококковый сепсис). Возможность развития кожных высыпаний, а также метастатических очагов в разных органах при этом увеличивается. Клиника. Клин, картина эпидсмич. це-ребро-спиналыгого М. или менингококковой инфекции чрезвычайно многообразна и это многообразие объясняется тем, что этот М. не является исключительно местным заболеванием, а заболеванием общим, септическим, при к-ром часто вовлекается в болезненный процесс весь организм. Разница лишь в том, что в одном случае менингококк, проникнув тем или иным путем в кровь и вызвав общее заражение крови, уже вторично лока.тизуется на мягких мозговых оболочках, а в другом—первично возникающий М. дает сепсис вторичного характера. Следует однако отметить, что далеко не все согласны с такой точкой зрения и нек-рые считают, что менингококковая инфекция может в одном случае протекать как чистый,, локализованныйМ.,а в другом—как М., сопровождаемый сепсисом. Эпид. М. получен экспериментально у кролика Здродовским.— Симптом атология. После весьма короткого, длительностью в 1—3 дня, инкубационного периода б-нь начинается сразу, внезапно: t° быстро поднимается до 39—40°, появляется сильный озноб; одновременно у б-ного наступают сильные головные боли, рвота и появляется ригидность затылка. Это бурное, внезапное начало чрезвычайно характерно для эпид. М. в отличие от М. другой этиологии, особенно туберкулезного. Иногда с самого начала наблюдаются судороги клонического и тонического характера. В весьма ограниченном количестве случаев наблюдаются продромальные явления неопределенного характера, выражающиеся небольшим ознобом, общей разбитостью и слабостью, болями и ломотой в суставах, головными болями и пр. В дальнейшем в типических случаях появляются б. или м. резко выраженные мениигеальные симптомы, причем на первом месте надо поставить сильнейшие гол о в -н ы е боли, локализующиеся то во всей голове, то в области височных долей, то в области лба; головные боли бывают настолько сильны, что у многих б-ных; в том числе даже у годовалых детей, лицо принимает характерное страдальческое выражение, со сдвинутыми бровями, сокращенными лобными мышцами, с открытыми страдальческими глазами; если б-ной спит, то вследствие усиливающихся головных болей он вскрикивает во сне, а малые дети часто автоматически подносят то ту то другую руку к голове. Головные боли сопровождаются рвотой, иногда частой, неудержимой, иногда более редкой, 1—3 раза в сутки—в зависимости от тяжести состояния б-пого и длительности заболевания; рвота чаще бывает в начале заболевания и на первой неделе б-ни и реже— на второй, третьей неделе и позже, однако она почти как правило никогда не отсутствует, меняясь лишь в своей интенсивности и усиливаясь при рецидивах заболевания или при развитии головной водянки. Появляющаяся.в типических случаях с самого начала болезненного процесса ригидность затылка переходит в стойкое сведение затылка, а наступающая одновременно с этим ригидность почти всей мускулатуры тела и особенно ригидность нижних конечностей дают целый ряд феноменов, говорящих о характере заболевания. Сюда относятся: симптом Кернига (см. Кернига симптом), симптом Бруд-зинского (см. Брудзииского симптомы), симптомы Мараиьона (Магапоп): а) шейно-подошвен-ный рефлекс, заключающийся в том, что если у б-ного, лелеащего горизонтально, быстрым движением левой руки пригнуть голову к гру- . ди, одновременно при этом поддерживая правой рукой вытянутые нижние конечности, то у него наступает дорсальное сгибание больших пальцев обеих пог; б) брюшно-бедренный рефлекс (Bauchbeinreflex) получается также у горизонтально лежащего больного в том случае, если произвести пассивное, в достаточной степени сильное давление на живот; тогда происходит сгибание нижних конечностей в тазобедренном суставе; при одностороннем давлении происходит сгибание на одноименной стороне,. но в тяжелых случаях может наблюдаться и на обеих сторонах. Наличие каждого из этих симптомов не является чем-то постоянным, а находится в зависимости от тяжести заболевания, характера и локализации самого болезненного процесса. Сведение затылка, связанное со спастическим сокращением мышц затылка, и одновременное спастическое сокращение мышц всего тела, а в особенности мышц спины, в ярко выраженных случаях М. вызывает у б-ного весьма характерное положение—опистотонус, к-рый у детей раннего возраста наблюдается значительно чаще, нежели у детей старших возрастов и взрослых субъектов. Как результат воспалительных изменений мягкой мозговой оболочки, с одной стороны, а с другой—воспалительных изменений во влагалищах отдельных нервов и особенно нервов спинного мозга выявляется, часто весьма рано, даже с первого дня заболевания, гипе-рестезияи как отдельное проявление ее—■ гиперальгезия. Эта повышенная чувствительность распространяется не только на кожу, но и на глубже расположенные части, особенно мускулатуру. В некоторых же случаях вместо гиперестезии налицо понижение чувствительности или полная анестезия; последнее явление наблюдается б. ч. в случаях, протекающих с самого начала тяжело и обычно сопровождающихся полной потерей сознания, прострацией и т. д. Тем же распространением воспалительного процесса на отдельные нервы, а также на отдельные части головного мозга в виде гнезд-ного, очагового энцефалита объясняются и очаговые симптомы, как гемиплегия, параплегия, моноплегия, параличи отдельных. нервов (зрительный, слуховой, глазодвигательный, лицевой и пр.) и судороги различного характера: то отдельных мышечных групп, то-всей половины тела, то всего тела. В нек-рых случаях б-нь наряду с другими симптомами с самого начала дает судороги, в других они присоединяются во время течения б-ни и в третьих они наступают лишь в конце заболевания незадолго или перед самой смертью.— К симптомам общемозгового характера относятся различные нарушения кожных и сухожильных рефлексов (сухожильные рефлексы нормальны или отсутствуют; большие колебания в состоянии рефлексов в течение короткого, времени; клонусы стоп, чашек редки; феномен Бабинского встречается сравнительно часто), а также нарушение псих, деятельности: в легких случаях—беспокойство, возбуждение, бессонница, в тяжелых—сонли- вость, часто переходящая в глубокий беспробудный сон, затемнение или полная потеря сознания, бред, буйство, галлюцинации и пр.— Со стороны органов чувств, гл. обр. со стороны глаз и ушей, также наблюдается гиперестезия: С-ного волнует сильный звук, шум, он по переносит яркого света, отворачивается от источника света; реакция зрачков не всегда постоянна и одинакова: зрачки то расширены, то сужены, то неравномерны, причем на свет реагируют различно (вплоть до полного отсутствия реакции). Кроме мозговых симптомов при эпид. цереброспинальном М. почти всегда наблюдается повышенная t° и симптомы со стороны отдельных органов.—Т емпература отличается чрезвычайным разнообразием и неправильностью; М. не дает характерной температурной кривой: tc то высока и неправильна, то •субфебрильна, то падает перед смертью, то дает высокий предсмертный подъем, что бывает значительно чаще. Следует отметить, что суб-фебрильная и нормальная t°, выявляющиеся с самого начала б-ни, свидетельствуют о тяжелом, часто безнадежном процессе.—П улье при эпид. М. в большинстве случаев резко учащен, правильный и хорошего наполнения и часто до самой смерти не вызывает о себе особых •беспокойств; однако на протяжении заболевания могут наблюдаться и неправильный пульс и брадикардия. Сердце при этом заболевании обычно отклонений не дает, и только в очень тяжелых случаях, и то лишь в конце б-ни, появляются признаки сердечной слабости.—Органы д bi х а н и я с самого начала заболевания обнаруживают ту или иную степень катаральных явлений; гл. обр. это относится к верхним дыхательным путям: ринит, почти постоянная катаральная ангина, бронхит. Дыхание учащенное; в зависимости от тяжести болезненного процесса и особенно его локализации наблюдаются иногда в начале, иногда на протяжении, а чаще к концу б-ни, если процесс протекает неблагоприятно, все виды неправильного дыхания—Чейн-Стоксовское, Биотовское, Кусмаулевское.—Жел.-киш. канал у детей старше I1/*—2 лет как правило значительных отклонений от нормы не представляет, однако в громадном большинстве случаев всегда имеется налицо запор. Иначе обстоит дело у грудных детей, где жел.-киш. диспепсия может занимать главное место, маскируя основное заболевание.—П ечень и селезенка при эпидемическом М. клинически заметное увеличение дают в весьма ограниченном количестве -случаев, да и то далеко не с первых дней б-ни. Увеличение и болезненность печени наблюдаются особенно в сильно выраженных случаях, сопровождающихся желтухой, в основе которой лежит общее, септического характера поражение организма.—В почках в подавляющем количестве случаев никаких пат. явлений не обнаруживается, в отдельных случаях нефрит. В моче изредка белок,сахар;диа-зореакция всегда отрицательная.' Полиурия (от 2 до 4 л)—постоянное явление; в начале заболевания мочи иногда мало. Гликозурия, аце-тонурия в тяжелых случаях при поражении вегетативных центров, индиканурия, иногда уро-билинурия. Недержание или задержка мочи наблюдаются в более поздних стадиях заболевания и вызываются поражением корешков, реже спинного мозга, или угнетением психики. У некоторых б-ных может наблюдаться рас- стройство мочеотделения (задержка или недержание мочи, что является результатом воспалительного процесса в корешках или спинном мозгу).—К р о в ь при эпидемическом цереброспинальном М. носит все общие черты, свойственные тяжелому инфекционному заболеванию: именно наблюдается гиперлейкоцитоз, доходящий до 30—40 тыс. Этот высокий лейкоцитоз идет в начале б-ни за счет увеличенного количества нейтрофилов, лимфоциты же падают в своей численности, и начальные стадии заболевания характеризуются лимфопепией. В дальнейшем г случаях, протекающих благоприятно, количество нейтрофилов падает, уступая место нарастанию числа лимфоцитов. С морфол. стороны чрезвычайно важно отметить, что нарастание палочкоядерных и юных форм лейкоцитов идет параллельно тяжести болезненного процесса. Что же касается эозинофи-лов, то в начале заболевания наблюдается исчезновение их (в 2/3 случ.); как правило эозино-филы совершенно отсутствуют в тяжелых случаях; в дальнейшем течении б-ни, особенно если б-пой на пути к выздоровлению, эозино-филы постепенно начинают появляться, давая в нек-рых случаях эозинофилию (до 11 %). Мо-ноцитоз особенного практического значения не имеет: если в начале б-ни и наблюдается повышенный моноцитоз, то он имеется далеко не у всех б-ных и не постоянно.—Явления со стороны кожи при эпид. М. весьма часты. Являясь по своей сущности выражением общей инфекции, они не носят никаких следов закономерности: они могут быть то в виде эритематозной сыпи, покрывающей либо все тело либо отдельные части его пятнами различной величины и формы, то в виде кореподобной или скарлати-ноподобной сыпи, то сыпи уртикарной или потницы. то в виде папул, разнообразных по своей величине и положению; в более редких случаях наблюдаются поражения кожи, имеющие характер узелковой эритемы. Наиболее тяжелыми по своему прогностическому значению являются сыпи геморагического и гнойного характера. Наконец приходится наблюдать иногда летучую, скоропреходящую эритему, являющуюся результатом нарушения деятельности вазомоторов. Этой же нарушенной деятельностью вазомоторов объясняются и пятна Трус-со. К кожным поражениям относится и герпес, наблюдаемый в различные эпидемии неодинаково часто. Герпес появляется на 2—3-й день в углу рта, у носо-губной складки, па ушной раковине, в области распределения отдельных корешков, нервов, спинномозговых ганглиев: герпес держится обычно несколько дней; в пузырьках герпеса иногда открывается менингококк. Исследование спинномозговой жидкости при эпид. церебро-спинальном М. является весьма важным. Церебро-спинальная жидкость как правило мутная, иногда и гной-пая, но может быть только опалесцирующей; вытекает б.ч. иод повышенным давлением, при этом в некоторых случаях давление достигает гысоких цифр, особенно при наличии гидро-цефалических явлений. Иногда вначале жидкость носит гнойный характер, а потом делается мутной; в пунктате сразу могут образовываться отдельные небольшие сгустки, в более же редких случаях весь пунктат при стоянии быстро свертывается в один компактный сгусток (феномен Froin'а). Как мутный ликвор, так и особенно гнойный имеют слегка желтова- тую или желтую или желто-зеленоватую окраску. При химическом исследовании обнаруживается резкое увеличение белка, особенно глобулинсвой его фракции, понижение количества хлоридов; количество сахара в ликво-ре также изменено, причем увеличение или уменьшение его особого практического значения не имеет, а важно лишь отношение количества сахара в жидкости к сахару крови: в то время как нормально это отношение равно 50%, при М. оно понижается (Иошор), и эта относительная гипогликорахия зависит, с одной стороны, от непосредственного воздействия микроорганизмов, а с другой—от гликолитиче-ской функции воспалительно измененных мозговых оболочек. Глобулиновые пробы положительны. Количество форменных элементов (ци-тоз) резко увеличено, а в случае гнойного лик-вора сосчитать их не представляется возможным; в большинстве случаев количество их достигает 3—5—10 тыс. в 1 мм3, самый же характер различен в зависимости от стадия течения М.: в то время как в остром периоде преобладают или почти исключительно бывают поли-нуклеары, в периоде выздоровления плеоцитоз обусловливается лимфоцитами, которые могут преобладать и в случаях хрон. течения М. Самым важным для диагностики эпид. М. является обнаружение в ликворе менингококков, которые располагаются внутри- и внеклеточ-но (см. Менингококк). Гемато-энцефалический барьер при М. резко поражен: проницаемость «го для чужеродных веществ, циркулирующих в крови, значительно повышена и обратное всасывание их из спинномозговой жидкости затруднено, благодаря чему они находятся долгое время в ликворе. Формы эпидемического цереброспинального М. и течение его. По Геп-перту, можно различать след. формы эпид. М. I группа: остро протекающие случаи: 1) молниеносные формы М.; 2) случаи длительностью до 4—6 недель. II группа: длительные случаи: 1) с долго сохраняющимися воспалительными явлениями и перемежающимся течением; 2) с •образованием головной водянки. III группа: эпид. М. у грудных детей. 1) М о л н и е н о с -и а я, сверхострая форма—meningitis fulminans, s.siderans—характеризуется бурным внезапным началом, быстрым развитием явлений М., с •резко выраженными септико-токсическими явлениями: сознание почти сразу же теряется, б-ной находится в полной прострации, почти не реагирует на все манипуляции с ним. Темп. высока, а в более тяжелых случаях нормальна или даже ниже нормы; пульс частый, малый, иногда аритмичный; дыхание неправильное. Менингеальный синдром не всегда одинаково выражен, а иногда дает только лишь отдельные •симптомы—Кернига, Труссо; даже ригидность затылка может отсутствовать; кожные и сухожильные рефлексы отсутствуют; зрачки на свет реагируют вяло или совсем не дают реакции. Люмбальная пункция дает мутный или гнойный ликвор, в к-ром обнаруживаются менингококки. Б-ной, не приходя в сознание, гибнет, причем все заболевание продолжается от нескольких часов до 3 суток. М. fulminans наблюдается в каждой эпидемии, но не одинаково часто. 2) Острая форма тянется от одной до трех недель, причем здесь уже наблюдаются различные варианты в течении самого заболевания. Начало также б. ч. внезапное, с высокой t°, ознобом, рвотой, но менингеальный син- дром не всегда выявляется рано, иногда проходит два-три дня, прежде чем удастся ясно обнаружить симптомы М. В весьма редких случаях б-нь начинается не так быстро, с нек-рой постепенностью, и в последующем симптомы М. также выявляются медленно. По тяжести можно различить легкие, тяжелые и средние формы. Течение во многих случаях волнообразное: после наступившего улучшения болезненный процесс вновь обостряется, давая снова ухудшение всех клин, проявлений. В случаях с атипическим течением преобладают явления со стороны других органов (напр. жел.-киш.) либо на первый план выступает картина общего сепсиса, менингеальный же синдром слабо выражен, и только характер ликвора говорит об истинной природе заболевания. К острым формам относится и абортивная форма, наблюдаемая не часто, но самая благоприятная в смысле исхода; болезненные явления быстро возникают, быстро нарастают в интенсивности, но столь же быстро исчезают, давая полное выздоровление . 3) Длительно протекающие формы можно разбить на подострую с продолжительностью до 6 недель и хроническую—свыше 6 недель и до нескольких месяцев. Это все те случаи, где воспалительные явления, поддерживаемые одновременно существующим сепсисом, держатся необычайно долго, давая самые разнообразные картины течения М. Заболевание носит то стационарный, то резко перемежающийся характер с малярие-подобной t°, с 2—3-дневными улучшениями, выражающимися не только ослаблением симптомов М., но и улучшением ликвора (очень часто принимают за малярию), то наконец б-нь протекает с рецидивами. Таких рецидивов на протяжении б-ни может быть от 3 до 8, при этом, как вообще при длительном течении, б-пой доходит до крайних степеней истощения. Треть этого рода б-ных гибнет либо от самого болезненного процесса либо от присоединившихся осложнений; другая треть выздоравливает, но выздоровление обычно не бывает полным, а всегда остаются те или иные дефекты со стороны нервной системы, органов чувств или же развивается головная водянка; наконец последняя треть медленно и постепенно выздоравливает, давая полное restitutio ad integrum. 4) Эпидемический М. у грудных детой справедливо выделяется в отдельную группу, т. к. по своему течению, по разнообразию атипических форм он резко отличается от М. у детей старших возрастов. Представляя собой по тяжести и длительности течения все градации (по тяжести—тяжелые, средней тяжести и легкие, а по длительности—молниеносные, острые, подострые и хрон. случаи), он по характеру своих клин, проявлений может быть разделен на а) типическую форму, где и начало заболевания, и развитие менингеалыюго симп-томокомплекса, и дальнейшее течение носят характерные для М. черты и где вся клин, картина вполне укладывается в рамки такого же типичного течения у детей старших возрастов; б) жел.-киш. форму, когда менингеальный синдром имеется, но часто не полон и слабо выражен , а на первом месте стоят явления со стороны жел.-киш. канала, начиная с диспепсии и кончая явлениями интоксикации; в дальнейшем течении менингеальный симптомокомплекс может выявиться более резко, более определенно; в) катаральную форму, при к-рой явления со стороны верхних и нижних дыхательных путей S2S занимают первое место, а менингеальные явления, будучи к тому же не всегда резко выражены, сходят за «менингизм», отклоняя тем самым внимание от истинной природы заболевания; только люмбальная пункция в таких случаях решает дело; г) энцефалитическую форму, где наряду с менингеальным симптомокомплексом преобладают или так же ярко выражены и явления энцефалита; эта форма более неблагоприятна в смысле restitutio ad integrum, т. к. дает наибольшее количество осложнений и последовательных явлений со стороны центральной нервной системы; д) гидроцефалическую форму, при к-рой с самого начала б-ни преобладает симптом повышенного внутричерепного давления, а в дальнейшем течении развивается hyd-rocephalus; e) септическую форму, при к-рой менингококковый сепсис занимает главное место: характерная t°, поражения кожи, часто геморагического характера, иногда желтуха; менингеальные явления слабо выражены или имеются одиночные симптомы.—В отношении частоты той или иной формы следует сказать, что на первом месте следует поставить типическую форму и далее в убывающем порядке желудочно-кишечную, катаральную, септическую, гидроцефалическую и наконец энцефалитическую. Осложнения при эпид. М. как со стороны нервной системы, так и со стороны других органов чрезвычайно разнообразны. Наиболее тяжелым осложнением является hydro-cephalus Internus, особенно у детей раннего возраста (в 5% всех случаев), причем основным моментом, создающим благоприятные условия для развития этого осложнения, надо считать длительность течения болезненного процесса. Другим довольно частым осложнением можно считать различного рода параличи и парезы: моноплегии, диплегии, гемиплегии и наконец общий спастический паралич; они могут сопровождаться нарушением и расстройством речи и дефектом интелекта. Частота поражения наружных мышц глаза различная: так, отводящая мышца (VI пара) поражается чаще, нежели мышцы III пары; поражение мышц обычно несимметричное, одностороннее, вызывающее диплопию, птоз, косоглазие. Параличи мышц регрессируют обычно с регрессом других симптомов, иногда же они стойко держатся. Далее идут поражения зрения и слуха. При этом поражение центрального происхождения комбинируется с периферическим, являющимся частным выражением общего менингококкового сепсиса. Со стороны органов зрения отмечается: neuritis nn. opticorum с последующей атрофией их, потеря зрения центрального происхождения, кератит, помутнение стекловидного тела, uveitis septica и пр. При наличии изменений остроты зрения дно глаза может быть не изменено. Понижение зрения или даже слепота могут регрессировать, и зрение может восстановиться. В результате изменений зрительного нерва может быть частичная или полная атрофия его. Реже поражение зрительного нерва развивается в период выздоровления и вызывается процессами рубцевания в оболочках, к-рые имеют следствием вторичное перерождение его волокон. Со стороны органов слуха— глухота центрального происхождения, otitis interna, otitis media purul. (0,6%). Как следствие общего менингококкового сепсиса наблюдаются полиартриты, пиелит, нефрозо-нефрит, лимфадениты, желтуха и т. д. Наконец боль- шая группа осложнении падает на органы дыхания; здесь можно подчеркнуть как правило, что чем тяжелее течение М., тем больше оснований ожидать осложнений со стороны органов дыхания; бронхиты отмечаются в 24%, а бронхопневмонии—в 12,5%, причем возбудителем является не только менингококк, но и другие виды бактерий. Тромбофлебит синусов иногда может быть принят за эпид. церебро-спиналь-ный М., но местные поралгения уха, сосцевидного отростка и других полостей, застойные явления в периферических венах лица и головы, отек лица, век, прозрачная, неизмененная жидкость помогают установить правильный диагноз. Абсцес мозга может вызвать менин-геальный симптомокомплекс при локализации вблизи мягких мозговых оболочек, но наряду с менингеальными симптомами в таких случаях имеются и очаговые явления выпадения, кроме того церебро-спинальная жидкость обычно стерильна и не изменена; течение и исход абсцеса другие, нежели М. Диагноз эпид. М. должен базироваться не только на клин, картине, наличии менин-геального синдрома, характере течения заболевания, но также на обнаружении в спинномозговой жидкости бактериоскопически и бактериологически менингококка, а в случаях старых, хронических, где в ликворе менингококк может отсутствовать,—на серологических исследованиях (реакция аглютинации). Что же касается диференциальной диагностики, то в первую очередь приходится думать о туб. М. Из гнойных неспецифических М. при диферен-цировании надо иметь в виду прежде всего пневмококковый М. Он также начинается остро и бурно и сразу же принимает тяжелое течение, давая высокую t° постоянного типа в отличие от эпид. М., где она бывает неправильной; в крови при нем не наблюдается столь высокого лейкоцитоза, как при эпид. М.; спинномозговая жидкость мутная или гнойная, причем в мазке находят почти чистую культуру Грам-по-ложительного диплококка-пневмококка, расположенного экстрацеллюлярно. Другие неспецифические гнойные М.—стрептококковый, стафилококковый—редко бывают первичными, а чаще вторичными, гл. обр. отогенного происхождения. В этих случаях соответствующие бактериол. находки в спинномозговой жидкости и наличие гнойного очага устанавливают природу заболевания. М., возникающий при различных инфекционных заболеваниях, как напр. при брюшном тифе, помимо наличия основного инфекционного процесса имеет своим отличием и то обстоятельство, что возникает он обычно в конце заболевания, а в ликворе находят тифозную палочку. Нередки, особенно у грудных детей, гнойные М., вызываемые палочкой инфлюонцы. Без анализа спинномозговой жидкости часто весьма трудно решить вопрос, имеется ли у данного б-ного М. или только лишь мепингеальный синдром (менингизм), что имеет место напр. при глистных инвазиях. Прозрачная спинномозговая жидкость, вытекающая под резко повышенным давлением, отсутствие плео-цитоза, а главное, отрицательные коллоидные реакции решают диагноз. То же самое относится к явлениям менингизма, сопровождающим различные другие заболевания,—пневмонию, пиелит и т. д. Прогноз при эпид. церебро-сшшальном М. представляет весьма часто трудную задачу: слишком разнообразно протекает б-нь, слишком иногда неожиданно она дает изменения в ту или иную сторону. Во всяком случае должны быть учтены следующие моменты: возраст б-ного, тяжесть и длительность течения самого заболевания, морфол. изменения крови, характер спинномозговой жидкости, сопутствующие явления менингококкового сепсиса, присоединившиеся осложнения и наконец характер и время начала лечения. Совершенно очевидно, что чем меньше ребенок, том тяжелее протекает М., тем большую он дает смертность, тем больше он оставляет после себя осложнений и последовательных явлений. В этом отношении грудные дети занимают первое место—у них особенно велика смертность, достигающая у детей до 6 мес. 90—95%. Наоборот, чем старше ребенок, тем больше при прочих равных условиях шансов на его выздоровление. Длительность заболевания, тяжесть его течения ухудшают прогноз, а если к этому еще присоединились те или иные осложнения, в особенности со стороны дыхательного аппарата, то прогноз становится весьма сомнительным. Он еще более ухудшается, когда явления менингококкового сепсиса начинают преобладать в картине заболевания: большинство подобного рода б-ных гибнет. Благоприятным признаком в смысле предсказания служит появление эозинофилов в крови при одновременном лимфоцитозе. Вполне понятно, что быстрое изменение ликвора в лучшую сторону является хорошим признаком. Наконец большое значение для прогноза имеет терапия, ее характер и время ее начала. Можно определенно считать, что чем раньше начато лечение, тем больше шансов на выздоровление. Лечение. Из методов лекарственной терапии предлагались препараты серебра—2— 5%-ный коляргол внутривенно, втирание мази Креде; 1%-ный уротропин в спинномозговой канал по 5—10 см3, ежедневно или через день, а также внутривенно (40%-ный); промывание канала физиол. раствором NaCl, а за последнее время—промывание канала раствором 1 : 5 000 оптохина (Optochinum hydrochloricum). У взрослых рекомендуется эндолюмбалыюе введение 1%-ного раствора уротропина от 5,0 до 10,0, на следующий день—внутривенное вливание 5,0 40%-ного раствора уротропина с электрарго-лом (5,0) или 1,0 8 1%-ного раствора колярго-ла. Такая последовательность рассчитана на ослабление гемато-энцефалического барьера. Есть сторонники терапии М. одними только люмбальными пункциями и ваннами, причем пункция делается через день или ежедневно и выпускается значительное количество ликвора, а ванны горячие—ежедневно (t° 37,5—40°, продолжительность—10^—15 мин., в зависимости от состояния б-ного). Однако главное место в терапии занимают специфические методы—лечение специфической сывороткой и вакциной, каждой порознь или в комбинации, а также вакциной, приготовленной вместе с уротропином или оптохином (Врубель). Сыворотку вводят эндолюмбально, субокципитально, в полость желудочков (у грудных детей), внутривенно и внутримышечно. Большинство авторов рекомендует комбинированные способы введения—эндолюмбально и внутримышечно, т. к. в канал, особенно у маленьких детей, не удается ввести значительных количеств сыворотки. Литературные данные о результатах лечения весьма пестры—есть авторы, не получавшие эффекта от сывороточного лечения или получавшие слабый эффект, другие являются большими сто- ронниками этого метода. Решение вопроса затрудняется тем, что совершенно невозможно сравнивать результаты лечения, примененного в разные эпидемии разными авторами (при разных дозах) и в особенности с различно приготовленными сыворотками. При экспериментальном М. у кроликов при применении моновалентной типизированной сыворотки Здродов-ский получил 100% успеха. Вопрос требует новой весьма тщательной проработки на параллельном материале под контролем всех клин, и лабораторных методов и тщательного изучения «естественного течения б-ни». Это последнее обстоятельство особенно важно, т. к. во многих случаях можно при симптоматическом лечении видеть в очень тяжело начавшихся случаях быстрое улучшение б-ни. Лучшие результаты дает методика применения больших доз. За последнее время ряд авторов проводит исключительно терапию большими дозами, вводя сыворотку внутримышечно, но можно часть сыворотки (10—15—25 си3) вводить эндолюмбально, а остальное количество—межмышечно. Иногда большим препятствием( для дальнейшего лечения, а также неприятным осложняющим моментом во время лечения большими дозами является сывороточная б-нь, к-рая при этой терапии наблюдается в 57,4%. Но ежедневное применение пивных дрожжей (витамин В) по-видимому ослабляет сывороточные явления. Схема терапии большими дозами такова (Леонов): 1) ежедневное систематическое введение сыворотки; 2) ежедневная люмбальнап пункция с удалением насколько возможно большего количества ликвора и систематическое наблюдение аа количеством форменных элементов в нем; 3) систематическая, с первого же дня применения сыворотки, дача пивных дрожжей по 1—2 таблетки 3—4 раза в день; 4) разовая доза сыворотки должна исходить из 3 моментов—возраста б-ного, длительности его заболевания до начала специфического лечения и тяжести болезненного процесса самого по себе; в среднем схематично разовая доза сыворотки может быть таковой; 30—40 см1 ежедневно у детей до 6 мес; 60—80 еж" у детей свыше 6 мес. и до l'/г лет; 80—100—120 см? у детей от И/а и до 8 лет и наконец у детей 10 лет и старше— 150—200 см"; 5) все лечение должно быть согласовано с общим состоянием б-ного под непременным контролем клин, явлений и характера спинномозговой жидкости. Что касается вакцинотерапии, то ее предлагают применять только лишь в случаях, где терапия начинается по тем или иным обстоятельствам поздно, гл. обр. после третьей недели заболевания и в случаях с хрон. течением. Можно применять и аутовакцину и поливалентную вакцину, начиная с 25—50 млн. микробных тел и постепенно доводя до 500 млн., впрыскивая под кожу через день или через два дня. Наконец и симптоматическое лечение в той или иной форме должно быть применяемо у менингити-ка. Сюда относятся болеутоляющие средства— опий, морфий, бром—и противосудорожные—-хлорал-гидрат и т. д. Профилактика. Прежде всего должна быть тщательно организована регистрация заболеваний М. и выявление эпидемии. Заболевших эпид. М. нужно подвергать немедленной госпитализации, причем в самом леч. заведении они должны быть строго изолированы, а не находиться в общих с другими б-ными палатах; выписывать больных из б-ницы нужно лишь по установлении бактериологического выздоровления. В виду того, что главным злом в распространении этой б-ни являются бацилоноси-тели, необходимо направить внимание на их выявление. По вполне понятным причинам подвергать изоляции бацилоиосителей можно только в особых условиях (казармы, пансионы, школы), но необходимо выявить их, учесть их «27 82S количество и по возможности провести санацию слизистых носа, полости рта и глотки (систематические полоскания раствором Н202 или смазывание слизистых носа и глотки пиоциана-зой раза три в день). Хотя менингококк и не стоек, однако следует все вещи, приходившие в соприкосновение с б-ным, тщательно продезинфицировать; особенно это относится к белью как нательному, так и постельному, носовым платкам и т. д. Вопрос о возможности предохранительной вакцинации в очагах, неблагополучных в смысле заболевания эпид. М., совершенно не изучен; наконец сап. просвещение в борьбе с этим заболеванием должно занимать первое место: ознакомление населения с самим заболеванием, путями распространения инфекции, опасностями бацилоноситсль-ства, с необходимостью наблюдения за состоянием слизистых носа и глотки, с методами их санации, с необходимостью срочной госпитализации б-НЫХ И Т. Д. В. Леоноо. Туберкулезный менингит, весьма серьезное заболевание, за крайне редкими исключениями кончающееся летально. До сего времени в литературе описано не более 60 случаев заведомого туб. М., кончившихся выздоровлением. Туб. М.—гл. обр. болезнь детского возраста. Наиболее поражаемым является возраст от 2 до 6 лет. Заболевания в первые месяцы жизни встречаются весьма редко. У взрослых туб. менингит наблюдается значительно реже, чем у детей. Этиология и патогенез. Туб. М. у детей чаще всего есть одно из проявлений генерализации туберкулеза. Обычно на вскрытии наблюдается также рассеивание бугорков в других органах. Такое сочетание является особенно характерным для раннего детского возраста, тогда как в старших возрастах, когда нет столь резкой тенденции к генерализации процесса, можно порой наблюдать пораягение мозговых оболочек без общей генерализации. В виду столь частого сочетания туб. М. с ми-лиарным tbc вопрос об этиологии туб. М. в сущности сводится к вопросу о причинах более частой поражаемости детей общим обсеменением организма, кончающимся поражением мозговых оболочек. По Штефко, к туб. М. предрасполагает гипоплазия сосудистого аппарата вообще и артерий основания мозга в частности. Как на момент, предрасполагающий к генерализации tbc и туб. М., указывается также на внесе-мейное заражение детей: при таком заражении процесс у ребенка течет будто бы особенно бурно, чаще кончаясь туб. М. Наконец имеет значение также и время года. Наичаще туб. М. отмечается у детей в весенние месяцы. Возможно, что метеорологические сдвиги, свойственные каждому сезону, влекут за собой и вегетативную перестройку организма, а эта последняя в связи с эндокринными моментами является решающей для нарушения иммуннобиологиче-ского равновесия ребенка.-Энгель (Engel) полагает, что уменьшение витаминов в пище весной также имеет значение. Однако все эти вопросы требуют дальнейшего изучения. Особенно часто к генерализации процесса, кончающейся нередко туб. М., ведут корь, коклюш и грип. Что ушибы головы или падения ребенка могут разбудить лятентно протекающий туб. процесс и повести к генерализации его и туб. М., теоретически допустимо, но при тщательном изучении анамнеза почти не удается точно установить причинную связь этих явлений. Пат. анатомия. Туб. инфекция, распространяясь обычно гематогенным путем из первичного туб. комплекса (см. Гона очаг, Туберкулез), поражает гл. обр. мягкие мозговые оболочки. Больше половины всех случаев милиар-ного tbc сопровождается у детей туб. М., присоединяющимся иногда через немного недель к общей диссеминации. В немногих лишь случаях туб. М. развивается на почве туб. поражения уха, носа или костей черепа. Почти исключительной локализацией гематогенного туб. М. является основание мозга. Туб палочки гл. обр. направляются к сосудистому сплетению, откуда попадают в церебро-спинальпую жидкость, а с ней к основанию мозга. Отмечают две главные формы туб. М., связанные между собой бесчисленными переходными формами. Первая форма часто макроскопически нелегко распознается. Наряду с умеренной гиперемией отмечаются лишь при более подробном рассматривании скудные бугорки величиной с маковое зерно, гл. обр. в плотно сросшейся Сильвиевой борозде и между лобными долями в области а. corporis cal losi. Эксудата не отмечается. Нек-рые пат.-анатомы эту форму трактуют как милиар-ный tbc мягких мозговых оболочек (tbc mi-liaris meningum). Значительно чаще отмечается эксудативная форма, т. е. собственно туб. М. Отмеченные выше области при этой форме также усеяны мелкими бугорками. Еще отчетливее они видны на сосудистом сплетении, а иногда также в виде мельчайших капель росы на эпендиме желудочков. На основании же мозга отмечается обильный студенистый зеленоватый эксудат (желатинозная инфильтрация), а в желудочках чуть мутноватая водянистая жидкость, причем желудочки представляются растянутыми. Мозг, особенно стенка желудочков, отечен, сосуды мозга переполнены кровью. Гистологически в эксудате отмечаются в изобилии лимфоидные клетки; сосуды также забиты этими клетками, причем порой отмечается туб. эндартериит. Местами отмечается гиалино-фибриноидное набухание и казеозный некроз.—Наряду с этой диффузной формой туб. М. гораздо реже отмечается ограниченная форма; лишь изредка она сочетается с первой. В этих случаях где-либо возле борозды большого мозга отмечается бляшка из слившихся между собой желтых бугорков. Эта бляшка идет вглубь, захватывая порой и другие извилины и давая картину memngo-ence-phalitis tuberculosa. Под микроскопом отмечается типичная туберкулезная, отчасти казеоз-но перерожденная грануляционная ткань, пронизанная туб. палочками. Клинически процесс протекает незаметно или с лихорадкой, менингеальными явлениями и обильным количеством церебро-спинальной жидкости. Следует иметь в виду, что туб. М., особенно эксудативные формы его, очень часто сочетается с картинами энцефалита (см. Энцефалиты), особенно области III желудочка. До сих пор не решен окончательно вопрос о причинах смерти при туб. М. Не вполне понятно, почему при незначительных сравнительно изменениях в мозговой оболочке при небольшом эксудате наступает при туб. М. смерть в 100%, тогда как при бблыних поражениях цереброспинальный М. дает в 50—70% выздоровление. Черни (Czerny) объясняет неизбежность смертельного исхода при туб. М. развившейся уже прижизненно гастромаляцией, а Шонтаг (Szon-tagh)—катастрофическим извращением обмена. Амбрус (Ambrus), имея в виду постоянное наличие отека мозга, этим отеком в связи с повышением местного ацидоза думает объяснить менингеальный симптомокомплекс. Возможно, что преимущественное поражение эксудатив-ным процессом основания мозга, наиболее характерное именно для туб. М., особенно резко расстраивает функцию важнейших подкорковых областей и нервных стволов (vagus), что в меньшей степени имеет место при других формах М.' (Медовиков). Имеет значение кроме того очевидно и специфическое действие туб. токсина на нервную клетку. Этими обстоятельствами можно объяснить роковой исход поражения основания мозга. Действительно, мы знаем, что такие же туб. поражения других серозных оболочек (плевра, перикард, брюшина, суставы) не только не дают смертельного исхода, но в большинстве случаев позволяют ставить благоприятный прогноз. К тому же биол. реакции при туб. М. обычно дают положительный результат, т. ч. об анергии здесь говорить не приходится.—С имптоматология. Первые симптомы М. появляются иногда совершенно неожиданно у крепкого, упитанного, видимо здорового ребенка (относится гл. обр. к раннему возрасту). В этих случаях ребенок не успевает еще потерять свой цветущий вид. Однако в очень большом числе случаев у старших детой туб. М. развивается на фоне предварительного похудания. Заболевание М. развивается в этих случаях или по типу самостоятельного поражения мозговых оболочек или ему предшествует какое-либо интеркурентпое заболевание (корь, коклюш, грип). В других случаях любой локальный туб. процесс (желез, костей, суставов, интраторакальный) может закончиться туб. М. Наконец туб. М. является последней фазой диссеминированного милиар-ного процесса. Ребенок при этом теряет свою жизнерадостность, начинает худеть, теряет апе-тит, порой покашливает, t° дает большие или меньшие подскоки. Детальным обследованием, особенно при помощи рентгена, удается установить, что у ребенка развивается милиарный tbc. Такая картина длится 3—4 недели, пока на этом фоне не появятся уже типичные менин-геальныо симптомы. Первым симптомом М. является сильная головная боль, порой настолько упорная, что ребенок прекращает игру, ищет покоя. Грудные дети проявляют общее беспокойство, трут ручкой лицо, глаза. Одновременно появляется рвота, причем она появляется вначале после еды, возбуждая подозрение на желудочное происхождение, а в дальнейшем и натощак. Рвота бывает или однократной или повторной, продолжается иногда несколько дней. Головная боль между тем усиливается; ребенок'предпочитает лежать в постели с, широко открытыми, редко мигающими глазами, принимая удобное для себя положение на боку с пригнутыми к животу бедрами. В то же время ребенок сохраняет полное сознание, отвечает на вопросы, жалуясь лишь на головную боль. В ряде случаев ребенок возбужден, мечется в постели, вскакивает, но б. ч. он просит оставить его в покое. Апетит понижен, но все же предлагаемую еду ребенок съедает. На второй неделе отмечавшаяся вначале вялость, которую можно было объяснить головной болью, постепенно усиливается, доходя до состояния безразличия к окружающему. Ребенок вяло и неохотно отвечает на предлагаемые ему вопросы, неохотно пьет предлагае- мую жидкую пищу (жевать б. ч. он уже не может), предпочитая лежать на боку с откинутой назад головой. Предоставленный себе, ребенок лежит спокойно, лишь время от времени издавая пронзительный крик. Лежит он или с закрытыми глазами, дремлет, или с открытыми, устремленными вдаль, в состоянии полной апатии. К концу второй и началу третьей недели ребенок окончательно теряет сознание, отмечаются подергивания конечностей, принимающие подчас ритмический характер. Резкое похудание. Отмечавшаяся в начале тенденция к запору постепенно переходит в полную задержку стула. Живот ладьеобразно втянут. Глотание сильно затруднено, а в последние дни ребенок вовсе не глотает. Дыхание уже в начале заболевания не вполне ровное, в дальнейшем лее ритм его еще больше расстраивается, а под конец оно принимает Чейн-Стоксовский характер.—Темп, при М., как и при милиарном tbc,не представляет ничего характерного. Обычно она дает подскоки до 38°, лишь под конец доходя до 39—40°. Объективное обследование ребенка на первых порах дает мало данных, т. к. симптомы предшествующего милиарного tbc переплетаются с начинающимися уже проявлениями высыпания на мозговых оболочках, но с течением времени все больше выступают т. н. базальные симптомы, т. е. симптомы сда-вления накапливающимся эксудатом выходящих на основании мозга нервов и центров межуточного мозга (паралич п. facialis, ptosis, паралич глазных мышц, анизокория). В первые же дни можно констатировать ригидность затылочных мышц, хотя и нерезко выраженную; в дальнейшем она становится резче. Порой дети постарше позволяют согнуть голову, но жалуются наболи при этой манипуляции, причем зрачки расширяются. Довольно рано отмечается также в грудном возрасте напряжение родничка, усиливающееся в дальнейшем с нарастанием эксудата. К концу первой недели присоединяются парезы глазных мышц (гл. обр. п. abducens), ведущие к косоглазию, хотя вначале и преходящему, но отчетливому, а также п. facialis, парез к-рого отчетливо выявляется неравномерностью мимики лица при плаче ребенка. Со стороны глаз отмечаются и другие симптомы, а именно неравномерность зрачков— или их расширение или сужение, гл. обр. вялость реакции зрачка на свет или парадоксальное расширение его. В терминальном стадии отмечается резкая инъекция сосудов склеры, конъюнктивит и помутнение роговицы. В первые же дни отмечается заметное замедление сердечной деятельности, указывающее на повышение тонуса п. vagi. Пульс падает до 50—GO ударов в минуту, причем вначале отмечается неравномерность темпа — чередование учащения с замедлением, а потом отчетливые экстрасистолы. За 1—3 дня до смерти паралич п. vagi дает резкое учащение пульса. Наряду с ригидностью затылка на первой же неделе отмечаются явления ригидности конечностей с повышением сухожильных рефлексов, причем такое перераздражение отмечается в той или иной конечности или даже в группе мышц, а не всюду, в зависимости от большего или меньшего давления на нервные стволы и центры. Вместе с тем на первой же неделе можно обнаружить на нижних конечностях симптом Кернига, Бабинского и три симптома Бруд-зинского (см. выше—менингеальный симптомокомплекс). На второй неделе ригидность в от-- дельных конечностях сменяется ритмическими судорожными движениями, в других же группах параличом мышц, а за день-два до смерти во многих случаях отмечаются приступы общих судорог при полном бессознательном состоянии ребенка, причем лицо краснеет, зрачки расширяются ad maximum, дыхание становится прерывистым.—Уже на первой неделе отмечаются на коже т. н. пятна Труссо. Отмечается покраснение, как бы беспричинное, одной щеки, сменяющееся покраснением другой или появлением пятен на туловище и конечностях. При проведении штриха на коже отмечается быстро появляющаяся и долго держащаяся широкая красная полоса вследствие дилятации сосудов кожи. Ашнер и Дрезель дают ярко ваготроп-ную реакцию. На коже в ряде случаев при наличии одновременно милиарного туберкулеза отмечаются рассеянные туберкулиды.—При обследовании легких в большинстве случаев не находят ничего кроме симптомов увеличения бронхиальных желез. При большей распространенности первичного очага можно порой сделать нек-рое предположение (укорочение звука, ослабленное дыхание, изредка хрипы) относительно его локализации. Наличие милиарной высыпи на рентгенограмме позволяет уточнить диагноз.—Со стороны крови отмечаются симптомы сгущения ее. Реакция оседания эритроцитов резко замедлена. Моча N. Заболевание длится 2—3 недели в зависимости от возраста. Чем старше ребенок, тем больше продолжительность б-ни.—Д и а г н о з. В начальном стадии туб. М. принимается б. ч. за желудочное заболевание, особенно если головная боль выражена нерезко. В тех случаях, когда появлению мозговых симптомов предшествует повышение t° в течение б. или м. продолжительного времени, болезнь принимается обыкновенно за брюшной тиф, тем более, что ничего не удается найти со стороны внутренних органов. Наличие увеличения селезенки (при милиарном tbc оно также отмечается) как бы подтверждает этот диагноз, но нарастание симптомов менин-геального комплекса позволяет все же уже через 2—3 дня подумать о возможности туб. М. В этом периоде особенно подозрительны в отношении туб. М., наряду с ригидностью затылка и симптомом Кернига, сонливость, замедленный и неправильный пульс, красный дермографизм. Для распознавания желательно проделать туб. пробу. Реакция Пирке в 60—70% всех случаев получается положительной, а реакция Манту у Энгеля—в 94,4%. Подтверждается диагноз наличием на рентгенограмме легких милиарной высыпи. У грудных детей диагноз туб. процесса подтверждается наличием туберкулидов. Но полную уверенность в диагнозе дает лишь люмбальная пункция. При туберкулезном менингите жидкость выделяется под большим давлением, прозрачна, в проходящем свете видны т. н. «пылевые частицы» (чуть опалесцирует), уд. в. 1,010—1,020, содержит белок в количестве 0,1—0,7%, сахара в ней нет. Количество глобулина увеличено за счет альбумина, почему и удается получить различные осадочные реакции (Панди, Нонне-Апельта и др.). При стоянии через несколько часов в церебро-спи-нальной жидкости образуется паутинообразный сверток фибрина, тогда как в норме пленки не получается. В осадке при центрифугировании (илрг в пленке) отмечается обильное количество лимфоцитов и единичные полинуклеары; в пленке же в 50—70% удается обнаружить Коховские палочки. Первые дни при неясных симптомах туб. М. можно подумать и о различных иных неспецифических заболеваниях (напр. ггодострый гастрит у детей старшего возраста), а при наличии уже менингеальных симптомов приходится исключить другие поражения, сопровождающиеся менингеальной реакцией. При постепенном нарастании симптомов М. прежде всего можно подумать о туб. характере его, т. к. все другие М. начинаются бурно, но надо иметь в виду, что порой и туб. М. начинается остро (в раннем детском возрасте). Дело выясняется опять-таки пункцией. Гнойные М. дают сразу же мутный пунктат, а церебро-спинальный М. хотя в ряде случаев и дает вначале прозрачную и сравнительно бедную клетками жидкость, но в ней все же преобладают полинуклеары. Остается еще исключить случаи менингеальной реакции, сопровождающиеся прозрачной жидкостью, и серозные М., сопутствующие нек-рым инфекционным заболеваниям; в этих случаях в пунктате обычно пленки не получается и имеется налицо сахар. В подавляющем большинстве случаев в клин, обстановке, где возможно проделать пункцию и другие обследования, диагноз туб. М. все же большей частью легко поставить сравнительно рано. Предсказани е—абсолютно неблагоприятное. Случаи излечения чрезвычайно редки.— Лечение. Попытки специфического лечения (0,5—1,0 мг туберкулина эндолюмбально) не дали положительного результата, хотя описаны единичные случаи выздоровления. Мысль о хир. вмешательстве (Соколов) оставлена. Отвлекающее лечение не рекомендуется. Симптоматическое лечение имеет целью смягчить тяжелые проявления заболевания. Понижение внутричерепного давления лучше всего достигается люмбальными пункциями, к-рые иногдаi устраняют помрачение сознания и головные боли. При последних показанными являются пирамидон, фенацетин с кофеином. При судорогах применяются устраняющие их средства: клизмы с хлорал-гидратом (0,5—1,0 pro dosi), люминаль-натрий в дозе 0,05—0,2 внутримышечно. Имея в виду резко выраженные симптомы ваготонии, последнее время пробуют (Медовиков) применять антагонистически действующие адреналин, хлористый кальций, кофеин, эфедрин. Применяли также глубокую рентгенотерапию, думая таким воздействием на plexus chorioideus ограничить накопление церебро-спинальной жидкости. Эти попытки также кончились неудачей, равно как вдувание в спинномозговой канал кислорода или воздуха. П. Медовиков. Туб. М. у взрослых наблюдается значительно реже, чем у детей.—С имптомато-л о г и я. Начало туб. М. постепенное, ему предшествует продромальный стадий, характеризующийся гл. обр. псих, симптомами—вялостью, апатией, изменением характера. Затем появляется головная боль, к-рая часто локализуется в затылке, головокружения, боли в разных частях тела; наблюдаются упадок апетита, частые запоры, небольшое повышение t°, падение веса тела. Продромальный стадий может продолжаться в течение недель, после чего сразу появляется рвота, которая часто повторяется, нарастает апатия, иногда появляются приступы общих судорог, t° повышается. В начальном периоде наблюдаются ремиссии; часто в этом стадии заболевания уже обнаруживаются параличи нервов основания. Рано устана- вливается затемнение сознания. Частота пульса очень колеблется, преобладают замедление, большая лябильность пульса при движении, боли, аффектах и т. д. Замедление пульса в конечных стадиях обычно переходит в учащение. Дыхание часто неправильное. Повышение t° ремитирующего характера, по вечерам от 38° до 39,5°, хотя в нек-рых случаях t° дает очень незначительные колебания; в редких случаях наблюдается субнормальная t° или же сильное повышение t° за несколько дней до смерти. Во внутренних органах обычно изменений нет, часто констатируется увеличение селезенки, в других случаях можно обнаружить местные изменения в легких или явления милиарного tbc (рентген). При исследовании дна глаза— застойные соски или туберкулы в chorioidea. Изменения крови не характерны, обычно умеренный лейкоцитоз с преобладанием лимфоцитов. При поясничном проколе уже в начальном стадии обнаруживаются повышение давления, лимфоцитоз, увеличение белка и глобулинов; сахар в это время обычно еще не исчезает; при стоянии жидкости образуется нежный сгусток фибрина. В это время уже намечаются ригидность затылка и симптом Кернига. Одновременно или несколько позже развивается гиперестезия—общая и органов чувств. Двигательные явления раздражения разнообразны—автоматические псевдоспонтанные, иногда хореические двгокения в конечностях и туловище, смешанные тонические и клонические судороги. Сухожильные рефлексы повышены, иногда понижены. Начальный стадий б-ни без резких границ переходит в следующий, в к-ром преобладают менингеальные контрактуры, параличи черепномозговых нервов, в частности глазных—косоглазие, птоз; паралич лицевого нерва; лагофтальм, асимметрия лицевых мышц. В нижних конечностях парез маскируется контрактурами и ригидностью, иногда обнаруживаются гемипарезы и парапарезы. Сопорозное состояние становится глубже. Вскрикивания и беспокойство реже; непроизвольное мочеиспускание и дефекация. Зрачки в начале туб. М. обычно широки, в дальнейшем суживаются. В ближайшие дни параличи нарастают, становятся общими, произвольные движения исчезают, сухожильные и кожные рефлексы исчезают, развивается коматозное состояние, иногда судорожные припадки; дыхание поверхностное, иногда Чейн-Стоксовское; сильнейшее истощение; смерть. Последний стадий редко длится дольше 2—3 дней. Средняя продолжительность туб. М. 272—3—4 недели, хотя бывают случаи менее продолжительные; редко туб. М. длится больше 4 недель; известны исключительные случаи, в к-рых ремиссии длились месяцы и даже годы, так что получалась видимость полного выздоровления. В исключительных случаях наблюдалось действительное выздоровление. В нек-рых случаях наблюдается атипичное острое начало заболевания, иногда в виде эпилептиформных судорог, часто в форме Джексоновской .эпилепсии с выраженным парезом одной половины тела. В этих случаях имеет место необычная локализация процесса на внутренней поверхности мозга, гл. обр. в двигательной области.—П р о г н о з безусловно неблагоприятный. Диагноз ставится на основании характера клин, картины и течения б-ни, лимфоидного плеоцитоза спинномозговой жидкости с характерным образованием пленки; обычно при исследовании пленки в большом проценте (50—80 и больше) находят туберкулезные бацилы. Прививка жидкости животному дает положительный результат (мили-арный туберкулез). Сифилитические М. Сифилитические М. развиваются во всех стадиях сифилиса. Явления со стороны мягких мозговых оболочек выступают еще до появления специфической экзантемы (meningite preroseolique). Чаще М. обнаруживаются во вторичном и третичном стадиях сифилиса. Обычно преобладает процесс на основании мозга, одновременно поражая и спинной мозг, т. е. принимая форму церебро-спиналь-ного М. Продолжительность начального периода раннего невросифилиса в среднем надо считать от 2 до 3 лет. М., возникающие во время этого периода сифилиса, выделяются как ранние; М., обнаруживающиеся в более поздних стадиях раннего сифилиса, относятся к поздним М. Сифилитические лептоменингиты развиваются б. ч. подостро и хронически, но наблюдаются также и острые формы; последние чаще встречаются в начальном периоде раннего сифилиса. Пат.-анат. картина острого и под-острого лептоменингита в начальном периоде раннего сифилиса макроскопически выражается б. или м. распространенным помутнением и утолщением мягких мозговых оболочек, иногда скоплением по ходу сосудов серовато-желтого эксудата, гл. обр. на основании мозга (область хиазмы). Микроскопически обнаруживаются лимфоциты, реже—плазматические клетки, еще реже встречаются лейкоциты. Сосудистые стенки инфильтрированы и окружены лимфоидны-ми скоплениями. Воспалительный процесс распространяется по сосудам и перегородкам на вещество головного мозга, спинного мозга, на корешки и черепномозговые нервы, вызывая воспаление и вторичные перерождения последних. В морфол. картине поздних М. доминирует пролиферативный момент в форме хрон. гиперпластического рубцового или гранулематозно-го процесса с образованием ограниченных скоплений полиморфных клеток—множественных гуммозных узлов (гуммозный М.). Преимущественная локализация гуммозного М.—основание мозга, причем в процесс обычно вовлекаются и нервы основания. Гуммозный М. может локализоваться также и на выпуклой поверхности полушарий, особенно в лобных и затылочных долях. В спинном мозгу диффузный сифилитический и гуммозный лептоменингиты распространяются по всему длиннику его, но преобладают в грудном отделе спинного мозга. 1.Ранние сифилитическиеМ.Клин. картина ранних М. выражается менингеаль-ньш симптомокомплексом, ограничивающимся при менее интенсивной реакции только изменениями спинномозговой жидкости—плеоцито-зом, к-рый иногда сопровождается положительными белковыми и глобулиновыми реакциями жидкости. Спинномозговая жидкость бывает изменена уже в очень ранних стадиях сифилиса; одновременно констатируется обычно и повышенное давление жидкости. Изменения жидкости являются первым менингеальным симптомом и констатируются уже в серонега-тивном первичном периоде. С развитием сифилитической экзантемы изменения жидкости усиливаются: сначала появляется лимфоцитоз, затем глобулиновые реакции (фаза 1), увеличение общего количества белка, RW. Такой порядок появления отдельных изменений жидкости непостоянен и может меняться. Обычно из- 88» метения жидкости нарастают медленно и значительно колеблются в интенсивности, так что всегда можно встретить частичные изменения состава жидкости и нельзя ожидать наличия всех 4 реакций в начальных стадиях новроси-филиса. Лимфоцитоз, увеличение количества белка и глобулинов в спинномозговой жидкости вызываются менингеалвным воспалительным процессом, что подтверждается нат.-анат. исследованиями (Вольвиль, Якоб, Кенигштейн и Шпигель), обнаружившими во вторичном стадии сифилиса лимфоидпую инфильтрацию мягких мозговых оболочек, адвентиции сосудов оболочек и в отдельных случаях—вещества мозга. Эти анат. изменения, а равно и изменения церебро-спинальной жидкости и крови, указывающие на специфический характер заболевания, могут обнаруживаться также без каких-либо клип, симптомов поражения нервной системы. Частота изменений жидкости в начальных стадиях раннего сифилиса колеблется в больших пределах. Так, в нелеченньтх случаях начального периода изменения жидкости обнаруживаются в 17—80% случ., при но-леченном генерализованном сифилисе—в 48— 85%. Штейнер считает, что за исключением излеченных абортивных случаев в серонега-тивном первичном стадии сифилиса пат. изменения жидкости обнаруживаются во всех случаях; особенно они выражены в начале вторичного периода, причем эти изменения могут быть временными и преходящими. Число случаев с положительными изменениями спинномозговой жидкости с начала инфекции постепенно увеличивается; во время или непосредственно перед высыпанием изменения спинномозговой жидкости усиливаются, причем изменение прогрессирует до 10 мес. после инфекции; с этого периода - происходит постепенное снижение числа случаев с положительными изменениями жидкости (Кенигштейн и Гольдбергер). Большое значение в Патогенезе изменений жидкости имеют два момента: своевременно начатое лечение и характер последнего. К аналогичным почти данным пришел и Шу в своем подробном исследовании спинномозговой жидкости в ранних периодах сифилиса. Шу считает, что заболевание мягких мозговых оболочек имеет место у каждого пятого б-ного и чаще всего обнаруживается во втором полугодии после инфекции. Наблюдается известный параллелизм между изменениями жидкости и отдельными формами кожных поражений, как напр, папулезные сифилиды, специфические алопеции, лейкодерма, при к-рых изменения спинномозговой жидкости наблюдаются в 70—100% случаев. Одновременно и почти также часто, как изменения состава, встречается повышение давления жидкости. Явления со стороны нервной системы наблюдаются за нек-рое время до, во время или после появления сифилитической экзантемы; они выражаются рядом субъективных ощущений—головными болями, чувством давления в глазных яблоках, головокружением, шумом в ушах, рвотой, чувством внутреннего беспокойства, болями в конечностях, различными ощущениями в области сердца, бессонницей. Наиболее частый и распространенный симптом—головная боль; по данным Шу, она наблюдалась в 62 случ. из описанных им 202 случ. первичного и вторичного сифилиса, причем у б-ных, страдавших головными болями, Шу обнаружил во всех случаях повышение давления спинномоз- говой жидкости. Вышеперечисленные нервные явления вызываются менингеальным раздражением, причем последнее распространяется также на корешки и черепномозговые нервы, выражаясь невральгиями, корешковыми болями, гиперестезиями с корешковым распределением, папулезными сыпями, следующими ходу корешковых нервов. Как и менингеальные симптомы, невральгические боли возникают во время первичного или вторичного стадия сифилиса перед или во время высыпания в форме затылочных, межреберных, крестцово-пояс-ничных невральгий (корешковый ишиас). Локализация болей очень разнообразна; наиболее частая 'локализация болей — голова, затылок, область тройничного нерва, задние корешки. Невральгические боли и другие явления раздражения и выпадения со стороны черепномозговых нервов и корешков в начальных стадиях раннего невросифилиса составляют переход к симптомокомплексу тв'ро'рецидшое (см.), вернее менингорецидивов (или менингоневритов) (Штейнор); последние встречаются также и в нелеченных случаях, чем опровергается мнение об их медикаментозном происхождении. Часто поражению черепномозговых нервов предшествуют общие явления менингеального раздражения—головная боль, головокружение, шум в ушах, рвота и т. д. Эти продромальные или сопровождающие симптомы могут и отсутствовать, так что картина заболевания начинается внезапно параличом черепномозговых нервов. По статистике Е. Циммермана, неврорецидивы встречаются в 1,6% случ.; чаще всего поражается слуховой нерв, затем зрительный, менее часто—лицевой, глазодвигательный, отводящий, блоковидный и тройничный. Характер параличей—периферический, чаще других поражаются нервы основания—от выхода нерва. до того места, где он оставляет мягкие мозговые оболочки; зрительный нерв в этом отношении составляет исключение и поражается в наиболее дистальных частях, что вызывается его анат. строением (существованием особых оболочек). Степень поражения отдельных нервов колеблется от легкого пареза до полного паралича. При поражении слухового нерва поражаются иногда отдельно вестибулярный и кохлеарный аппараты; иногда поражение его двусторонне. Зрительный нерв поражается в форме папилита, гиперемии сосков, неврита зрительного нерва, neuritis retrobulbaris. Поражения зрительного нерва обычно двусторонние. Параличи глазодвигательного нерва встречаются изолированно или же комбинируются с поражением зрительного нерва. Паралич лицевого нерва, чаще односторонний, выражается параличом всех его ветвей. Неврорецидивы сопровождаются обычно более или менее выраженными изменениями со стороны жидкости, так что это обстоятельство является связующим звеном между другими формами ранних сифилитических менингеальных поражений и менипгорецидивами. Острые сифилитические церебро-спинальные М. также относятся к ранним менингеальным сифилитическим поражениям; симптоматологи-чески они близки к обычным инфекционным М. Пат. -анат. изменения при остром диффузном сифилитическом церсбро-спипальном М. состоят в распространенной лимфоидной и плазмоцитарной инфильтрации мягких мозговых оболочек головного и спинного мозга; в нек-рых местах процесс распространяется и на вещество мозга. В мягких мозговых оболочках, гл. обр. в периваскулярных лимф, пространствах, обнаружены в нек-рых случаях спирохеты.—Начало острое, но в нек-рых случаях наблюдается постепенное начало с продромальным периодом, в котором выступают на первый план головная боль, бессонница, ремитирующая лихорадка, к-рая чаще держится на средних величинах (реже она. совершенно отсутствует). Менингеальный симптомокомплекс выражен целиком: параличи базальных нервов, эпилептиформные припадки (реже), изменение сознания—от сонливости до комы. Псих, симптомы: сильное возбуждение или депрессия; иногда оба состояния чередуются, но чаще наблюдается угнетение, иногда кратковременные потери сознания.—Изменения жидкости обнаруживаются во всех случаях и состоят в увеличении числа клеточных элементов, но количество и характер их разный, б. ч. встречаются лимфоциты, но в нек-рых случаях и полину-клеары. Общее количество белка и глобулинов увеличено; иногда наблюдается клеточпо-гло-булиновая диссоциация. Жидкость прозрачная; иногда встречается и мутная; при стоянии образуется сгусток, как при туб. М. Серологические реакции в крови и жидкости положительные, хотя надо иметь в виду, что при наличии сифилиса RW в жидкости может обнаружиться и при М. другой этиологии. Течение сифилитических церебро-спи-нальных М. изменчивое: в нек-рых случаях очень быстрое, в других медленное или рецидивирующее. Характерны вспышки процесса. В нек-рых случаях наблюдается летальный исход; в других—заболевание улучшается, и даже возможно выздоровление под влиянием специфического лечения. В отношении лечения предпочтительно комбинированное эндолюмбальное и внутривенное вливание неосальварсапа. 2. Поздние сифилитические М. Менингиты поздних стадиев раннего невросифи-лиса (третичного периода) выражаются почти одинаковой клин, картиной с М. начального периода раннего сифилиса с той разницей, что в третичном стадии отсутствуют или очень слабо выражены менингеальные контрактуры, отсутствуют гиперестезии, не наблюдается втянутого живота, повышения t°; развитие и течение болезненного процесса как правило хроническое, редко—подострое. Поздние сифилитические М. имеют диффузное распространение с преобладанием процесса в определенных местах—основание, выпуклая поверхность мозга. Почти всегда б-ные страдают головными болями, часто усиливающимися по ночам; часто наблюдаются головокружения, затемнение сознания и более выраженные псих, явления в форме спутанности сознания, дезориентировки, легких бредовых состояний. В симптоматологии сифилитического М. основания доминирует поражение нервов основания мозга. Из двигательных нервов чаще других поражается глазодвигательный: из 167 случ. церебрального ецфилиса Утгоф нашел паралич III пары в 66 ел., отводящего нерва—в 29 случ. и блоко-видного—в 6 случ. Двусторонние параличи III пары встречаются, по Утгофу, почти так же часто, как и односторонние. Полный паралич внутренних и наружных ветвей глазодвигательного нерва по частоте уступает частичному параличу отдельных ветвей этого нерва. Так, Александер (Alexander) обнаружил полный паралич глазодвигательного нерва в 19 ел., ча- ги 83 S стичный паралич отдельных ветвей—в 145 ел. Параличи глазодвигательного нерва, как и других нервов основания, вызываются сдавлением нерва новообразованной грануляционной и гуммозной тканью в мягких мозговых оболочках основания, или же воспалительный процесс в оболочках непосредственно переходит па нервы в форме неврита или периневрита. При поражении сифилитическим процессом ствола глазодвигательного нерва обычно страдает только часть его волокон. Клинически наблюдается несколько комбинаций паралича III пары (см. Офтальмоплегия). Симптом Аржиль-Робертсона при сифилисе мозга, по данным Утгофа, встречается в 10%, причем в 4% без паралича глазодвигательных нервов. Наиболее часто встречается полная арефлексия зрачков. Для параличей глазодвигательных нервов при базальном сифилисе характерны колебания в интенсивности паралича и комбинация с параличами других нервов основания, особенно с невритами зрительных нервов.—Из других нервов основания чаще, но в половину реже, чем глазодвигательный, поражается отводящий нерв, обычно совместно с другими нервами основания. Двусторонний паралич от-. водящего нерва при базальном М. встречается в виде исключения: на 270 ел. Утгоф отметил двусторонний паралич отводящего нерва в 6 ел. и односторонний в 21 ел.; на 17 секционных случаев паралич отводящего нерва Утгоф обнаружил в 3 ел.—Б локовидный нерв при сифилитическом базальном М. изолированно не поражается, двустороннее поражение его встречается очень редко, поражение его при базальном сифилитическом М. наблюдается в 5% ел. (Утгоф). —Лицевой нерв и двигательная порция тройничного нерва обычно поражаются в комбинации с другими базальными нервами (III, V, VIII). Чрезвычайно редко поражаются двигательные порции X, XI, XII нервов, обычно в комбинации с поражением других нервов основания. Поражение зрительного нерва при базальном сифилитическом М. выражается застойными явлениями, гемианопическими расстройствами, часто сочетается с параличами глазодвигательного нерва. Застойный сосок зрительного нерва встречается при базальном М., по данным Утгофа, в 10% случ., чаще двусторонний, реже односторонний. Характерны исчезновение застойного соска, нередко полное, после специфического лечения, рецидивы и раннее появление застойного соска при отсутствии других симптомов базального сифилитического М., хотя последнее является исключением, как правило же одновременно наблюдаются параличи других базальных нервов. Патогенез застойного соска отчасти совпадает с таковым же при опухолях мозга, отчасти объясняется местными перетяжками зрительного нерва новообразованной гуммозной тканью. Неврит зрительного нерва при сифилитическом базальном М. встречается в 12% случ. (Утгоф). Клинически неврит зрительного нерва выражается центральной скотомой, особенно на цвета, и гемианопическими дефектами; нередко встречается при этом битемпоральная гемиано-псия; назальная гемианопсия не наблюдалась. В легких случаях дело идет о концентрическом сужении поля зрения; дно глаза даже при сильном понижении остроты зрения может оставаться нормальным (ретробульбарный неврит), обычно же наблюдаются симптомы неврита или невритической атрофии зрительного нерва; реже, но все же наблюдаются и случаи простой атрофии. Иногда в медленно развивающихся случаях внезапно появляется слепота. Простая атрофия зрительного нерва при базальном сифилитическом М. имеет другое происхождение, чем при позднем сифилисе. При базальном М. атрофия зрительного нерва вызывается вторичным нисходящим перерождением нервных волокон вследствие поражения поперечника нерва в каком-либо участке его протяжения. При нисходящей атрофии расстройство зрения предшествует объективным изменениям дна глаза, ' в случаях же простой атрофии при позднем сифилисе выпадение зрительных функций и изменения дна глаза идут обычно параллельно. Кроме того простая атрофия зрительного нерва при базальном М. развивается остро или подостро, часто толчками, нередко остается односторонней, не прогрессирует-неудержимо и не оканчивается обязательно слепотой, как при поздних формах; напротив, окончательный амавроз при базальном сифилитическом М. надо считать редкостью.—Прогноз простых атрофии зрительного нерва при базальном М. различный, вторичные атрофии, к-рые чаще наблюдаются, дают лучшую прогностику, нежели первичные. Чувствительная порция тройничного нерва поражается при базальном сифилитическом М. сравнительно редко: из 17 секционных случаев Утгофа в 3 случ. обнаружено поражение тройничного нерва, постоянно одностороннее. Из 150 случ., собранных Утгофом в литературе, в 22 случ. был поражен тройничный нерв, причем только один раз паралич был двусторонний; иногда нерв поражается изолированно, в других случаях поражаются его отдельные ветви. Клинически поражение тройничного нерва при базальном сифилитическом М. выражается невральгическими болями, анестезиями, трофическими расстройствами. Виль-бранд и Зенгер (Willbrand, Saenger) из 22 случаев поражения тройничного нерва в 11 случаях наблюдали невропаралитический кератит.—Поражение кохлеарного и вестибулярного нервов встречается реже поражения зрительного нерва. Нистагм отмечается редко, чаще встречается головокружение. Иногда базальный менингит первично локализуется в области мозжечково-мостового угла; в таких случаях развивается симпто-мокомплекс, характерный для опухоли той же локализации (глухота, головокружение, атаксия, нистагм, мозжечковые явления). Прогноз в отношении восстановления слуха при базальных поражениях слухового аппарата сравнительно благоприятный, несколько менее благоприятный в отношении головокружения, к-рое долго держится и может даже остаться навсегда.—Изолированного поражения язы-коглоточного нерва при базальном сифилитическом М. не наблюдается; обычно означенный нерв поражается одновременно с другими нервами основания. Клинически поражение IX пары характеризуется расстройством вкуса.—Поражение блуждающего нерва выражается параличом мягкого нёба, глоточной и гортанной мускулатуры и явлениями со стороны пульса, дыхания, голосовых связок, охриплостью голоса. Паралич п. recurrentis, паралич блуждающего нерва наблюдаются в связи с параличом других бульбарных нервов.— Подъязычный нерв при базальном М. поражается одновременно'с другими черепно-мозговыми нервами.—Заболевание обонятельного нерва при базальном М. проявляется в форме понижения или обострения обоняния — обонятельные парестезии (раздражение нерва). При анат. исследовании случая Вестфаля обнаружены спайки и внедрение гуммозных масс из pia mater в bulbus olfacto-rius, прижатие нерва гуммозными массами с последующим вторичным перерождением нервных волокон.—При базальном сифилитическом М. наблюдается ряд симптомов, к-рые обусловливаются поражением гипофизаи инфунди-булярной части III желудочка (межуточно-гипофизарной системы). Клинически поражение означенной системы выражается явлениями dystrophia adiposo-genitalis, гемианопсией, иногда имеются одно- или двусторонний застойный сосок, полиурия, полидипсия, диабет, частичные параличи глазодвигательного нерва. В нек-рых случаях выступает акромегалический синдром. В спинномозговой жидкости обнаруживается большой лимфоцитоз (от нескольких десятков до 1 000 и более клеточных элементов в 1 мм3). Общее содержание белка и глобулинов повышено, положительные серологические реакции в крови и спинномозговой жидкости. Для базального сифилитического М. характерны чрезвычайная лябилыгость общемозговых и очаговых симптомов, улучшение и ухудшение картины б-ни, появление новых и исчезновение старых симптомов без особых внешних причин. Течение. Поздние М. развиваются чаще всего после продромального периода, хотя наблюдается и внезапное развитие параличей базальных нервов. Так, поражение глазодвигательных нервов часто выражается остро развивающейся диплопией, полной неподвижностью зрачков, реже наблюдается рефлекторная неподвижность зрачков на свет. При поражениях хиазмы развиваются амблиопия, гемианопсия, амавроз; нередко остро развивается неврит зрительного нерва. При поражении одновременно и мозгового вещества обнаруживаются очаговые явления: афазия, гемиплегии, гемианесто-зии, параличи всех четырех конечностей, бульварные явления. При распознавании поздних базальных сифилитических М. кроме характерного развития, поражения черепномозговых нервов, отсутствия менингеальных контрактур имеет большое значение лимфоидный состав жидкости, к-рый отличает эти М. от гнойных, в том числе и от церебро-спинального эпид. М. От туб. М. они отличаются помимо течения еще наличностью RW в жидкости, хотя надо иметь в виду, что всякий менингеальный процесс, даже неспецифический, у сифилитика может вызвать в жидкости RW благодаря изменению пермеабильности мягких мозговых оболочек присоединившимся неспецифическим процессом. При менее частой локализации процесса на выпуклой поверхности мозговых полушарий обычно выступают на первый план тотчас же или после продромального периода общие явления: головные боли, головокружение, рвота; далее присоединяются ограниченная чувствительность черепной коробки, припадки частичной кортикальной эпилепсии, иногда общие эпилептиформные припадки; очень часты псих. явления в форме психомоторного возбуждения; часто и рано присоединяются очаговые явления в форме моноплегий, афазии, апраксий, гемиплегии, кортикальных расстройств чувстви- тельности и т. д. Неврит зрительного нерва при этой форме встречается реже. При локализации в спинном м о з -г у клин, явления соответствуют уровню наиболее выраженного специфического процесса. Изолированное поражение мягких мозговых оболочек одного спинного мозга встречается очень редко. Продромальные явления выражаются чаще всего в форме болей в затылке, между лопатками, стреляющими болями в конечностях, особенно нижних, обычно с ночными обострениями. Наблюдаются ригидность позвоночника, болезненность его при поколачи-вании, опоясывающие боли, парестезии. При дальнейшем развитии корешковых процессов присоединяются симптомы выпадения со стороны чувствительности, герпес, параличи и атрофии мускулатуры. К этим корешковым явлениям постепенно присоединяются и симптомы поражения вещества спинного мозга, выражающиеся симптомом Бабинского (спастические явления, клонусы и др.). Часто наблюдается расстройство сфинктеров. Течение б-ни очень изменчиво, наблюдается обычно чередование ухудшений и улучшений процесса, часты ремиссии. В дальнейшем процесс становится более хроническим и нередко даже при соответственном лечении—стационарным. Предсказание по сравнению с церебральными формами менее благоприятное, выздоровление наблюдается обычно с дефектами, чаще наблюдаются осложнения (циститы, пиелонефриты), к-рые могут повлечь за собой летальный исход.—Л е ч е н и е при церебро-спиналыюм позднем сифилитическом М. специфическое; предпринятое в раннем периоде развития процесса и примененное в рациональной форме дает обычно хорошие результаты в отношении задержки и частичного регресса процесса. Хронические М. I. Хрон. церебраль-н ы и лептоменингит локализуется гл. обр. на выпуклой поверхности полушарий; выражается помутнением, утолщением и сращениями мягких мозговых оболочек между собой, наличностью в некоторых случаях менингеального эксудата. Локализация менингеального процесса отчасти может указывать этиоло ги ю; так, базальные хрон. лептоменингиты в громадном большинстве случаев сифилитического происхождения, в меньшем—остатки перенесенного острого эпид. М. Из других хрон. инфекций надо указать на туб. интоксикацию. Дискразические состояния и аутоинтоксикация (скорбут, нефрит) вызывают утолщение стенок сосудов и самой ткани мягких мозговых оболочек; из экзогенных интоксикаций особенно часто отмечается хрон. лептоменингит при алкоголизме (хроническом), иногда при пеллагре. Хрон. лептоменингит часто осложняет различные хрон. церебральные заболевания—душевные заболевания, эпилепсию, прогрессивный паралич. Несомненно существуют первичные хрон. серозные и фиброзные лептоменингиты, чаще всего основания, повидимому также инфекционного происхождения. Хронические лептоменингиты встречаются во всяком возрасте, но для каждого периода жизни характерна или преобладает известная этиологическая причина; так, у новорожденных и грудных детей редко наблюдаются туб. хрон. лептоменингиты, в то время как в более позднем возрасте они преобладают. У мужчин это страдание встречается .значительно чаще, нежели у женщин. Переутомление умственное и физическое, душевные потрясения являются предрасполагающими моментами. Симптоматологию церебрального диффузного хрон. лептоменингита можно построить только искусственно, объединив в одно целое различные симптомы, отмеченные в отдельных подтвержденных вскрытием случаях диффузного хронического лептоменингита. Наиболее частые симптомь1 следующие: головная боль, спастические или вялые параличи, чаще в форме гемиплегии, мышечные контрактуры, судороги, расстройства речи, застойные соски, бред, психомоторное возбуждение, сопорозное и коматозное состояния. Длительное изолированное существование отдельных симптомов наиболее характерно для церебрального диффузного М. Различия в постепенности появления, длительности и комбинациях перечисленных выше симптомов обусловливают полиморфизм и объясняют отсутствие характерной клин. картины при церебральных диффузных лепто-менингитах. В зависимости от большего или меньшего участия в процессе мягких мозговых оболочек, вещества мозга, характера и степени распространения хрон. лептоменингита различают несколько клин, форм последнего. При торпидпой псих, форме преобладают псих. явления и выступает на первый план заторможенность б-ного; очаговые явления, параличи и контрактуры отсутствуют или только намечаются. Другую форму представляет рассеянный ограниченный хрон. лептоменингит в форме отдельных бляшек, к-рые могут локализоваться на выпуклой поверхности и основании, вовлекая в процесс вещество мозга и черепно-мозговые нервы. Клин, картина таких случаев полиморфная и обусловливается локализацией бляшек. В большинстве случаев этиология этой формы хрон. лептоменингита—сифилис и tbc. В большинстве случаев симптомы хрон. лептоменингита стушевываются основным заболеванием центральной нервной системы.—■ Пат. - а н а т. изменения при хрон. диффузных лептоменингитах так же разнообразны, как и их клин, картина. Различают гипертрофическую форму, при к-рой имеются утолщение и помутнение мягких мозговых оболочек, рубцовое превращение их, склероз. В таких случаях явления сосудистого воспаления отсутствуют. В других случаях наблюдается гл. обр. отек, причем сосудисто-воспалительные явления могут быть слабо выражены. Специфические хрон. лептоменингиты морфологически представляют картину гуммозного лептоменингита или туб. процесса. Наконец в некоторых случаях имеются остатки перенесенного и перешедшего в хрон. состояние острого М. Большое практическое значение имеет ограниченная форма серозного хрон. лептоменингита, к-рая может локализоваться на выпуклой поверхности и на основании мозга (см. выше).—Р аспознавание хрон. диффузного лептоменингита в виду отсутствия определенной симптоматологической картины чрезвычайно трудно и должно основываться гл. обр. на этиологических данных, течении и данных исследования спинномозговой жидкости.—■ В отношении терапии доступными являются гл. обр. сифилитические случаи. II. Хрон. с п и н а л ь н ы й лептоменингит. Изменения мягких мозговых оболочек аналогичны таковым при хрон. церебральном лепто-менингите, часто встречаются оссифицирован-ные пластинки. По распространению разли- 843 МЕНИ1; чают диффузную и ограниченную формы. Первая встречается при различных этиологических воздействиях эндо- и экзогенного происхождения (инфекция, алкоголизм и другие интоксикации, дискразические заболевания, длительные воздействия холода, старость). Хрон. сии-нальный лептоменингит может протекать без выраженных клин, симптомов. Он может осложнять ряд хрон. заболеваний позвоночника и спинного мозга, но может развиться и первично, являясь в нек-рых случаях спинальной локализацией серозного церебрального М. Большое значение имеет хрон. ограниченный спи-нальный лептоменингит (кистозный арахноидит, СМ. выше). М. Mapi-yimc. Лит.: Б р е й тм ан М., Эпидемич. церебро-спиналь-ныи менингит, СПБ, 1905; Жури. Эпид. и микробиол., 1933, .№11 (ряд статей); Каган И., О двух рефлексах при менингитах у детей, Врач, газ., 1928, № 17; Леонов В., К вопросу о взаимоотношении конституциональных особенностей детского организма с эпидемическим менингитом, Журп. по иауч. раннего дет. возр.. 1929, № 6—7; он же, Лечение эпидемического цереброспинального менингита менингококковой вакциной и Уро-тропин-менингококковой вакциной, Клинич. мед., 1929, № 22; он ж е, О специфической терапии эпидемического церебро-спинального менингита у детей, Врач, газ., 1929, №2 и 3—4; Медовиков П., Туберкулез и детском возрасте, Л., 1926; Медовиков П. иШепк-ман Д., о вегетативной настроенности при туберкулезном менингите, Врач, дело, 1932, Я» 1; Небито-в а - Л у к ь я н ч и к о в а М., Аглютвнация при цйре-бро-спинальном менингите, Педиатрия, 1929, №1; Сути н И. и Г у р с в и ч А., Диагностика эпидемического менингита при помощиреакцийиммунитета, Зап.Белорус. гос. сан.-бакт. ин-та, т. I, Минск, 1926; Фридман!*., Какие дети заболевают туберкулезным менингитом, Им-муннобиол. клиника и профилакт. туберкулеза у детей, вып. 3 (печ.); Ф р и ш м ан Н., Эпидемический церебро-спийальный менингит у грудных детей, М., 1929 (обширная лит.); Чернышкова Л., Особенности гемограммы при церебро-спипальном менингите У детей, Ж. по изуч. ран. детск. возр., 1929, Л» 1; Чисто-1) и ч Н., Эпидемический церебро-сшшалъный менингит в России в 1905/06 г., СПБ, 1918; A m 1) г u s J., Uberdie Symptome der Meningitis, Jahrb. f. Kinderheilk., B. CXXI, 192.8; Eckstein A., Krkrankungen d. Hirn-ii. Riickenmarkhaute (Hndb. d. Kinderheilkunde, brsg. v. M. Pfaundler u. A. Schlossmann, B. IV, В., 1931, лит.); E n g e 1 S., Meningitis tubcrculosa u. Miliartuberkulose (Hndb. d. Kindertuberkulose, lirsg. v. S. Engcl u. C. Pir-quet, В . I, Lpz.. 1930); G б р р е г t F., Meningitis epide-mica (Hndb. d. inn. Medizin, hrsg.y.G. Bergmann u. R. Staehelin, B. I, T. 1, В., 1924); Gruber G.u. К е r-schensteincr F., Die Meningokokken-Meningitis, Erg. d. inn. Med., B. XV, 1917; К го 1 1 M., Die ne-uropathologischen Syndrome, В., 1929; be В ] a n с Е., Die Pathogenesc der Meningitis epidemica und die da-raus sicli ergebenden therapeutischen Folgerungen, Fort-sciiritte d. Therapic, Jlirg. II, 1926; La meningite ce-rebrospinale en 1929—30 et en 1930—31, Rapport epi-demiologicrue mensuel dc la Section d'hygiene de la Soc. des nations, 1931, J4b 8, 1932, X° 3—4; N e t t е. г A. et Deb re R., La meningite cerebrospinale, P. ,1911; Op -penbeim H., Lehrbuch der Nervenkrankheiten, B. I—II, В., 1928; S a lge B. u. Mendelssohn A., Erkrankungen der Meningen (Hndb. d. Kinderheilkunde, hrsg. v. M. Piaundler u. A. Schlossmann, B. IV, Aufl. 3, Lpz., 1924); Schlesinger H., Krankheitcn der Meningen (Spez. Pathologie u. Therapie inn. Krankhei-ten, hrsg. v. F. Kraus u. Th. Bragsch, B. X, T. 2, Б.— Wien, 1924, лит.); Si card M., Pathologie des meiiin-ges (Nonv. traite de medecine, sous la dir. de H. Roger, F. Widai et V. Teissier, fasc. 20, P., 1920). Смотрите также:
Смотрите также:
- МЕНИНГОКОКК (Meningococcus intracellularis, s. Diplococcusintracellularismeningitidis Weich-selbamm, s. Neisseria intracellularis), возбудитель эпидемического церебро-спинального менингита. Представляет собой парный кокк из двух особей, обращенных друг к другу уплощенными поверхностями (сходство с кофейным бобом) [см. ...
- МЕНИСК, форма поверхности жидкости в ка-пилярных трубках. Если жидкость смачивает стенки трубки (напр. вода в стеклянном капи-ляре),—мениск вогну,-т ы й, для несмачивающей жидкости (напр. ртуть в стеклянном капиляре)— М. выпуклый. ...
- МЕНИСНИ СУСТАВНЫЕ (menisci articulares, мениски хрящевые, fibrocartilagines interarti-culares, межсочлеповные хрящи, disci articulares), хрящевые пластинки, расположенные между суставными поверхностями костей нек-рых суставов. Поверхности М. являются точным отпечатком соприкасающейся с ними костной поверхности; ...
- МЕНОРДГИЯ (от греч. теп—месяц и rhegny-mi—разрываю), сильное месячное кровотечение. М. по времени соответствует менструации, но отличается от нормальной менструации или обильной кровопотерей (hypermenorrhoea) или помимо большой кровопотери еще и значительным удлинением ...
- МЕНСОН Патрик (Patrick Manson,1844—1922), знаменитый английский паразитолог, автор известной книги «Тропические болезни», основатель «London School of Tropical Medicine», творец теории распространения малярии комарами. Родился в Шотландии. С 14 лет работал чернорабочим ...