ЛЯМИНЕКТОМИЯ
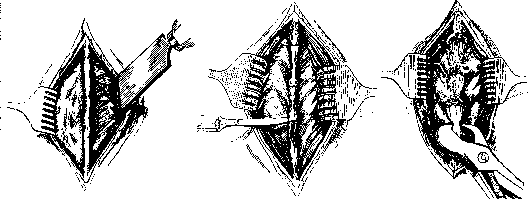
Рисунок 1. Рисунок 2. Рисунок 3.
481 ЛЯМИНЕКТОМИЯ 482 имеющими большого значения подробностями. Самый простой прием такой: выше и ниже намеченных к удалению остистых отростков скальпелем рассекают lig. interspinalia (рисунок 2) и затем изогнутыми щипцами Листо-на откусывают остистые отростки у их основания (рисунок 3). Удаление дужек всего проще, быстрее и наименее травматично производится выкусыванием костными щипцами Люера (рисунок 4). Специальные «ляминектомы» находят меньше применения. Самое важное сделать первое «окно» через наиболее низко расположенную дужку, для чего приходится скальпелем сделать надрез по нижнему краю дужки, коленчатым распатором отделить мягкие ткани от нижнего края дужки и от ее передней поверхности, а затем уже через эту щель выкусывается дужка. После того как сделано окно. дальнейшее его расширение навеем протяжении уже не встречает затруднения и может быть выполнено очень быстро. В стороны задние дужки скусываются вплоть до сочленовных или поперечных отростков (рис. 5) или даже с частью первых. В шейной части, при условии точной локализации про-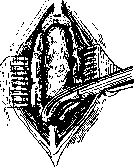
Рисунок 4.
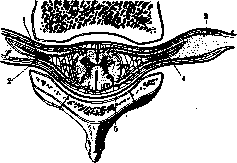
Рисунок 5. Схематический разрез спинного мозга с позвонком: 1 и 2—передний и задний корешок; 3—твердая мозговая оболочка; 4—пространство между корешками; 5—эпидуральное пространство.
цесса, благодаря ширине спинномозгового канала иногда возможно ограничиться иссечением только одной половины дужки (гемиляминектомия); иногда это возможно и в других отделах позвоночного канала при особых условиях и показаниях, например для удаления инородных тел, рассечения корешков (Taylor); но как правило дужка удаляется вся с целью свободного осмотра и обследования подлежащей части спинного мозга. В самых благоприятных случаях при точно локализованном процессе можно ограничиться удалением двух дужек, но чаще требуется иссечь от 3 до 5 и иногда даже больше.—Кровотечение из кости обычно ничтожно; лишь в редких случаях пат. развития сосудов оно может составить значительную помеху дальнейшему' оперированию и в исключительных случаях заставляет даже прервать операцию и закончить ее во второй этап через промежуток в несколько дней. Для остановки кровотечения из кости прибегают или к сколачиванию кости тупым долотом, сдавливанию ее секвестральными щипцами или же вдавливают в кость воск или массу Стенса. Если кровотечение не останавливается окончательно и к моменту зашивания раны, то к кровоточащим местам прижимается кусочек взятой тут же мышцы. При операции в области верхних грудных позвонков наблюдались смертельные исходы на операционном столе от воздушной эмболии вследствие вхождения воздуха через анастомозы вен позвоночного канала с v. azygos. Эпи-дуральная клетчатка с заключенной в ней венозной сетью сдвигается с твердой мозговой оболочки тупым путем в обе стороны. Если в дальнейшем ходе операции необходимо вскрыть твердую мозговую оболочку, то это делается по средней линии через небольшой вначале надрез в оболочке, к-рый потом расширяется по желобоватому зонду или при помощи тупоконечных ножниц (рис. 6). Быстрое истечение спинномозговой жидкости может вызвать падение кровяного давления и явления шока; чтобы избежать этого, следует вначале сделать только маленькое отверстие в оболочках и наклонить стол головным концом книзу. У верхнего конца раны можно при помощи небольшого тампона прижать твердую мозговую оболочку, и этих мер обыкновенно достаточно для того, чтобы избежать опасности быстрого и обильного истечения жидкости. Костнопластические способы Л. состоят в том, что при них сохраняются или целиком остистые отростки и дужки или только одни остистые отростки, а дужки удаляются обычным путем. При первом способе операция выполняется различными хирургами разнообразными модификациями, отличающимися одна от другой формой кожного разреза, способом разделения ду-^кек, но основной принцип состоит в том, чтобы снять заднюю стенку костномозгового канала одним цельным лоскутом, который по окончании операции укладывается обратно и фиксируется швами.—Промежуточное положение между этими способами и обычным способом Л. занимает способ Кавик-киа (Cavicchia), предложенный еще в 1898 г. и состоящий в следующем: разрез кожных покровов, как при обычной Л., далее разрез через апоневроз и мышцы до кости, отслойка мышц по обе стороны от остистых отростков и обнажение дужек; затем при помощи широких костных щипцов перекусывают у основания остистые отростки и всей цепью, связанные один с другим связками (lig. interspinalia), отодвигают в одну сторону, после чего обычным образом удаляют дужки позвонков.—Алессан-дри (Alessandri) видоизменил этот способ в том отношении, что разрез через мышцы делает с одной стороны от остистых отростков и, отделив мышцы от дужек, пересекает у основания остистые отростки и под ними отделяет распатором мышцы от дужек на противоположной стороне, после чего вся цепь остистых отростков отклоняется в сторону; в дальнейшем операция заканчивается обычным образом.—В наст, время остеопластические способы во всех их модификациях утратили свое значение и почти не применяются из-за своей сложности, кропотливости выполнения без существенных выгод. Самый лоскут стесняет оператора, суживает операционное поле и затрудняет расширение раны вверх или вниз, если бы то потребовалось. Между тем клиннч. опыт показал, что полное удаление 3—5 и даже 6—7 дужек не отражается существенно на прочности позвоночного столба, не дает последовательных искривлений и не отражается на статике. Только при операциях в шейн. части не следует излишне травмати-зировать мышцы и снабжающие их нервные ветки и слишком широко иссекать дужки. После произведенной Л. все дальнейшие оперативные приемы зависят от показаний и сущности процесса и описываются в соответствующих отделах. Здесь необходимо отметить еще несколько сторон общего характера. Каждый раз при Л. необходимо самым точным образом ориентироваться относительно уровня поражения, т. е. сегмента, на основании неврологических и других данных; раз определен сегмент, необходимо точно проецировать его на кожу, т. е. рассчитать, какому позвонку он соответствует, и отметить на коже соответствующий последнему остистый отросток. Крайнюю внимательность следует проявить при отсчете позвонков; ошибка в этом отношении ведет к тому, что Л. делается не на надлежащем уровне и вследствие этого на месте сделанной Л. поражения не открывается и приходится расширять рану вверх или вниз, т. е. удалять еще лишние дужки; в некоторых случаях благодаря неверно локализованному процессу или ошибке при отсчете позвонков операция остается незаконченной или напрасно сделанной. Несмотря однако на все меры предосторожности возможны неточности или в диагностике природы заболевания, или в топической диагностике, или прямые ошибки другого рода, благодаря чему на месте сделанной Л. видимого поражения не обнаруживается. Тогда необходимо уже in loco произвести дополнительные обследования: позвоночный канал зондируется перед вскрытием твердой мозговой оболочки как вверх, так и вниз при помощи гибкого металлического зонда или Нелатоновского катетера; для осмотра боковых и передней поверхностей канала спинной мозг, еще покрытый твердой мозговой оболочкой, при помощи изогнутых лопаточек отодвигается в ту или другую сторону и слегка приподымается. Если и при этом не находят поражения, вскрывают мозговую оболочку и здесь в случае нужды снова проделывают уже на обнаженном спинном мозге те же манипуляции, т. е. зондируют под-оболочечное пространство и осматривают боковые и переднюю поверхности спинного мозга, приподымая его на лопаточках и поворачивая по оси, ухватив предварительно пинцетом за зубчатую связку (lig. den-ticulatum). Если окажется необходимым расширить доступ к передней поверхности
Ряс. 7. Операция ви1еке~"для перерезки корешков спинного мозга.
мозга, можно рассечь один-два задних корешка, а в грудном отделе и передние корешки, что не влечет за собой существенных последовательных парезов (рис. 7). По окончании операции, прежде чем приступить к шву твердой оболочки, необходимо выбрать все кровяные сгустки, т. к. присутствие их может последовательно вызвать раздражение оболочек и усиленную трансудацию жидкости или способствовать развитию сращений. Нек-рые хирурги прибегают к осторожному промыванию субара-хноидального пространства физиол. раствором через тонкий, мягкий катетер. Шов на твердую мозговую оболочку необходим почти всегда кроме особых случаев и показаний. Шов должен быть наложен частый, лучше всего непрерывный, тонким шелком. При редко наложенном шве возможно последовательное просачивание спинномозговой жидкости, которая скопляется в глубине раны, затем под кожей в виде флюктуирующей припухлости и наконец может дать наружную фистулу, иногда с 48Л обильным и длительным истечением; опасность фистулы не столько в потере жидкости, сколько в возможности инфекции и развития менингита. Поэтому такие подкожные скопления никогда не следует вскрывать; в большинстве случаев они рассасываются сами или их можно опорожнить высасыванием шприцем через прокол, сделанный в стороне от рубца. — Если при операции пришлось удалить часть твердой мозговой оболочки, то при зашивании надо обращать внимание на то, чтобы не стянуть оболочку слишком туго, т. к. это вызовет или прорезывание швов и расхождение краев или же сдавление спинного мозга вследствие скопл ния>спинномозговой жидкости выше. При больших дефектах твердой оболочки можно прибегнуть к свободной пластике фасцией, взятой тут же над мышцами спины. Мышечная рана зашивается плотно, чтобы не оставалось промежутков, глубокими кет-гутовыми швами. Для герметизма' и плотного прилегания мышечных пластов сверх того рекомендуется провести несколько съемных проволочных швов, стягиваемых в заключение всего на валиках. Дренирование раны в асептических случаях противопоказано и только вредно. После глухого кожного шва рана прикрывается узкой полосой марли, края которой приклеиваются коллодием, мастизолом, гуттаперчевой замазкой или лейкопластом. После операции б-ной укладывается горизонтально в кровати на спине, но после того как выйдет из-под наркоза, можно, и даже лучше, перевернуть его на живот, подложив подушки под таз, живот и грудь, или попеременно держать на правом и левом боку. При таком положении легче избежать последователь!!. просачивания жидкости и образования пролежней; существующие пролежни более доступны уходу, смена повязок облегчается.— Нормальным способом Л. является одномоментная операция. Лишь в исключительных случаях операция делается в два приема: к этому вынуждают или явления шока, развившиеся уже в первом моменте, или обильное кровотечение, или другие неожиданные осложнения во время наркоза; далее — неуверенность в асептическом состоянии раны (при травмах). Наконец двухмоментный способ применяется иногда при удалении опухолей спинного мозга. Лит.: Добротворский В., Повреждения и заболевания спинного мозга (Руковод. практ. хирургии, под ргд. С.Гирголава, А. Мартынова, С.Федорова, т. И, М.—Л., 1929); Auvrag M. etMouchet А., Maladies du rachis it de la moelle (Nouveau traite de chir., publ. sous la dir. de A. Le Dentu et P. Delbet, v. XIV, P., 1913); Krause F., Chirurgie des Ge-hirns und Riiekenmarks, B.—Wien, 1 908; S с h m i e-den V., Die Technik der Laminektomie und dcr Frei-legung drs Ruckenmarkes (Chirurgische Operations-lehre, brsg. v. A. Bier, H. Braun, H. Kummell, B. I, p. 583, Lnz., 1 922); T a n d 1 e г J-. u. R a n z i E., Chirurgisehs Anatomie u. Operationstechnik des Zen-tralm rvensystems, В., 1920. См. также лит. к ст. Спинной мозг. В. Добротворский.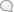 Смотрите также:
Смотрите также:
- ЛЯРИНГИТ, laryngitis (от греч. larynx—-гортань), воспаление гортани. Л. проявляются в различных формах в зависимости от того, поражена ли только одна слизистая (катар) или подслизистая (отек, флегмона) или же хрящевой скелет ...
- ЛЯРИНГОСКОПИЯ (от греч. larynx—гортань и skopeo—смотрю), метод исследования гортани, при помощи к-рого она может быть осмотрена через отверстие рта. Т. к. оси гортани и рта пересекаются почти под прямым углом, то ...
- ЛЯРИНГОСПАЗМ, laringospasmiis (от лат. larynx—гортань и spasmus—сжатие, судорога), судорожное сжатие голосовой щели; представляет частое, наиболее типичное проявление явной формы спазмофильного диатеза и является одним из трех главных типов судорог при ...
- ЛЯРИНГОСТОМИЯ (от греч. larynx—гортань и stoma—рот, отверстие), метод оперативного лечения стойких стенозов гортани, состоящий в расщеплении или только гортани или гортани вместе с верхними кольцами трахеи и в удержании этого расщепления ...
- ЛЯРИНГОФИССУРА (от греч. larynx—гортань и лат. fissura—щель), рассечение гортани; правильнее эту операцию называть 1а-ryngotomia, так как лярингофиссура—щель гортани—является уже результатом операции. Различают полную и частичную лярин-готомии; при первой по средней линии ...